1例藥物誘發天皰瘡的診治體會
袁培養 邱敏,2 萬梓欣 江潞
1.口腔疾病研究國家重點實驗室國家口腔疾病臨床醫學研究中心四川大學華西口腔醫院黏膜病科,成都610041;2.深圳市人民醫院口腔醫學中心口腔內科,深圳518020;3.口腔疾病研究國家重點實驗室國家口腔疾病臨床醫學研究中心四川大學華西口腔醫院病理科,成都610041
天皰瘡是一種針對細胞間黏附物質產生自身抗體、主要臨床特點為皮膚和黏膜起皰、可危及生命的慢性自身免疫性疾病[1]。該病病因不明,藥物、妊娠、情緒壓力、紫外線照射等因素被認為與天皰瘡的發生密切相關。其中,藥物被認為是主要誘發因素[2-4]。藥物誘發天皰瘡(drug-induced pemphigus,DIP) 是天皰瘡的一種特殊類型,其臨床表現、組織學和免疫學特點與天皰瘡基本一致,藥物被確定在其發病過程中起著主要的作用[5]。本文報道1 例利福平致DIP (尋常型天皰瘡)病例,并結合既往文獻,對DIP的誘發藥物、發病機制、臨床診療進行總結,建議在口腔臨床實踐中對診斷為尋常型天皰瘡的患者應特別注意排查DIP的可能性。
1 病例報道
患者,男,56 歲,2015 年9 月以 “口腔反復糜爛伴疼痛1月” 為主訴就診于四川大學華西口腔醫院。3 個月前患者因 “間斷發熱、咳嗽、咯痰8 d” 在外院確診 “肺結核” 并住院行抗結核治療(利福平+異煙肼+乙胺丁醇+吡嗪酰胺)。2 個月前患者出現頭皮及背部皮膚皰損,皮膚科診斷為“天皰瘡”,予以局部治療,皮損控制。在皮膚科治療過程中抗結核治療繼續。1個月前患者出現口腔黏膜糜爛疼痛并逐漸加重。患者無過敏史、手術史或家族病史。
專科檢查:不同部位口腔黏膜散在多處不規則糜爛面(圖1A~D),尼氏征(+),背部皮膚見數個直徑1~1.5 cm皮損愈合后圓形色素沉著。實驗室檢查:血常規,白細胞數12.39×109·L-1,C-反應蛋白104 mg·L-1,中性粒細胞絕對值10.34×109·L-1;血糖、肝腎功能、電解質無明顯異常;胸片示右肺上葉肺結核灶。
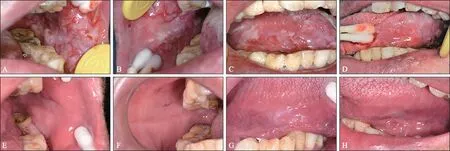
圖1 口內照Fig 1 Image of oral cavity
取外觀正常的牙齦組織活檢,結果示:1) 蘇木精-伊紅染色:上皮層可見嗜酸性粒細胞浸潤,棘層松解,上皮內皰形成;2) 直接免疫熒光:IgG 和C3 在上皮細胞間呈網狀沉積(圖2)。酶聯免疫吸附實驗(enzyme-linked immunosorbent assay,ELISA) 檢測:循環抗體抗橋粒芯蛋白1 (desmoglein 1,Dsg1) 抗體106.11 U·mL-1,抗橋粒芯蛋白3 (desmoglein 3,Dsg3) 抗體154.7 U·mL-1,抗大皰性類天皰瘡抗原180 抗體2.08 U·mL-1。根據病史、臨床表現和實驗室檢查結果診斷為尋常型天皰瘡。
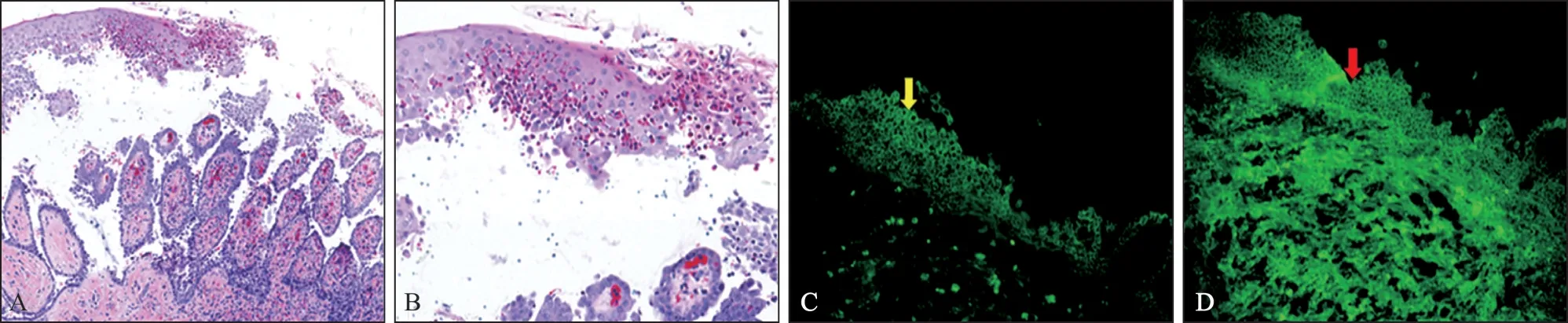
圖2 牙齦組織的組織病理和直接免疫熒光成像Fig 2 Pathological and direct immunofluorescence image of gingival tissue
由于患者肺結核處于活動期,經四川大學華西醫院感染科會診,治療方案確定為在抗結核治療的同時治療天皰瘡:抗結核治療方案為利福平+異煙肼+乙胺丁醇+吡嗪酰胺;尋常型天皰瘡治療方案為小劑量糖皮質激素(強的松30 mg·d-1) +鈣+氯化鉀口服,局部輔以消炎、抗菌、促愈合藥物。治療2周后,天皰瘡病損未見明顯愈合,增加強的松劑量至50 mg·d-1,皰損亦無明顯好轉。鑒于患者口腔黏膜病損廣泛,進食困難,經感染科會診后暫停抗結核治療,積極治療口腔病損。維持之前的天皰瘡治療方案(強的松50 mg·d-1),病損迅速得到控制,激素逐漸減量。重啟抗結核藥后,在強的松劑量不變的情況下患者口腔病損復發。鑒于患者的病情變化顯示出與抗結核治療的相關性,結合文獻及復習患者蘇木精-伊紅染色切片中查見上皮內浸潤嗜酸性粒細胞,修改診斷為利福平致DIP (尋常型天皰瘡)。由于患者抗結核治療已接近尾聲,經感染科會診決定繼續抗結核治療,同期小劑量激素控制DIP (以局部用藥為主),待抗結核治療結束后恢復正規天皰瘡治療。患者在抗結核治療期間,ELISA 結果顯示抗Dsg1和Dsg3 抗體波動,天皰瘡病情遷延難愈;抗結核治療結束后,抗Dsg1 和Dsg3 抗體仍處于波動狀態,但天皰瘡病損明顯緩解,僅偶爾復發;抗結核治療結束半年后,抗體維持在較低水平(Dsg1:15.54 U·mL-1; Dsg3:40.74 U·mL-1),天皰瘡病情完全緩解,口腔黏膜無病損(圖1E~H)。
2 討論
誘發DIP 的藥物按化學結構可分為巰基類藥物、苯酚類藥物以及非巰基和非苯酚類藥物,后兩類合并稱為非巰基類藥物。巰基類藥物是引起DIP 的最常見原因,該類藥物致DIP 的潛在機制包括:抑制與角質細胞聚集相關的酶,激活與角質分解相關的纖維蛋白溶酶原激活酶,通過巰基-半胱氨基替代半胱氨酸間的鏈接來干擾角質形成細胞的黏附,通過免疫反應形成新的抗原;代表藥物包括青霉胺、卡托普利、布拉西明等[5]。苯酚類藥物誘發DIP,一般通過刺激角質形成細胞釋放促炎細胞因子來破壞細胞黏附機制的完整性,如細胞釋放腫瘤壞死因子-α 和白細胞介素-1 可驅動補體和蛋白酶的激活,從而導致棘層松解;代表藥物包括阿司匹林、利福平和左旋多巴等[6]。非巰基和非苯酚類藥物誘導DIP可通過例如激活自身抗體或改變角質形成細胞上的靶抗原結構等途徑導致棘層松解,代表藥物包括鈣通道阻滯劑、血管緊張素轉化酶抑制劑等[7]。研究[8]報道,生物制劑也可能誘發DIP。巰基類藥物誘發DIP 大多表現為落葉型天皰瘡,非巰基類藥物誘發DIP常表現為尋常型天皰瘡[9-10]。
DIP的診斷需要結合病史、臨床表現、組織病理、免疫病理、ELISA 等實驗室檢查結果綜合判斷。該病的鑒別診斷主要考慮特發性天皰瘡。與特發性天皰瘡相比,DIP患者在發病前具有明確的用藥史;皮膚、黏膜起皰前常常伴有非特異性的前驅癥狀,如皮膚瘙癢等[11];蘇木精-伊紅染色顯示,DIP 病變上皮中存在嗜酸性粒細胞浸潤[12-13];這些特點可以輔助二者的鑒別。需要注意的是,DIP從首次攝入藥物到發病的時間間隔從數日到數月不等,這是臨床上DIP容易被漏診的重要原因。
利福平誘發DIP 臨床少見[14-19],病情特點均表現為使用利福平時病情加重,停用利福平后病情迅速緩解。DIP的治療原則為:在停止使用誘發藥物的基礎上常規采用糖皮質激素和免疫抑制劑治療。在本例利福平致尋常型天皰瘡的病案中,由于確診DIP時抗結核治療已處于尾聲,患者在使用利福平完成抗結核治療之后開始正規的天皰瘡治療。分析本病例的治療過程,筆者發現,當利福平與糖皮質激素同時使用時,患者表現為對糖皮質激素治療不敏感;停藥后,病損恢復對糖皮質激素的敏感性,病情得到快速控制。此現象背后的機制在于,利福平有肝藥酶誘導作用,其與皮質類固醇激素同時使用會加快激素的代謝,降低激素的療效[20];研究[21]顯示,利福平加快血漿中皮質類固醇激素的清除率達45%,減少組織中藥物濃度達66%。因此當利福平與糖皮質激素共用時表現為患者對糖皮質激素敏感性降低[20,22]。
綜上,藥物是天皰瘡的主要誘因[2-3]。由于非巰基類藥物導致DIP 大部分表現為尋常型天皰瘡,且大多數尋常型天皰瘡患者終身只表現為口腔黏膜損害,因此口腔臨床實踐中對天皰瘡的診療特別是尋常型天皰瘡的診療應重視排查DIP。DIP 的治療原則是在停用誘發藥物的基礎上常規使用糖皮質激素和免疫抑制劑。需要注意的是,由非巰基類藥物誘發的DIP停藥后癥狀可能會持續,其疾病轉歸特點與特發性天皰瘡相似。
利益沖突聲明:作者聲明本文無利益沖突。

