眼B超聯(lián)合OCT檢查在玻璃體后脫離中的應(yīng)用
項璋 ,王斌
(1.浙江中醫(yī)藥大學(xué),浙江 杭州 310053;2.浙江省立同德醫(yī)院,浙江 杭州 310012)
玻璃體后脫離(posterior vitreous detachment,PVD)是眼科常見疾病,主要是指視網(wǎng)膜內(nèi)界膜和玻璃體后界膜分離,是造成玻璃體積血、視網(wǎng)膜脫離、黃斑裂孔和黃斑前膜的重要原因。PVD患者多以 “眼前黑影飄動”為早期表現(xiàn)。在臨床工作中,典型的PVD多根據(jù)其臨床表現(xiàn)和眼科儀器檢查來明確診斷。眼科儀器檢查包括傳統(tǒng)眼底照相、眼B超及光學(xué)相干斷層掃描(optical coherence tomography,OCT)等。B超和OCT檢查各有其局限性和優(yōu)勢[1],現(xiàn)探討聯(lián)合眼B超和OCT以及單獨應(yīng)用眼B超或OCT對PVD進行診斷的優(yōu)劣,報道如下。
1 資料與方法
1.1 一般資料 選擇2020年5-10月在浙江省立同德醫(yī)院診斷為玻璃體后脫離的患者60例(120眼),排除年齡>56歲、有視網(wǎng)膜嚴重病變及有精神障礙等無法配合研究者。60例中男36例(72眼),女24例(48眼);年齡30-56歲。臨床診斷標準:眼底檢查發(fā)現(xiàn)Weiss環(huán)、眼前有黑影,或伴有眼前閃光感。
1.2 方法 所有患者均作常規(guī)眼科檢查,包括裸眼視力、矯正視力檢測、驗光、眼壓、角膜內(nèi)皮鏡、角膜地形圖、直接檢眼鏡等,并進行眼科B超、視野、OCT等特殊檢查。根據(jù)患者主訴、臨床表現(xiàn)及相關(guān)眼科檢查明確PVD診斷。對已明確診斷的PVD患者進行回顧性分析。分析眼B超、OCT及眼B超聯(lián)合OCT的診斷陽性率。眼B超采用天津邁達MEDA眼A/B超機MD-2400S,患者取平臥位,標記患病點,讓患者輕閉眼,在眼球和眼眶之間的眼瞼上涂耦合劑,調(diào)整探頭的頻率至10MHz,將探頭移動到眼瞼上,調(diào)整儀器,沿角膜緣各鐘點位置,對眼球進行橫切、縱切、軸切掃描,觀察患者玻璃體內(nèi)的異常回聲,尤其是條帶狀異常回聲,發(fā)現(xiàn)病變后在不同位置以不同角度進行探查。OCT機采用德國海德堡SPECTRALIS OCT檢查,患者取坐位,患者下頜放在托架上,眼和儀器的標線在同一水平,囑患者睜眼,注視儀器注視點,調(diào)整儀器進行掃描,掃描范圍黃斑周邊6mm×6mm,激光波長840nm,觀察患者玻璃體內(nèi)的異常回聲。操作均由同一高年資醫(yī)師完成,檢查結(jié)果均由三位具有高級職稱的醫(yī)師盲法獨立閱片分析。
1.3 診斷標準 在B超檢查中,如患者玻璃體腔內(nèi)出現(xiàn)連續(xù)性的帶狀弱回聲、運動和后運動試驗均為陽性,未見異常血流信號,即可診斷為“玻璃體后脫離”。在OCT檢查中,患者玻璃體腔內(nèi)如出現(xiàn)連續(xù)性的帶狀弱回聲,未見視網(wǎng)膜異常信號,即可診斷為“玻璃體后脫離”。在眼B超聯(lián)合OCT檢查中,只要一種檢查方法陽性即可診斷為玻璃體后脫離。當玻璃體與視網(wǎng)膜相連診斷為“不完全玻璃體后脫離”,不相連診斷為“完全性玻璃體后脫離”[2-3]。以綜合的臨床診斷為診斷金標準。
1.4 統(tǒng)計學(xué)處理 采用SPSS17.0統(tǒng)計軟件進行分析,計數(shù)資料以百分率表示,采用χ2檢驗。
2 結(jié)果
在診斷玻璃體后脫離中,眼B超聯(lián)合OCT的診斷陽性率高于單獨行眼B超或OCT,差異具有統(tǒng)計學(xué)意義(P<0.01)。詳見表1。
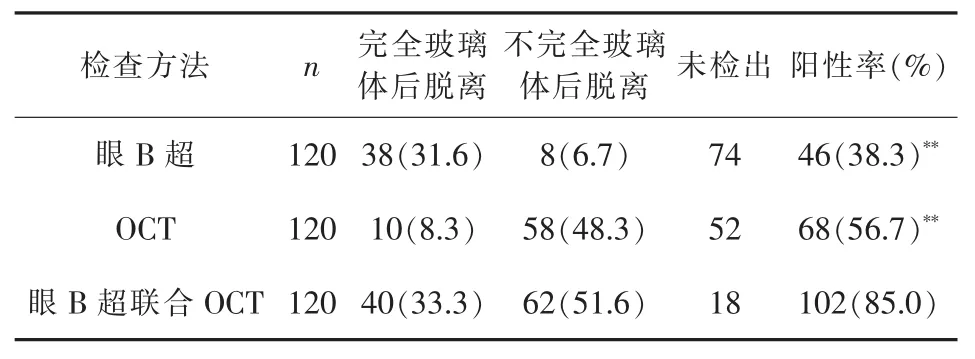
表1 三種檢查方法對玻璃體后脫離診斷的陽性率[n(%)]
3 討論
PVD是一種眼科玻璃體疾病。當發(fā)生玻璃體后脫離時,患者會注意到眼前有漂浮物,如點狀、飛蠅、環(huán)形物等。脫離的玻璃體對視網(wǎng)膜造成牽拉,會有“閃電感”。牽拉導(dǎo)致血管破裂產(chǎn)生玻璃體出血時有“紅色煙霧感”。過強的牽拉導(dǎo)致視網(wǎng)膜裂孔和視網(wǎng)膜脫離時有遮擋感。傳統(tǒng)的眼底檢查特別是小瞳孔下的眼底檢查極易忽視PVD。臨床上常用眼B超和OCT的影像表現(xiàn)來診斷。
眼B超及OCT具有無創(chuàng)性、無需散瞳、可重復(fù)性高的優(yōu)勢,目前在眼科臨床得到廣泛應(yīng)用。眼B超檢查對PVD診斷具有可以克服屈光介質(zhì)混濁給診斷帶來困難的優(yōu)點,但是眼科B超的縱向分辨極限是波長的一半,而眼科B超多為10兆赫以上,理論分辨率應(yīng)為0.1mm,故當病變輕微時,B超不一定能發(fā)現(xiàn)[4],而OCT彌補了這一不足。OCT是眼科的一種嶄新技術(shù),“能觀察活體視網(wǎng)膜的厚度”是其特點。目前的OCT儀器可提供更快的掃描速度、更細小的分辨率、更精確的測量功能,尤其是新一代的頻域OCT,帶來前所未有的高分辨率活體視網(wǎng)膜斷層影像,因此,在B超未能發(fā)現(xiàn)病變時OCT已經(jīng)能檢查出微小的病變,但OCT不能穿透致密的組織,且在掃描周邊區(qū)域時醫(yī)師需有高超的處理能力,要在保證患者固視不動的情況下進行周邊部掃描,所以當患者屈光介質(zhì)混濁或病變在周邊部,OCT會出現(xiàn)漏診現(xiàn)象[5]。
本研究中,不完全玻璃體后脫離病例OCT發(fā)現(xiàn)58例(48.3%),眼 B 超發(fā)現(xiàn) 8例(6.7%),OCT 檢查優(yōu)于B超,差異有統(tǒng)計學(xué)意義(P<0.01)。完全玻璃體后脫離病例眼 B超 38眼(31.6%),OCT發(fā)現(xiàn) 10眼(8.3%),B超檢查優(yōu)于OCT,差異有統(tǒng)計學(xué)意義(P<0.05),證明這兩種方法各有優(yōu)缺點。雖然OCT發(fā)現(xiàn)玻璃體后脫離68眼(56.7%),眼B超發(fā)現(xiàn)玻璃體后脫離46眼(38.3%),OCT檢查優(yōu)于B超,差異有統(tǒng)計學(xué)意義(P<0.01),這與本研究患者年齡較小、不完全玻璃體后脫離例數(shù)較多而完全玻璃體后脫離例數(shù)較少有關(guān)。最后,眼B超聯(lián)合OCT發(fā)現(xiàn)玻璃體后脫離102眼(85.0%),其中完全玻璃體后脫離40眼(33.3%),不完全玻璃體后脫離62例(51.6%);與眼B超發(fā)現(xiàn)玻璃體后脫離46眼(38.3%)、完全玻璃體后脫離38眼(31.6%),不完全玻璃體后脫離8例(6.7%)和OCT發(fā)現(xiàn)玻璃體后脫離68眼(56.7%)、完全玻璃體后脫離10眼(8.3%)、不完全玻璃體后脫離58例(48.3%)相比,差異均有統(tǒng)計學(xué)意義(P<0.01)。
因此,在PVD患者病變輕微眼B超無法發(fā)現(xiàn)病變時OCT已能檢測出早期PVD;當患者屈光介質(zhì)混濁或病變在周邊部時可通過眼B超發(fā)現(xiàn)PVD。眼B超與OCT檢查結(jié)合可以優(yōu)勢互補,提高診斷的陽性率。
綜上所述,在臨床工作中,眼B超聯(lián)合OCT檢查能夠提高PVD診斷率,為臨床醫(yī)生診斷提供依據(jù),并且對患者治療方案的擬定具有重要作用。

