自制宮腔鏡計量桶在宮腔鏡電切術中的應用
鐘小琳,朱艷平,王麗芳
興國縣人民醫院 (江西贛州 342400)
宮腔鏡電切術是近年來婦科領域新開展的一項微創術式,具有創傷小、手術時間短、出血量少等優點,深受廣大患者、醫師青睞,有逐漸替代開腹手術或子宮切除術的趨勢[1-2]。但宮腔鏡電切術中需持續使用膨宮液進行沖洗,大量的膨宮液吸入循環可能會引起稀釋性低鈉血癥、水中毒、循環過荷等不良情況,同時會增加細胞內滲透壓,促使水向細胞內轉移,誘發多器官水腫,若不及時治療或治療不恰當,可能會導致患者死亡[3]。目前,臨床預防宮腔鏡電切術中水中毒是控制膨宮液出入量差值≤500 ml,手術時間在1 h 以內,控制膨宮液總量在10 000 ml 以內,從超過7 000 ml 開始,須每增加灌注1 000 ml 即提醒醫師[4]。但有研究認為,當膨宮液總量超過6 000 ml 時,部分患者便會出現水中毒[5]。在宮腔電切鏡術護理中運用有刻度的宮腔鏡計量桶可以準確地估算膨宮液的吸收,預防水中毒的發生,保證手術的順利進行,保障患者的生命安全。本研究分析自制宮腔鏡計量桶在宮腔鏡電切術中的應用價值,為臨床治療提供參考,現報道如下。
1 資料與方法
1.1 一般資料
選擇2020年1—12月期間擬在興國縣人民醫院行宮腔鏡手術治療的200例患者,按隨機數字表法分為觀察組和對照組,每組100例。觀察組年齡32~63歲,平均(51.32±3.14)歲;疾病類型,子宮內膜息肉25例,子宮肌瘤45例,宮腔粘連24例,子宮異常出血6例。對照組年齡31~65歲,平均(52.16±3.07)歲;疾病類型,子宮內膜息肉23例,子宮肌瘤46例,宮腔粘連24例,子宮異常出血7例。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會批準。
納入標準:擬行宮腔鏡手術治療;年齡≤65歲;已簽署知情同意書;臨床資料完整;沖洗量>500 ml。排除標準:合并盆腔、陰道感染;嚴重心、肺功能不全;近期有手術史、子宮穿孔;存在宮頸惡性腫瘤;凝血功能異常或存在血液系統疾病;合并生殖道急性亞急性炎癥;生殖器結核未經抗癆治療;宮頸過硬或宮腔過度狹小,無法擴張;嚴重內科疾病,無法耐受膨宮操作。
1.2 方法
兩組手術均由同一組醫師在椎管內麻醉下操作,取截石位,以0.9%氯化鈉注射液為膨宮液,設置膨宮儀壓力為25 kPa,等離子電切,手術時間>1 h 即向醫師提出警戒,術者按照患者實際情況選擇性推注呋塞米注射液(石藥集團歐意藥業有限公司,國藥準字H13021034,規格2 ml ∶20 mg)。
宮腔鏡計量桶的制作方式:采用10 L 白色塑料桶,貼上刻度標尺,每一小格為500 ml,每一大格為1 000 ml,計量桶即制作成功。
觀察組在消毒、鋪巾后,將自制的宮腔鏡計量桶放置在手術床下方,術區粘貼貼巾,液體出口端放入桶內,術中密切關注出入量的差值,一般情況下,當出入量差值大于2 000 ml 時立即停止手術,并動態監測血鈉濃度,保留導尿,監測尿量及生命體征。
對照組術中未使用宮腔鏡計量桶,通過統計膨宮液入量,待其達到7 000 ml 時,每灌注1 000 ml 則提醒手術醫師,按照患者病情實施相應的措施干預。
1.3 觀察指標
(1)比較兩組術前、術畢時脈搏血氧飽和度(saturation of blood oxygen,SpO2)、平均動脈壓(mean arterial pressure,MAP)和血鈉水平。(2)比較兩組水中毒、低鈉血癥發生率:血鈉水平<135 mmol/l 視為低鈉血癥;機體所攝入水總量大大超過了排出水量,水分在體內潴留,引起循環血量增多、血漿滲透壓下降,即可評定為水中毒。
1.4 統計學處理
2 結果
2.1 兩組SpO2、MAP 和血鈉水平比較
兩組術前SpO2、MAP 和血鈉水平比較,差異無統計學意義(P>0.05);兩組術畢SpO2、MAP 和血鈉水平均低于術前,但觀察組高于對照組,差異有統計學意義(P<0.05),見表1。
表1 兩組SpO2、MAP 和血鈉水平比較(±s)
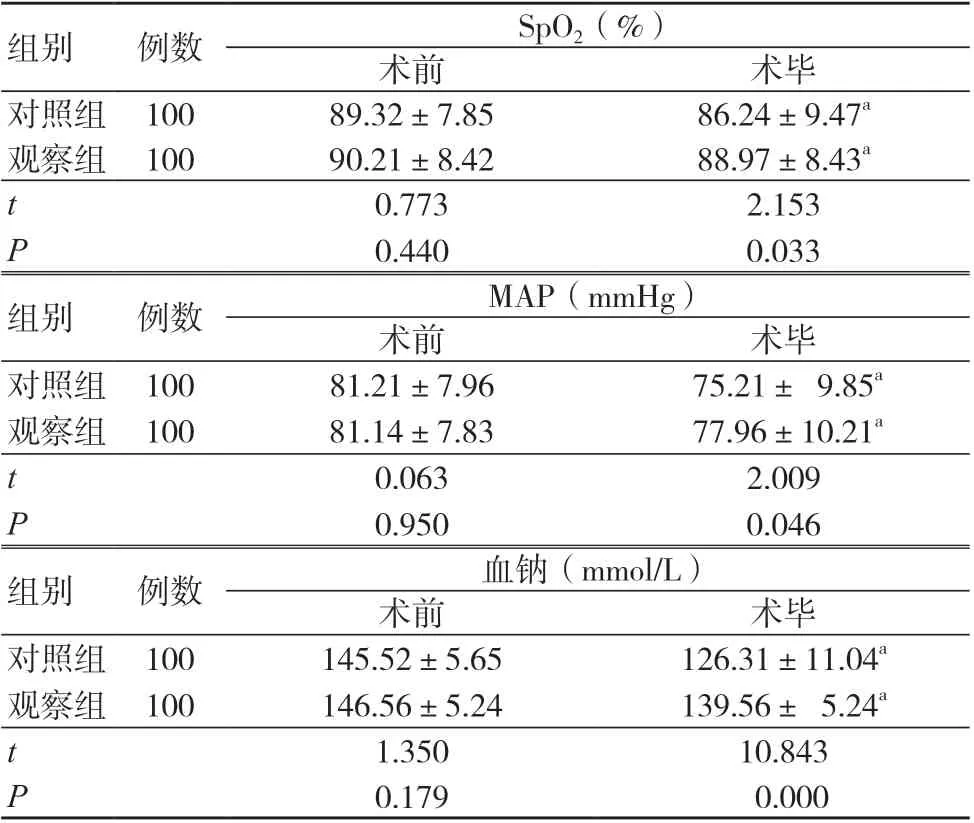
表1 兩組SpO2、MAP 和血鈉水平比較(±s)
注:與同組術前比較,aP<0.05;SpO2 為血氧飽和度,MAP 為平均動脈壓,1 mmHg=0.133 kPa
組別 例數 SpO2(%)術前 術畢對照組 100 89.32±7.85 86.24±9.47a觀察組 100 90.21±8.42 88.97±8.43a t 0.773 2.153 P 0.440 0.033組別 例數 MAP(mmHg)術前 術畢對照組 100 81.21±7.96 75.21± 9.85a觀察組 100 81.14±7.83 77.96±10.21a t 0.063 2.009 P 0.950 0.046組別 例數 血鈉(mmol/L)術前 術畢對照組 100 145.52±5.65 126.31±11.04a觀察組 100 146.56±5.24 139.56± 5.24a t 1.350 10.843 P 0.179 0.000
2.2 兩組水中毒、低鈉血癥發生率比較
觀察組水中毒、低鈉血癥發生率均低于對照組,差異有統計學意義(P<0.05),見表2。
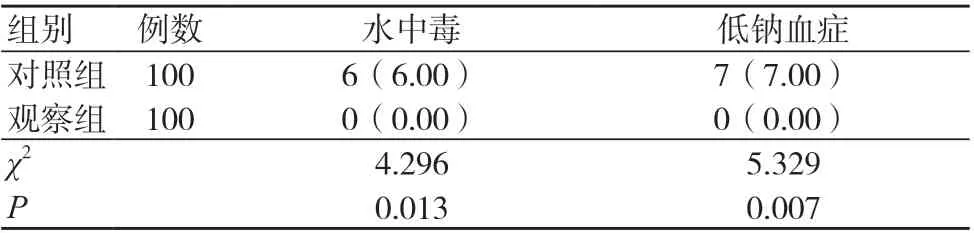
表2 兩組水中毒、低鈉血癥發生率比較[例(%)]
3 討論
宮腔鏡是常用的婦科器械,其通過光學鏡片、導光纖維、成像系統等可直觀、準確地對宮腔實施檢查和治療,是臨床治療黏膜下肌瘤、子宮內膜息肉等腔內良性病變的有效手段,因其具有損傷小、住院時間短等特點,開始逐漸替代許多因宮腔內病變需切除子宮或實施開腹手術進行治療的傳統方法[6-8]。但宮腔鏡電切術是在持續灌流狀態下,經宮頸將電切鏡置入宮腔,電切病變的子宮內膜及子宮肌層的病變組織,大量膨宮液可從術中開放的靜脈吸收入血,同時子宮壁血液供應豐富,無法準確估計入血水量,極易引起水中毒、低鈉血癥等不良情況,尤其是水中毒,病情兇險,常因治療不及時而導致患者死亡[9-10]。臨床以往多憑借經驗判斷膨宮液出入量,無法做到精確測量,難以有效避免水中毒等并發癥的發生,效果欠佳。因此,如何準確地估算手術中膨宮液吸收的量,是宮腔鏡電切術治療的重要環節。
本研究結果顯示,觀察組術畢時SpO2、MAP、血鈉水平均高于對照組,水中毒、低鈉血癥發生率均低于對照組,提示宮腔鏡電切術中使用自制宮腔鏡計量桶能夠精確統計膨宮液出入量差值,及時通知醫師,利于有效維持SpO2、MAP、血鈉水平穩定,避免水中毒、低鈉血癥發生。自制的宮腔鏡計量桶有刻度,可更準確地估算膨宮液的吸收,相對于傳統的方法,自制宮腔鏡計量桶具有取材快速方便、費用低、安全性高、即制即用、適用性廣等優點,可滿足絕大多數宮腔鏡電切術的要求。此外,自制宮腔鏡計量桶還可有效預防大量膨宮液在短期內迅速吸收而導致的水中毒和低鈉血癥,縮短手術時間,在宮腔鏡電切術中有良好的應用效果。
綜上所述,自制宮腔鏡計量桶的使用能夠精確統計宮腔鏡電切術中膨宮液出入量差值,及時通知醫師實施處理,維持SpO2、MAP、血鈉水平穩定,降低水中毒、低鈉血癥發生率。

