甲功正常的T2DM患者血清FT3水平與DR發生風險的相關性
胡麗娟,朱亞龍,廖 軍,劉建英
(1.瑞金市人民醫院 a.內分泌科 b.呼吸科,江西 瑞金 342500;2.南昌大學第一附屬醫院內分泌科,江西 南昌 330006)
糖尿病性視網膜病變(diabetic retinopathy,DR)是2 型 糖 尿 病(type 2 diabetes Mellitus,T2DM)患 者 常 見 的并發癥之一。罹患此病可損傷患者的視力,且損傷不可逆轉,從而可嚴重影響患者的正常生活,降低其生活質量。現階段,臨床上尚未明確DR 的發病機制[1]。大量的研究表明,血壓、血糖控制良好的T2DM 患者不易發生DR。但有研究發現,部分血壓、血糖控制良好的T2DM 患者也可出現嚴重的DR[2]。甲狀腺激素是人體重要的激素之一。最近的研究已經發現正常范圍內的甲狀腺激素水平與糖尿病腎病(Diabetic Nephropathy,DN)的發展密切相關。因此,我們推測在糖尿病微血管病變中甲狀腺激素的作用可能擴展到甲狀腺功能正常范圍。然而,很少有研究分析正常甲狀腺功能的T2DM 患者的甲狀腺功能與DR 之間的關系。本文對2018年8 月至2019 年7 月南昌大學第一附屬醫院內分泌科接診的甲狀腺功能正常的414 例T2DM 患者進行研究,旨在探討甲狀腺功能正常的T2DM 患者血清游離三碘甲狀腺原氨酸(free trnodothyronine,FT3)的水平與其DR 發生風險的相關性。
1 資料與方法
1.1 一般資料
選取2018 年8 月至2019 年7 月南昌大學第一附屬醫院內分泌科接診的甲狀腺功能正常的T2DM 患者414 例作為研究對象。這414 例患者中有男273 例、女141 例,其平均年齡為(57.60±10.90)歲。其納入標準是:年齡≥18 歲;病情符合T2DM 的診斷標準[3],并得到確診;甲狀腺功能正常;臨床資料完整。其排除標準是:存在溝通障礙;對檢查的依從性較差。根據是否發生DR 將其分為NDR 組(未發生DR,142 例)和DR 組(發生DR,272 例)。兩組研究對象的基本資料相比,P>0.05。
1.2 方法
對兩組患者均進行甲狀腺功能檢測,方法是:在清晨抽取患者的空腹靜脈血液3 mL,對血樣進行常規的離心處理,取上層血清。采用Cobas E601 型全自動電化學發光儀、羅氏試劑盒檢測血清標本中FT3、游離甲狀腺素(free thyroxine,FT4)、促甲狀腺激素(hyroid-stimulating hormone,TSH)等指標的水平。
1.3 觀察指標
比較兩組患者各項甲狀腺功能指標的水平,分析其血清FT3 的水平與其DR 發生風險的相關性。FT3 的正常值范圍為2.0 ~4.4 pg/mL。FT4 的正常值范圍為0.93 ~1.7 ng/dL。TSH 的正常值范圍為0.27 ~4.2 μIU/mL。
1.4 統計學方法
采用SPSS 22.0 軟件處理研究數據。計量資料用均數±標準差(±s)表示,采用t檢驗,計數資料用百分比(%)表示,采用χ2檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者各項甲狀腺功能指標的比較
兩組患者血清TSH、FT4 的水平、抗甲狀腺過氧化物酶抗體(thyroid peroxidase antibody,TPO-Ab) 的陽性率、抗甲狀腺球蛋白抗體(thyroglobulin antibody,TG-Ab)的陽性率相比,P>0.05。DR 組患者血清FT3 的水平低于NDR 組患者,P<0.05。詳情見表1。
表1 兩組患者各項甲狀腺功能指標的比較(± s )
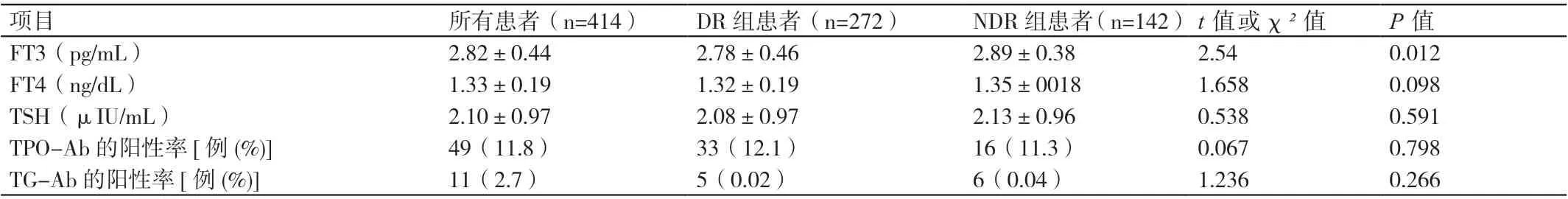
表1 兩組患者各項甲狀腺功能指標的比較(± s )
項目 所有患者(n=414) DR 組患者(n=272) NDR 組患者(n=142)t 值或χ2 值 P 值FT3(pg/mL) 2.82±0.44 2.78±0.46 2.89±0.38 2.54 0.012 FT4(ng/dL) 1.33±0.19 1.32±0.19 1.35±0018 1.658 0.098 TSH(μIU/mL) 2.10±0.97 2.08±0.97 2.13±0.96 0.538 0.591 TPO-Ab 的陽性率[例(%)] 49(11.8) 33(12.1) 16(11.3) 0.067 0.798 TG-Ab 的陽性率[例(%)] 11(2.7) 5(0.02) 6(0.04) 1.236 0.266
2.2 分析血清FT3 的水平與其DR 發生風險的相關性
進行多元Logistic 回歸分析的結果顯示,不同分位FT3的甲狀腺功能正常的T2DM 患者其DR 的發生風險相比,P<0.05。FT3 四分位數區間為Q4 的T2DM 患者其DR 的發生風險為FT3 四分位數區間為Q1 的T2DM 患者的0.448倍,P<0.05。詳情見表2。
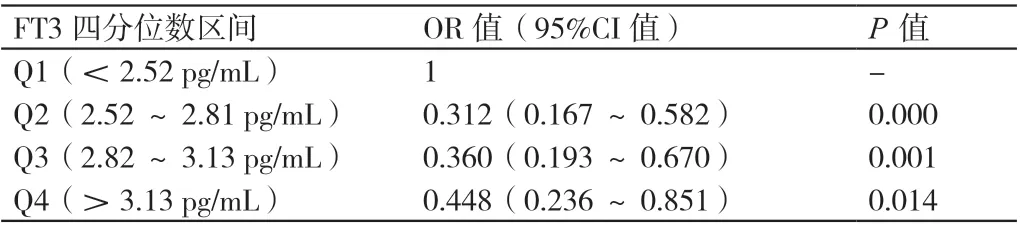
表2 不同分位FT3 T2DM 患者DR 發生風險的比較
3 討論
DR 是DM 患者常見的一種視網膜微動脈病變。此病是指糖尿病患者視網膜毛細血管內的周細胞出現缺損、壞死的情況,致使視網膜內形成新生血管,并逐漸發生纖維化,最終導致視網膜脫落的病癥。此病可分為背景期DR 和增殖期DR[4]。據統計,我國T2DM 患者DR 的發生率約為23%。近年來,隨著我國糖尿病患者數量的增長,DR 在我國的發病率也呈逐年增長的態勢。罹患此病已成為導致我國居民發生可預防性視力喪失的主要原因之一[5]。有研究表明,DR 的發病機制較為復雜,危害性高,需及早診治,以避免患者發生不可逆性視力損傷。目前,臨床上對DR 的發病機制尚未完全闡明。有研究指出,氧化應激反應是DR 發生、發展的關鍵影響因素[6-7]。甲狀腺激素可作用于人體內的所有細胞,調控人體的新陳代謝和能量代謝,對人體健康的影響顯著。目前,臨床上關于甲狀腺功能正常的T2DM 患者血清FT3 水平與其DR 發生風險相關性的研究相對較少。本研究的結果顯示,DR 組患者血清FT3 的水平低于NDR組患者,P<0.05。有研究指出,T2DM 患者若存在血清甲狀腺激素指標水平異常的情況,即使其血糖、血壓控制良好,也應注意預防其發生DR。本研究中進行多元Logistic 回歸分析的結果顯示,不同分位FT3 的T2DM 患者其DR 的發生風險相比,P<0.05。FT3 四分位數區間為Q4 的T2DM患者其DR 的發生風險為FT3 四分位數區間為Q1 的T2DM患者的0.448 倍,P<0.05。這表明,甲狀腺功能正常的T2DM 患者血清FT3 的水平與其DR 的發生風險密切相關。相關的研究表明,甲狀腺激素可保護人體胰腺β 細胞的活力及增殖功能。與未合并甲狀腺功能亢進的T2DM 患者相比,合并有甲狀腺功能亢進的T2DM 患者血糖波動的幅度較大,其降糖藥物的用量較多。這提示,甲狀腺激素水平異常與胰腺功能的損傷密切相關。FT3 可直接或間接作用于血管平滑肌細胞,影響血管內皮功能。血管內皮功能障礙在DR的發生、發展中作用顯著。
綜上所述,甲狀腺功能正常的T2DM 患者血清FT3 的水平與其DR 的發生風險密切相關。不同分位FT3 的T2DM患者其DR 的發生風險相比存在較大差異。

