B超引導下肩胛上神經及臂叢神經阻滯聯合喉罩全身麻醉對肩關節鏡手術患者蘇醒質量的影響
葉向榮
九江市第一人民醫院 (江西九江 332000)
肩關節鏡手術是一種微創手術治療方法,主要是通過一些特殊的器械來治療肩關節肩袖損傷患者[1]。與開放手術相比,肩關節鏡手術具有創口小、耗時短等優點,更易被患者所接受[2]。一般行肩關節鏡手術患者術中多采用喉罩麻醉,雖鎮靜、鎮痛效果肯定,但單純喉罩麻醉使用鎮靜麻醉藥物的劑量較大,副作用較多。而B超引導下肩胛上神經、臂叢神經阻滯聯合喉罩全身麻醉較單純喉罩在麻醉鎮痛、鎮靜方面更全面,同時安全性及蘇醒質量均較高[3]。本研究旨在探究B超引導下肩胛上神經、臂叢神經阻滯聯合喉罩全身麻醉對肩關節鏡手術患者蘇醒質量的影響,現報道如下。
1 資料與方法
1.1 一般資料
選擇2018年6月至2020年6月于我院行單側肩關節鏡手術治療的60例患者,根據手術麻醉方式的不同分為三聯麻醉組(35例)和喉罩全身麻醉組(25例)。三聯麻醉組男20例,女15例;年齡56~74歲,平均(65.61±6.42)歲;體質量59~74 kg,平均(65.74±6.11)kg;美國麻醉醫師協會(American Society of Anesthesiologists,ASA)分級Ⅰ級15例,Ⅱ級20例。喉罩全身麻醉組男16例,女9例;年齡57~73歲,平均(64.31±6.42)歲;體質量58~75 kg,平均(66.17±8.09)kg;ASA分級Ⅰ級7例,Ⅱ級18例。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會審核批準。納入標準:ASA分級在Ⅲ級以下;手術采用肩關節鏡;心、肺功能正常;已經簽署研究知情同意書。排除標準:長期使用阿片類藥物;凝血功能障礙;有精神疾病、神經功能障礙病史;伴有聽覺、感知覺障礙。
1.2 方法
所有患者均于術前禁食10 h,禁飲5 h;進入手術室后,連接心電監護儀(PHILIPS多參數監護儀),監測無創袖帶血壓、指脈氧飽和度等指標,并建立靜脈通路。
喉罩全身麻醉組:靜脈給藥丙泊酚乳狀注射液(廣東嘉博制藥有限公司,國藥準字H20051842,規格20 ml﹕200 mg)1.8 mg/kg,枸櫞酸舒芬太尼注射液(宜昌人福藥業有限責任公司,國藥準字H20054171,規格1 ml﹕50μg)0.2 μg/kg進行全身麻醉誘導后給予喉罩麻醉,喉罩連接多功能麻醉機進行正壓通氣(intermittent positive pressure ventilation,IPPV),呼吸頻率12次/min,吸氧分數2 L/min,術中持續吸入七氟醚(上海恒瑞醫藥有限公司,國藥準字H20070172,規格120 ml),微量注射泵泵入注射用鹽酸瑞芬太尼(宜昌人福藥業有限責任公司,國藥準字H20030199,規格1 mg)維持麻醉,泵速1 mg/h,具體用量視實際情況而定,根據手術實際情況停止或追加麻醉藥物。
三聯麻醉組:取半坐臥位,背對術者,雙肩自然下垂,雙上肢肌肉放松,定位肩胛岡,自肩胛骨脊椎至肩峰沿岡上緣畫線,將肩胛骨下角分角線延長與岡上線相交,在分角線上1.5 cm處做標記,此處相當于肩胛上切跡處,取7號腰穿針自穿刺點在邁瑞M7 super超聲儀下垂直進針,緩慢進針至遇骨性物,將針體上深度標志物移至距皮膚1 cm處,退針至皮下,再取前、內、下方向再次進針,每次進針達到標記深度,進針至目標深度多有落空感,患者主訴有酸脹或上臂放射感,即為穿刺成功,回抽無血后注射0.375%鹽酸羅哌卡因注射液(AstraZeneca AB,批準文號H20140764,規格100 mg﹕10 ml)20 ml;用邁瑞M7 super超聲儀高頻探頭在斜方肌和中斜角肌之間定位C5、C6神經叢影像,使用神經阻滯刺激針平面內進針,通過肌間溝向C5、C6神經叢周圍注射0.375%鹽酸羅哌卡因注射液20 ml;所有患者在完成神經叢阻滯后45 min行喉罩全身麻醉,方法同喉罩全身麻醉組。
1.3 評價指標
(1)記錄兩組蘇醒質量,包括拔管時間、出室時間及術前、術后6 h肺活量。(2)于術后蘇醒即刻、2 h、6 h、12 h采用視覺模擬評分法(visual analogue scale,VAS)評估兩組疼痛程度,0~10分,0分表示無痛,10分表示疼痛無法耐受,分數越高代表疼痛越強烈。(3)統計兩組不良反應(穿刺異物感)發生情況。
1.4 統計學處理
2 結果
2.1 兩組蘇醒質量比較
三聯麻醉組的拔管時間、出室時間均短于喉罩全身麻醉組,術后6 h肺活量大于喉罩全身麻醉組,差異均有統計學意義(P<0.05),見表1。
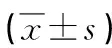
表1 兩組蘇醒質量比較
2.2 兩組術后VAS評分比較
三聯麻醉組術后2、6、12 h VAS評分均低于喉罩全身麻醉組,差異有統計學意義(P<0.05),見表2。
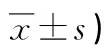
表2 兩組術后VAS評分比較(分,
2.3 兩組不良反應發生情況比較
三聯麻醉組未出現不良反應;喉罩全身麻醉組出現穿刺異物感1例(4.00%)。兩組不良反應發生率比較,差異無統計學意義(χ2=1.424,P=0.233)。
3 討論
與開放性肩關節手術相比,肩關節鏡手術因切口小、創傷小、疼痛輕微、術后恢復快等優勢在臨床的應用日益廣泛。但該術式需配合持續關節腔加壓沖洗,沖洗液內含腎上腺素,需輔助控制性降壓,以維持手術視野清晰,術中體位要求保持較特殊的側臥位,而清醒狀態的患者往往難以長時間保持側臥位,故目前此類手術麻醉多采用全身麻醉,但控制性降壓的實施需通過增加麻醉藥物劑量以加深麻醉,完善鎮靜、鎮痛效果,可能延長患者蘇醒時間,同時可能對患者的呼吸循環造成一定影響[4-5]。故需選擇一種既能方便控制性降壓,同時對患者蘇醒質量無明顯影響的麻醉方式。有研究表明,肩關節鏡手術術中采用肩胛上神經、臂叢神經阻滯聯合喉罩麻醉可為患者提供良好的鎮痛效果,減輕病情對肺功能的影響,且術后蘇醒質量好[6]。
本研究結果顯示,三聯麻醉組拔管時間、出室時間均短于喉罩全身麻醉組,術后6 h肺活量大于喉罩全身麻醉組。究其原因可能為肩胛上神經、臂叢神經阻滯聯合喉罩全身麻醉加強了肩部的局部麻醉效果,患者術后蘇醒時間短,自主呼吸恢復較早,降低了麻醉藥物對肺功能的影響,所以患者在麻醉蘇醒后肺功能恢復較快,拔管時間及出室時間短[7]。相關研究指出,肩胛上神經、臂叢神經阻滯鎮痛效果較優[8]。本研究結果還顯示,三聯麻醉組術后2、6、12 h VAS評分均低于喉罩全身麻醉組。探究其原因可能為肩胛上神經、臂叢神經屬于混合神經,65%以上的肩關節神經通過其支配,所以肩胛上神經、臂叢神經阻滯具有較好的鎮痛效果。本研究的不足之處是樣本量過少,今后將增加樣本量做進一步研究。
綜上所述,B超引導下,肩胛上神經阻滯、臂叢神經聯合喉罩全身麻醉可縮短肩關節鏡手術患者的拔管時間與出室時間,降低術后疼痛感,提高蘇醒質量。

