“眠三針”配合重復經顱磁刺激改善腦卒中后失眠的臨床研究
劉吉權,鄧麗霞
(廣東三九腦科醫院,廣東 廣州 510510)
缺血性腦卒中后睡眠障礙是腦卒中的常見并發癥,腦卒中影響中樞神經遞質釋放,致患者出現睡眠障礙[1-2],其中失眠最常見,發病率高達75%~95%[3]。腦卒中后失眠嚴重影響患者身心健康,延緩患者康復進程,甚至可能引發再次卒中,故我們不僅要對腦卒中后失眠患者制定科學的康復方案,也需要改善其睡眠質量。臨床上多運用苯二氮類、5-羥色胺再攝取抑制劑等西藥進行干預,這類藥物長期運用易致患者形成藥物依賴,且停藥后易復發。而針刺不需經胃腸道吸收,無藥物毒副作用,安全有效,更易被患者所接受,也是國內外指南推薦的一種療法。本研究將“眠三針”配合重復經顱磁刺激治療應用于腦卒中后失眠患者,觀察其療效,以期為臨床醫生制定腦卒中后失眠患者的治療方案提供參考。
1 臨床資料
1.1 病例來源經醫學倫理委員會討論審查,該臨床研究的研究內容和方法符合科學研究的倫理要求,同意開展本項研究。納入2019年1—12月在廣東三九腦科醫院康復訓練中心接受治療的患者60例,均符合2019年版《卒中相關睡眠障礙評估與管理中國專家共識》[4]中的診斷標準,并簽署本次臨床試驗同意書。按照中心分層區組隨機化的方法,按1∶1的比例分為治療組和對照組,每組30例,將標有分組的卡片放置于不透明的密封信封中,每個信封表面有相應序號,患者按就診順序抽取信封,針灸醫師根據信封內卡片所標記的組別,確定患者的分組。
1.2 診斷標準西醫診斷標準:符合2019年版《卒中相關睡眠障礙評估與管理中國專家共識》[4];中醫診斷標準:符合《中醫內科常見病診療指南·中醫病證部分》[5]。
1.3 納入標準年齡40~80歲,符合上述中西醫診斷標準;病程1個月至8年;腦卒中前無失眠且無長期口服助眠藥的患者;符合重復經顱磁刺激治療的適應證[6];PSQI>16分,阿森斯失眠量表評分>6分的患者[7];能配合相關量表評定;未參加其他臨床試驗,簽署本次臨床試驗同意書,依從性好的患者。
1.4 排除標準凡不滿足以上診斷標準及納入標準者;原發性失眠患者;腦卒中后病情危重或意識障礙者;并發嚴重的心、腦、腎、肺疾病以及凝血功能異常者;不能配合針刺及重復經顱磁刺激治療的患者;不能配合量表評估的患者;其他疾病導致失眠者。
1.5 脫落標準不接受該臨床試驗干預方法,依從性差的患者;中途退出試驗的患者;試驗過程中有嚴重并發癥的患者。
2 研究方法
2.1 干預方法兩組患者均接受病房醫生治療缺血性腦卒中的基礎治療方案以及改善肢體功能障礙的康復理療方案。對照組予重復經顱磁刺激治療,治療組在對照組基礎上增加“眠三針”(四神針、三陰交、內關)等穴針刺治療。
(1)重復經顱磁刺激治療[8-10]:治療前應取下所有的金屬飾品、磁卡。囑患者平躺于治療床上,康復治療師連接重復經顱磁刺激治療儀,將治療儀線圈放置于額葉皮質區,頻率為1 Hz,強度為80%的運動誘發電位閾值,使用30個治療序列,每個序列連續刺激50次,序列間隔30 s,每次治療時間為20 min。1次/d,5次/周,治療4周。
(2)“眠三針”[11]:根據國際針灸臨床試驗標準進行穴位定位,由固定的1名針灸醫師進行針灸治療,使用統一的針具,治療組患者針刺手法要統一。穴位定位及操作:四神針位于百會穴前后左右各旁開1.5寸,以0.25 mm×25 mm毫針斜刺;三陰交:內踝尖上3寸,脛骨內側面后緣;內關:腕橫紋上2寸,掌長肌腱與橈側腕屈肌腱之間,此二穴以0.30 mm×40 mm毫針直刺。根據辨證分型加減配穴,陰虛火旺者,取神門、太溪、心俞、腎俞;心脾兩虛者,取神門、心俞、厥陰俞、脾俞;心膽氣虛者,取神門、心俞、膽俞、丘墟;肝氣郁結者,取神門、行間、太沖。留針30 min,每10 min行針1次。頭部穴位入針后醫師刺手拇食指持針柄,細細捻搓數次,然后張開兩指一搓一放,反復數次,即行“飛法”;四肢穴位進針后用同等力度持針,緩慢提插,既不補也不瀉,即行“導法”。1次/d,5次/周,治療4周。
2.2 療效觀察
2.2.1 血清5-羥色胺水平[12-14]患者在納入的當天治療前以及治療的最后一天上午07:00:00—08:00:00空腹抽取6 mL肘靜脈血液于2%乙二胺四乙酸抗凝管中,送至檢驗科,經檢驗科3 200 r/min離心5 min后取出上清液放置于低溫冰箱中保存,溫度設置為-70℃,全部標本收集完畢后,由我院分子生物實驗室進行檢測,獲取試驗數據。
2.2.2 匹茲堡睡眠質量指數量表評分[15](PSQI) 患者在納入的當天治療前以及治療的最后一天進行匹茲堡睡眠質量指數量表評分,PSQI一共有7個條目,包括日間功能障礙、入睡時間、睡眠時間、睡眠效率、睡眠質量、睡眠障礙、催眠藥物等;每個條目根據程度分為0~3分,7個條目的分數相加得分,總分0~5分為睡眠質量很好,總分6~10分為睡眠質量還行,總分11~15分為睡眠質量一般,總分16~21分睡眠質量很差。得分越高,說明失眠越嚴重,此量表可以反映患者近1個月的睡眠情況;評分由固定的量表人員進行評定,并記錄治療前后評分。
2.2.3 阿森斯失眠量表評分[16]患者在納入的當天治療前以及治療的最后一天進行阿森斯失眠量表評分,評估近1個月的睡眠情況,量表共8個條目,每條從無到嚴重分為0、1、2、3四級評分,每個條目得分相加,若總分<4分則無睡眠障礙,若總分在4~6分為可疑失眠,若總分在6分以上則為失眠,評分由固定的量表人員進行評定,并記錄治療前后評分。
2.2.4 睡眠障礙療效評定 根據《中藥新藥臨床研究指導原則》[17]制定。睡眠時間恢復正常或夜間睡眠時間在6 h以上,睡眠深沉,醒后精神充沛者為治愈;睡眠時間增加3 h以上,睡眠深度較前增加者為顯效;失眠癥狀減輕,睡眠時間較前增加不足3 h者為有效;治療后失眠無改善或反而加重者為無效。
2.2.5 不良事件記錄與報告 本次試驗中所出現的任何可疑針刺及重復經顱磁刺激治療的不良事件均填寫于相應的不良事件表中,詳細地記錄處理經過及處理結果,并追訪相關患者。
2.3 統計學方法用SPSS 25.0進行統計分析。計數資料運用χ2檢驗進行統計分析;計量資料符合正態分布且方差齊時采用t檢驗,用“均數±標準差”(±s)表示;不符合正態分布且方差不齊時則采用非參數檢驗,以M(P25,P75)表示;等級資料比較運用兩樣本比較的非參數檢驗,以頻數(f)、中位數(M)、百分率(P)表示;檢驗水準α=0.05。
3 結 果
3.1 基線資料兩組患者基線資料比較,差異均無統計學意義(P>0.05),具有可比性。(見表1)

表1 兩組患者基線資料比較
3.2 血清5-HT水平治療后兩組患者血清5-HT水平均高于治療前,差異均有統計學意義(P<0.05);治療組患者血清5-HT水平明顯高于對照組,差異有統計學意義(P<0.05)。說明“眠三針”配合重復經顱磁刺激可明顯提高腦卒中后失眠患者的血清5-HT水平。(見表2)
表2 兩組患者治療前后血清5-HT水平比較(±s,ng/mL)
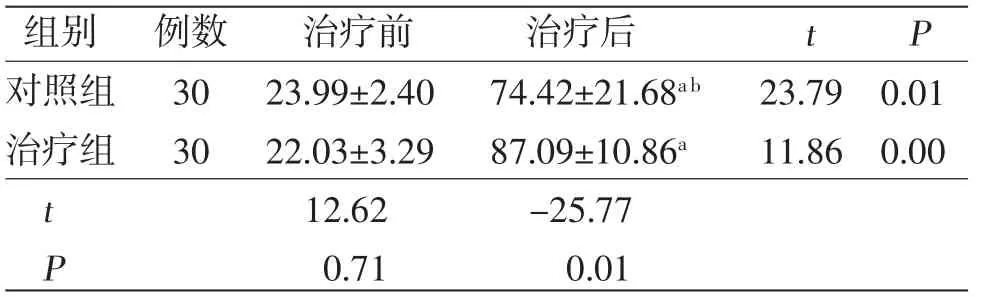
表2 兩組患者治療前后血清5-HT水平比較(±s,ng/mL)
注:與治療前比較,aP<0.05;與治療組比較,bP<0.05
組別 例數 治療前 治療后 t P對照組 30 23.99±2.40 74.42±21.68a b 23.79 0.01治療組 30 22.03±3.29 87.09±10.86a 11.86 0.00 t 12.62 -25.77 P 0.71 0.01
3.3 匹茲堡睡眠質量指數評分(PSQI)治療后兩組患者PSQI均低于治療前,差異均有統計學意義(P<0.05);治療組患者PSQI低于對照組,且差異有統計學意義(P<0.05)。說明“眠三針”配合重復經顱磁刺激可明顯降低腦卒中后失眠患者的PSQI。(見表3)
表3 兩組患者治療前后PSQI比較(±s,分)

表3 兩組患者治療前后PSQI比較(±s,分)
注:與治療前比較,aP<0.05;與治療組比較,bP<0.05
組別 例數 治療前 治療后 t P對照組 30 12.30±1.02 6.01±1.80a b 21.85 0.00治療組 30 13.33±3.25 4.60±1.22a 16.92 0.00 t-1.66 5.52 P 0.11 0.00
3.4 阿森斯失眠量表評分治療后兩組患者阿森斯失眠量表評分均低于治療前,差異均有統計學意義(P<0.05);治療組患者阿森斯失眠量表評分低于對照組,差異有統計學意義(P<0.05)。表明“眠三針”配合重復經顱磁刺激可明顯降低腦卒中后失眠患者的阿森斯失眠量表評分。(見表4)
表4 兩組患者治療前后阿森斯失眠量表評分比較(±s,分)

表4 兩組患者治療前后阿森斯失眠量表評分比較(±s,分)
注:與治療前比較,aP<0.05;與治療組比較,bP<0.05
組別 例數 治療前 治療后 t P對照組 30 8.50±0.94 4.33±0.13a b 12.56 0.01治療組 30 8.83±1.32 3.00±0.83a 20.84 0.00 t-1.13 4.82 P 0.26 0.00
3.5 睡眠障礙療效經治療,治療組總有效率為86.67%(26/30),對照組為73.33%(22/30),兩組患者治療后療效比較,差異有統計學意義(Mann-Whitney U=106.500,P=0.000)。由此可見,治療組療效優于對照組。(見表5)

表5 兩組患者睡眠障礙療效比較(例)
4 討 論
失眠在中醫學中屬于“不寐”“不得眠”“不得臥”“目不瞑”的范疇,其病因病機是陽不入陰,臟腑陰陽失調。腦卒中后失眠亦屬于失眠范疇,但與原發性失眠病因不一致,腦卒中是其發病的根本原因,而原發性失眠病因并不十分明確。《素問玄機原病式·火類》:“由乎將息失宜而心火暴甚,腎水虛衰不能制之,則陰虛陽實而熱氣怫郁,心神惛瞀,筋骨不用而猝倒無所知也。”[18-19]指出中風乃陰虛陽實所致,中風后患者長期處于陰虛陽盛狀態,陰虛不能納陽,陽盛不得入于陰,陰陽失交,故致不寐。故本病的中醫治療原則是調和臟腑陰陽。而針灸可很好的調和臟腑陰陽。
針灸治療該病選穴豐富多樣,本研究所采用的“眠三針”是由嶺南針灸學派代表人物靳瑞所創立,是靳三針療法中治療失眠的主穴,已廣泛運用于臨床多年,且療效顯著。眠三針由四神針、內關、三陰交組成,此穴組可調整臟腑陰陽,安神助眠。頭為諸陽之會,百會穴位于巔頂,入絡于腦,是手足三條陽經和足厥陰肝經、督脈五條經脈的交會之處,故又稱“三陽五會”,針灸該穴可調陰陽,清利頭目,安神益智[19-21]。四神針位于百會穴前后左右各1.5寸處,針刺四神針時針尖向各自本側的耳尖,入針完畢后,4支毫針的針柄靠在一起,呈尖塔狀,“四神針”在百會穴處拓寬一些,而且針刺針尖朝向外側,使它在頭部的投影區擴大[22],為靳三針調神針法的主穴,其調和陰陽、安神助眠作用更強。內關為手厥陰心包經之絡穴,亦為八脈交會穴之一,有清心除煩、養血安神之功。三陰交是足三陰經之交會穴,善調足三陰經之氣[23],針刺此穴可滋陰潛陽,寧心安神。此穴組諸穴合用,可補虛瀉實、滋陰潛陽,調整臟腑陰陽,使氣血調和,陰平陽秘,共奏安神助眠之功。
5-羥色胺(5-HT)又稱血清素,是一種中樞神經遞質,廣泛存在于大腦皮層及神經突觸內,其水平及功能與睡眠關系密切[13-14,24]。1969年UOUVET和KOELLA就提出了5-羥色胺致眠學,他們指出5-HT在中樞神經系統的含量及其功能的變化與睡眠息息相關,其含量的降低會直接導致失眠,而提高5-HT水平可改善睡眠[25]。針刺改善失眠的機制與5-HT含量有關[14,26-28]。針刺四神聰可以增加失眠大鼠下丘腦5-HT含量,改善睡眠[29];失眠患者的血清5-HT水平與PSQI是呈負相關的[30-31],針刺可通過降低腦卒中后失眠患者的PSQI改善失眠[32-33],針刺可提高5-HT水平,降低PSQI以改善失眠[25]。重復經顱磁刺激可在大腦皮層產生誘發電位,調節神經元的興奮性,修復腦卒中后缺氧缺血的腦細胞,并且可使額葉和扣帶回皮質的5-HT1A受體升高,羥色胺受體分泌增多,提高5-HT水平以改善失眠[34-35]。血清5-HT的正常范圍是39~361 ng/mL,本次試驗腦卒中后失眠患者血清5-HT均低于正常值,治療后血清5-HT水平均較治療前上升,匹茲堡睡眠質量指數評分以及阿森斯失眠量表評分均較治療前下降,說明這兩種治療方案均能通過提高血清5-HT含量來改善失眠。“眠三針”可調和臟腑陰陽以安神助眠,經顱磁刺激可修復缺血缺氧的腦細胞,兩種療法合用,中西結合,共同促進5-HT釋放改善失眠。
本研究為臨床隨機對照試驗,在療效觀察方面采用權威的失眠量表來評定,并檢測納入患者的血清5-HT,將主觀量表與客觀檢驗數據相結合,相互佐證,保證了本次臨床研究療效評價的可靠性。然而,本次試驗納入的為缺血性腦卒中失眠患者,并不能很好控制個體用藥以及康復理療方案的差異性,且納入樣本量較少,治療后未能及時隨訪,故后期還需進行嚴格規范的高質量臨床隨機對照試驗,避免上述不足。

