肩關節鏡下雙滑輪雙排縫合技術治療骨性Bankart損傷
施林軍,吳聰聰,姜丹生
(金華市中心醫院,浙江 金華 321000)
骨性Bankart損傷是一種伴隨肩關節前脫位而發生的關節盂前緣撕脫性骨折,在外傷導致的肩關節不穩中比例為7.9%~50.0%[1]。采用非手術治療此類損傷,并發肩關節復發性脫位的概率為80%~94%[2]。因此,手術治療骨性Bankart損傷已越來越受到臨床醫生的重視。治療骨性Bankart損傷的手術方法多種多樣,而手術的關鍵在于術中對骨折塊及關節囊-韌帶-盂唇復合體的良好復位[3]。為了探討更好的骨性Bankart損傷手術治療方法,我們于2015年6月至2019年6月采用肩關節鏡下雙滑輪雙排縫合技術治療骨性Bankart損傷患者16例,并對臨床療效和安全性進行了觀察,現報告如下。
1 臨床資料
骨性Bankart損傷患者16例,均為金華市中心醫院住院患者。男9例,女7例;年齡21~58歲,中位數42歲;優勢肩10例,非優勢肩6例;根據Kim等[4]提出的CT分型,中度損傷9例、重度損傷7例。合并肩胛部上盂唇前后位損傷3例、Hill-Sachs損傷4例、肩袖損傷3例、肱骨大結節骨折2例、橈骨遠端骨折1例、脛腓骨骨折1例。既往均無肩關節脫位病史。致傷原因:高處墜落傷2例,交通事故傷3例,摔傷8例,運動傷3例。受傷至手術時間7~43 d,中位數18 d。
2 方 法
2.1 手術方法采用全身麻醉,氣管插管。患者取健側臥位,患肢呈外展30°、前屈20°位持續牽引,牽引錘質量4~5 kg,常規消毒、鋪巾。采用肩關節鏡肩關節后方(肩峰后外側角下方1.5 cm、內側2 cm處)、前上(喙突尖與肩峰前角連線的中點處)及前下(喙突尖外下方、緊貼肩胛下肌腱上緣處)入路,每個切口長約1 cm。全面探查盂肱關節了解骨折塊的大小、移位情況及其他損傷情況。前下和后方入路放置直徑8.5 mm的通路套管,通過前方入路清理關節腔內及骨折塊間的血凝塊,用剝離子松解骨折塊,顯露肩胛骨關節盂側骨折面。在距關節盂邊緣2~3 mm、骨折面的上下方各打入1枚直徑3.0 mm的雙線錨釘作為外排錨釘,在骨折面中部的內側緣再置入1枚雙線錨釘作為內排錨釘。通過縫合鉤穿刺、過線的方式,將下方外排錨釘的白線自骨折塊下方的軟組織穿出,將骨折塊順勢向上提拉。用抓鉗將骨塊復位至滿意的位置后,將下方外排錨釘的藍線與內排錨釘的藍線從前方套管中拉出,在體外打結并剪去尾端,再用環鉗將2根線的另一端抓出、收緊,并在鏡下完成打結固定。同樣的方法,再將內排錨釘的白線與上方外排錨釘的白線打結收緊固定,完成雙滑輪固定。上方外排錨釘的藍線通過縫合鉤穿刺、過線的方式縫合固定骨塊上方的盂唇,并收緊關節囊。見圖1。骨塊較長者可在下方或上方酌情增加錨釘,加強對盂唇-韌帶-關節囊的固定。合并肩胛部上盂唇前后位損傷者,Ⅰ型和Ⅲ型用刨刀清理變性的盂唇組織和桶柄樣撕脫組織;Ⅱ型和Ⅳ型則用帶線錨釘縫合固定。合并Hill-Sachs損傷者,采用Rem-plissage術進行處理。合并肩袖撕裂者,單排錨釘或雙排縫合橋技術修復。合并肱骨大結節骨折者,采用錨釘或經皮空心釘技術固定。合并橈骨遠端骨折或脛腓骨骨折者,同期行切開復位鋼板內固定術治療。最后常規檢查肩峰下間隙,關節腔內注射0.5%左旋布比卡因5 mL和地佐辛5 mg,縫合、包扎切口。
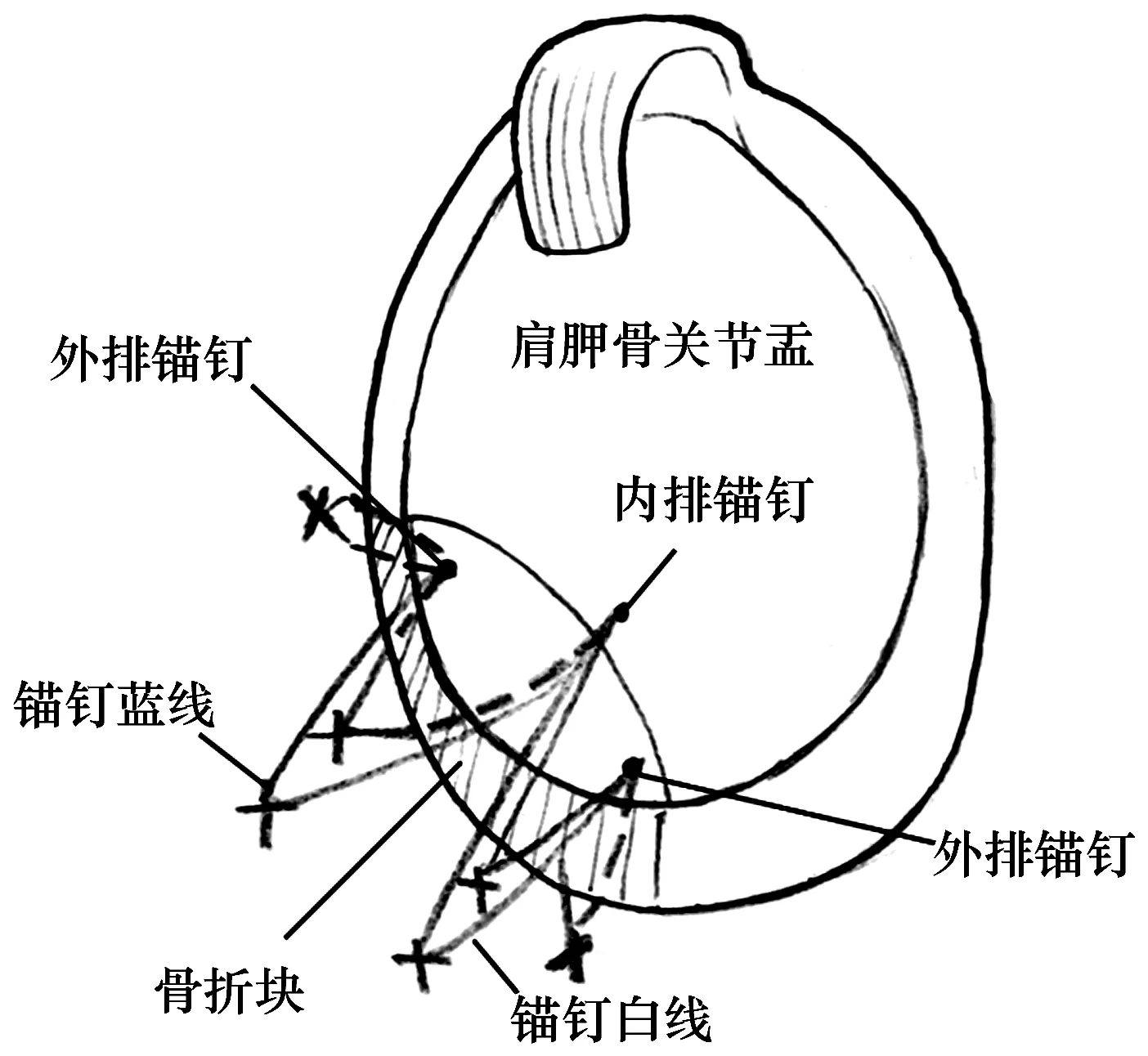
圖1 肩關節鏡下雙滑輪雙排縫合技術治療骨性Bankart損傷手術示意圖
2.2 術后處理方法術后肩關節內旋30°、外展前屈45°位支具保護4周。術后第1天常規拍攝X線片、進行CT檢查確定骨折復位情況及釘道位置。麻醉蘇醒后即開始行主動握拳及肘關節屈伸功能鍛煉,術后1 d開始鐘擺練習及肩關節被動功能鍛煉,術后4周開始逐步進行肩關節主動功能鍛煉,術后3個月開始行肩關節抗阻鍛煉,術后6個月開始逐步進行接觸性體育運動。
2.3 療效及安全性評價方法觀察骨折復位情況,記錄骨折愈合時間及并發癥發生情況。采用疼痛視覺模擬量表(visual analogue scale,VAS)評分評價肩關節疼痛情況,采用肩關節Rowe評分[5]、美國肩肘外科協會(American shoulder and elbow surgeons,ASES)評分[6]、美國加州大學(the University of California at Los Angeles,UCLA)肩關節評分[5]及Constant-Murely評分[7]評價肩關節功能,并對術前和末次隨訪時的評分進行比較。
3 結 果
本組16例患者均獲隨訪,隨訪時間12~36個月,中位數23個月;術后1 d的CT檢查結果示關節面臺階<2 mm 11例、2~4 mm 4例、>4 mm 1例;骨折均愈合,愈合時間6~16周,中位數10周。末次隨訪時,恐懼試驗均為陰性,肩關節疼痛VAS評分較術前降低[(6.88±1.59)分,(1.94±1.23)分,t=14.738,P=0.000],肩關節功能Rowe評分、ASES評分、UCLA評分、Constant-Murely評分均較術前提高[(57.68±12.61)分,(89.13±5.15)分,t=11.489,P=0.001;(20.50±5.72)分,(32.94±4.70)分,t=6.254,P=0.002;(40.38±9.58)分,(89.44±5.59)分,t=23.182,P=0.000;(67.56±7.90)分,(91.69±3.20)分,t=12.601,P=0.001]。術后均無肩關節再次脫位、骨塊吸收等并發癥發生。典型病例圖片見圖2。
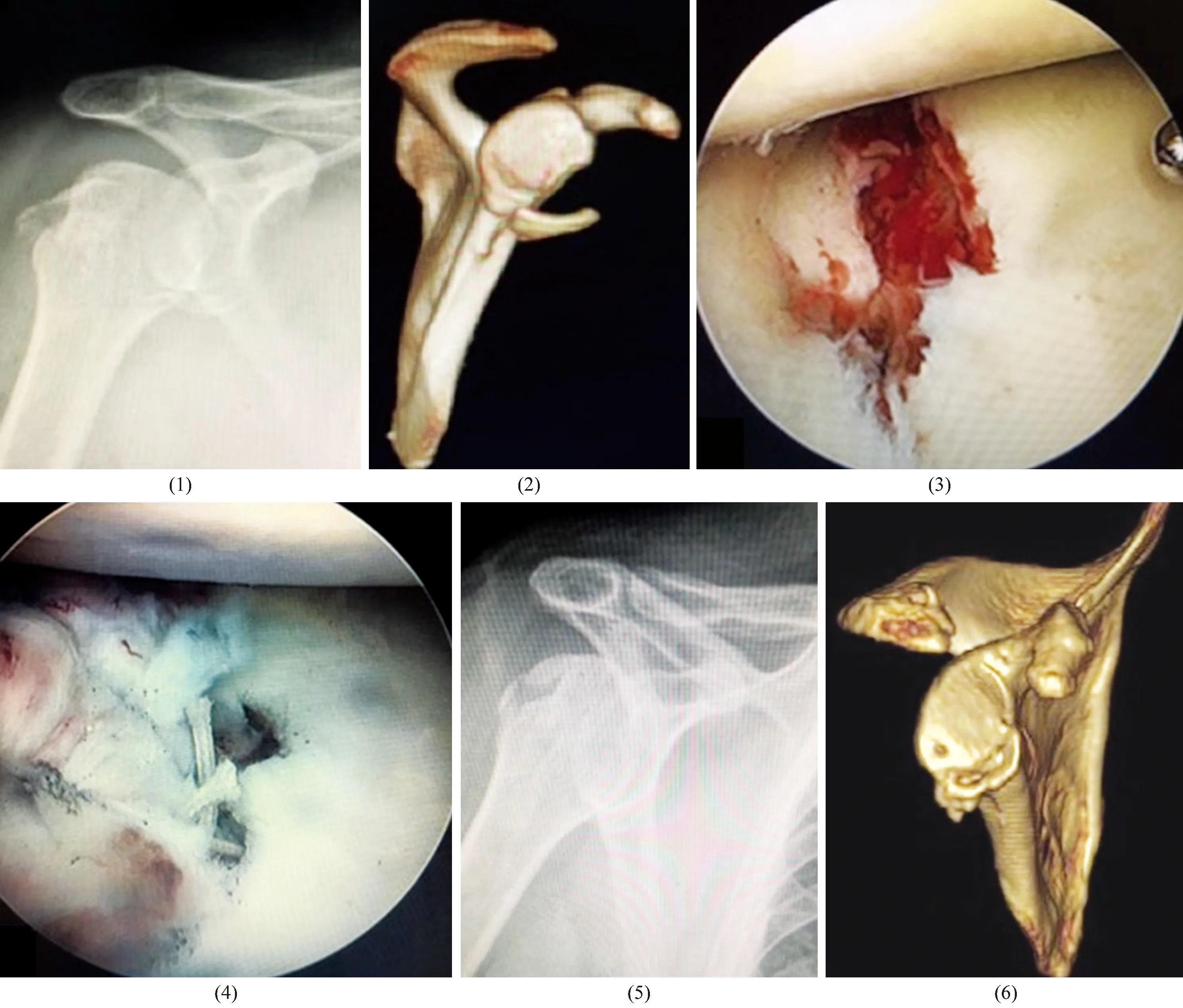
圖2 肩關節鏡下雙滑輪雙排縫合技術治療右肩骨性Bankart損傷合并肱骨大結節骨折手術前后圖片
4 討 論
骨性Bankart損傷破壞了盂肱關節在外展外旋位時的靜態穩定,是引起肩關節不穩的重要原因。關節盂缺損1 cm可導致肩關節25°外旋功能的丟失[3]。對此類損傷若不進行處理,撕脫的骨塊隨著時間的延長會逐漸被吸收[8],而加重的骨缺損可減少關節盂與肱骨頭的接觸面積,增加肩關節脫位復發的風險。骨性Bankart損傷所致的肩關節反復脫位可進展為盂唇韌帶骨膜復合體損傷,此時再行手術治療,術后肩關節脫位的復發率明顯升高[9]。因此,對骨性Bankart損傷,早期進行手術干預對維持肩關節的穩定至關重要[10]。
對Bankart損傷的治療主要是通過重建盂唇的高度恢復盂唇-韌帶-關節囊復合體的完整性以重建肩關節的前向穩定性。肩關節鏡手術具有創傷小、視野清晰、對肩關節動態穩定結構干擾小、術后康復快等優點,已逐漸成為治療骨性Bankart損傷的主流方式[11-13]。目前肩關節鏡下骨性Bankart損傷的修復方法主要包括單排縫合[3]、雙排縫合[14]、雙滑輪縫合[15]及穿骨縫合[16]等。Kim等[17]認為雙排縫合修復骨性Bankart損傷較單排修復能提升40%~50%的關節囊覆蓋率,可顯著降低關節囊再次撕裂損傷的風險。生物力學研究也顯示對于骨折塊較大的盂唇骨折,雙排錨釘的兩點固定相較于單排固定可以提供更好的初始穩定性[18]。雙滑輪縫合技術多縫線的交叉固定能更合理分配骨塊之間的壓力,并且所有結均被綁在肩盂邊緣之外,避免了縫線磨損和潛在的軟骨損傷。對于中、重度急性Bankart損傷,采用雙滑輪縫合技術治療,術中應注意以下事項:①對骨折塊的復位要盡量達到移位<4 mm。②術中內排錨釘盡量置于關節盂骨折面的內下緣,而外排錨釘應置于距關節盂邊緣2~3 mm的關節盂面而不是關節盂邊緣,以避免錨釘松弛脫落,且更有利于恢復盂唇高度[19]。此外,在修復骨性Bankart損傷的同時,對肩部的合并傷也應盡量一期修復,這對避免肩關節再脫位也具有積極意義[20]。肩關節鏡下雙滑輪縫合技術對手術醫生的技術要求較高,操作也較為繁瑣,該方法的手術適應證和手術技巧仍有待進一步探索。
本組患者治療結果表明,肩關節鏡下雙滑輪縫合技術治療骨性Bankart損傷,骨折復位、愈合好,可緩解疼痛,有利于肩關節功能恢復,并發癥少。

