經哌醋甲酯系統治療有效的兒童注意缺陷多動障礙患者停藥后靜息態功能磁共振變化的研究
王少華,周惠至,楊晨,楊潤許,孫寧,韓冬,張琨,陳詩,康傳媛
哌醋甲酯是目前治療注意缺陷多動障礙(attention deficit hyperactivity disorder,ADHD)的一線藥物[1]。然而,由于哌醋甲酯存在抑制食欲、失眠、生長遲緩及長期服用潛在成癮風險等藥物不良反應,國內外指南并未明確指出哌醋甲酯的常規治療期限,甚至在是否取消“藥物假期”在這個問題上意見分歧較大[2-3],故目前臨床醫生很難明確判斷服藥期限多長為宜。由于目前的研究多聚焦于哌醋甲酯用藥前后的腦功能變化,尚無研究探索經哌醋甲酯治療有效的ADHD患者在停藥后腦功能、臨床癥狀的變化情況。本研究擬探索經哌醋甲酯系統治療有效的ADHD患者在停藥后腦功能、臨床癥狀的變化情況及影響因素,以期通過對這一問題的探索從一定程度上回答ADHD患兒服藥期限的問題。
1 對象和方法
1.1 對象
來自2015年1月至2017年4月昆明醫科大學第一附屬醫院精神科門診的ADHD患兒25例。服藥有效組: 入選標準:①符合美國《精神障礙診斷與統計手冊》第4版(DSM-Ⅳ)ADHD診斷標準;②年齡8~13歲,右利手;③服用哌醋甲酯緩釋劑≥8周,且ADHD癥狀分級父母評量表(attention deficit hyperactivity disorder rating scale-IV home version,ARS)[4]在治療前后減分率≥25%[5]。排除標準:①嚴重的、導致昏迷的腦外傷史;②嚴重神經系統疾病或其他嚴重的軀體疾病;③不能耐受藥物不良反應;④對功能磁共振掃描(fMRI)不配合;⑤共患兒童青少年期的其他發育、精神與行為障礙。共13例,其中男12例,女1例;平均年齡(9.77±1.69)歲;服藥時間為(32.14±20.57)周;IQ(94.54±6.06)。其中完成停藥前后靜息態腦功能磁共振(rs-fMRI)掃描、臨床癥狀評估共9例。
對照組:入選標準:①ADHD診斷明確,未經過治療;②右利手。排除標準:①兒童青少年期的其他發育、精神與行為障礙;②目前正在接受針對ADHD的其他治療者;③既往曾服用過哌醋甲酯及其他中樞興奮劑、以及非中樞興奮劑;④對fMRI掃描不配合;⑤嚴重的神經系統疾病或軀體疾病。共12例,均為男性,平均年齡(8.76±2.8)歲;IQ為(89.17±8.70)。服藥有效組(服藥前)及對照組ARS總分差異無統計學意義(P>0.05)。本項目經本院倫理委員會批準(30900488),患兒父母簽署知情同意書 。
1.2 方法
1.2.1 一般資料收集及量表評估 收集服藥有效組及對照組的一般資料,由患兒父母在就診時填寫,包括患兒性別、年齡、體質量、服藥時間及劑量等。韋氏兒童智力測試(Chinese-Wechsler intelligence scale for children,C-WISC)[6]評定ADHD兒童的IQ。ARS由患兒父母填寫,共18個條目,采用4級評分法(無0分、偶爾1分、常常2分、非常多見3分),1~9項得分總和為注意缺陷分;9~18項得分總和為多動沖動分,18個條目得分之和為量表總分;自編8個項目的對立違抗障礙(oppositional defiant disorder,ODD)評定量表,4級評分,反映患兒過去1周在家中的對立違抗癥狀。評估服藥有效組服藥前、服藥期及停藥6~8周后的臨床癥狀及對照組的臨床癥狀。采用ARS加分率[(停藥期ARS總分-服藥期ARS總分)/服藥期ARS總分]來評估服藥有效組患者停藥后臨床癥狀的變化。
1.2.2 fMRI數據采集及預處理 采用3.0 T磁共振機器收集服藥有效組服藥期、停藥6~8周后及對照組的腦功能數據;囑受試者安靜、放松、閉目并盡量不思考平臥檢查床上。 服藥有效組服藥期的采集時間為當天服用哌醋甲酯后3~9 h。先進行定位像掃描,然后進行T2像掃描排除器質性病變,最后掃描EPI序列,參數:層數=33層, TE=30 ms,TR=2 000 ms,翻轉角=90°,層厚=3.5 mm,層間距=4.2 mm,矩陣=64×64, 視野(FOV)=200×200 mm。rs-fMRI數據利用MRIcron軟件將所有原始DICOM數據格式轉換成NIFTI文件格式。轉換成NIFTI格式的圖像數據采用Matlab r2013b軟件上DPARSF4.3b (Data Processing Assistant for Resting-stste fMRI,DPARSF)軟件進行預處理。去除前10個時間點的數據、時間層校正、頭動校正、空間標準化等;體素大小為3×3×3 mm3,全寬半高(FWHM)選擇4×4×4 mm3進行空間平滑。
1.2.3 統計學方法 采用SPSS 17.0錄入一般資料、臨床癥狀數據。采用配對t檢驗比較服藥有效組停藥前后臨床癥狀及腦功能變化;獨立樣本t檢驗比較組間差異;Pearson相關分析檢驗停藥后臨床癥狀變化的影響因素;fMRI的數據統計分析采用MATLAB軟件平臺的REST 1.8工具包對各組功能圖像進行分析。結果在Slice Viewer中顯示,將蒙特利爾神經病學研究所(Montreal Neurological Institute,MNI)標準三維腦模板疊加到所得到的全腦統計參數圖進行顯示,對照AAL分區標記出具有統計學差異的團塊所包含腦區及腦區的體素大小(取體素>40的腦區),運用Alphasim算法進行多重比較校正,并且記錄這些團塊的峰值MNI坐標及峰值強度。檢驗水準P=0.05,雙側檢驗。
2 結果
2.1 兩組臨床癥狀比較
與對照組相比,服藥有效組服藥期ARS總分、注意缺陷因子分更低;服藥有效組中,與服藥期相比,停藥期ARS總分、注意缺陷因子分增加,差異具有統計學意義(P均<0.05)。見表1。
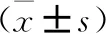
表1 兩組ARS評分比較
2.2 各組ReHo值存在差異的腦區
采用獨立樣本t檢驗,服藥有效組服藥期在內側額上回、右側前和旁扣帶腦回等腦區ReHo值較對照組高;而在右側頂上回腦區較對照組ReHo值低。見表2,見圖1。
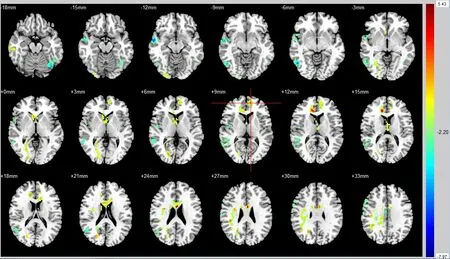
圖1 服藥有效組服藥期與未服藥組ReHo值的比較
基于全腦體素水平的配對t檢驗,服藥有效組服藥期在左側眶部額下回、左側眶部額中回、前扣帶和旁扣帶腦回、右側的背外側額上回、右側內側額上回等腦區腦功能ReHo值較停藥期高,而在小腦腦區的ReHo值較停藥期低。見表2,見圖2。
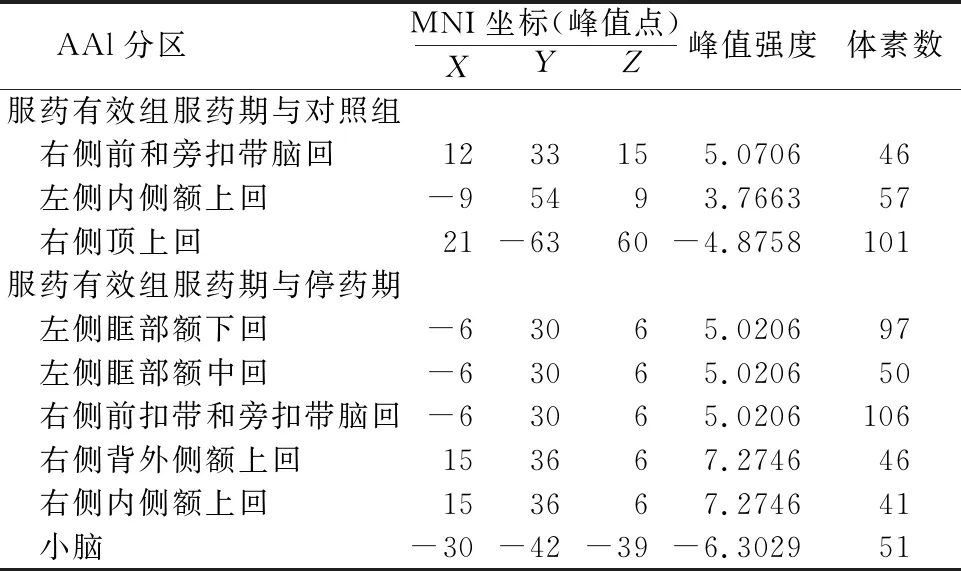
表2 各組ReHo值差異的腦區

圖2 服藥有效組在服藥期與停藥期腦區ReHo值的比較
2.3 服藥有效組停藥前后與右側前扣帶和旁扣帶腦回功能連接變化的腦區
選擇停藥前后,峰值強度較大且體素集團最大的腦區,即右側前扣帶和旁扣帶腦回作為感興趣區(ROI)。服藥期較停藥期相比與ROI連接高的腦區有左右側的眶部額上回及左側眶部額下回;服藥期較停藥期相比與ROI連接低的腦區有左右側的頂上回、右側顳中回、枕中回及小腦。見圖3,見表3。

表3 靜息狀態下服藥有效組服藥期較停藥期與ROI功能連接變化的腦區
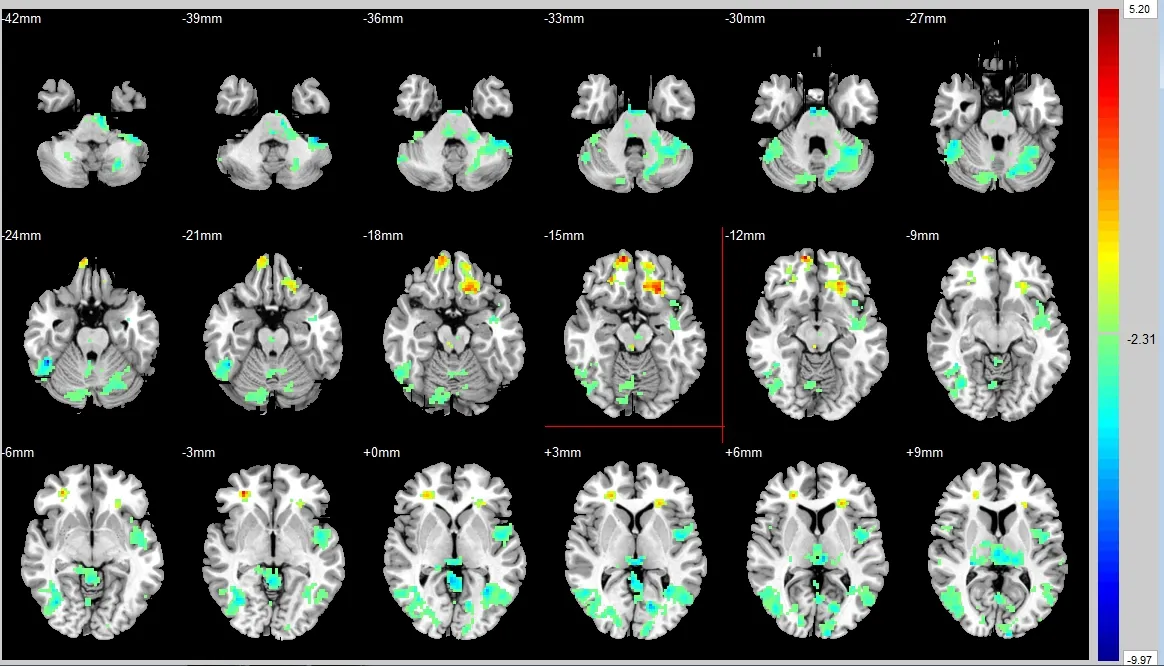
圖3 停藥前后患者與右側前扣帶和旁扣帶腦回功能連接強弱的比較
2.4 服藥有效組相關分析
服藥有效組停藥后ARS加分率分別與年齡、IQ、服藥時間及服藥期ARS總分進行Pearson相關分析顯示,年齡與ARS加分率呈負相關(r=-0.878,P<0.05)。
3 討論
本研究發現服用哌醋甲酯有效的ADHD患兒在停用哌醋甲酯后其臨床癥狀出現不同程度的加重,與既往多數研究結果一致[7]。進一步驗證,哌醋甲酯的治療作用是劑量依賴性的,并不能對ADHD患者產生持久的治療作用[8]。注意缺陷癥狀在停藥后的加重具有統計學意義,而多動沖動及對立違抗癥狀的加重差異不具有統計學意義;提示相比于多動沖動癥狀及對立違抗癥狀,停用哌醋甲酯后注意缺陷癥狀反彈得更快。韓穎等[9]也發現哌醋甲酯對ADHD患者注意缺陷的改善程度要優于多動沖動。這兩個結果的相似性可能與哌醋甲酯的藥理機制相關。
本研究發現服用哌醋甲酯有效的ADHD患兒停藥后出現功能水平下降的腦區有左側眶部額下回、左側眶部額中回、前扣帶和旁扣帶腦回、右側背外側額上回以及右側背內側額上回。眶額葉與ADHD患兒的社交抑制和沖動控制相關[10],背外側前額葉與工作記憶、注意力處理相關[11],背內側前額葉與決策過程有關。前扣帶回也參與注意、認知、反應選擇及反應抑制等認知活動[12]。上述腦區在停用哌醋甲酯后出現功能減退,提示在本研究所納入的樣本中,哌醋甲酯對兒童ADHD腦功能缺陷的改善并未能持續到停藥后。本結果提示服用哌醋甲酯有效的ADHD患兒的小腦腦區在停藥后功能反而較服藥期更高。Zang等[13]認為當前額葉功能出現功能缺陷時,小腦代償性呈高激活。該結果可能與停藥后前額葉功能下降明顯、小腦的代償作用相關。本研究以右側前扣帶和旁扣帶腦回作為ROI,發現停藥后,眶部前額葉與右側前扣帶和旁扣帶腦回的功能連接減弱,而前扣帶及旁扣帶回與頂葉、小腦、枕葉及顳葉的功能連接反而增加。大多數證據表明,ADHD的臨床癥狀基于額葉-紋狀體-小腦環路異常[14],眶額葉皮質在動機和獎賞通路中發揮作用[15],該眶額葉與扣帶回的功能連接減退與臨床上ADHD患兒表現為對動機的下降、對獎勵的不敏感、注意力維持度下降、認知功能衰退等表現有關[16]。而額葉-紋狀體-小腦環路中,額葉與扣帶回連接減弱反而會導致扣帶回與小腦、頂葉、枕葉等腦區功能連接的代償性過度激活。而ADHD患者小腦、頂葉、枕葉等運動輔助區的過度激活與多動癥狀相關。
相關分析結果提示,年齡與ADHD患兒在停用哌醋甲酯后臨床癥狀加重程度呈負相關。既往研究并未報道該現象,但曾報道成人ADHD在停藥后的復發率為18%~30%[17-19],而兒童青少年ADHD患者在停用哌醋甲酯后復發率為61.5%[20];提示低齡ADHD患者停藥后病情更容易復發。并且本研究發現兩例13歲的ADHD患者在停藥后臨床癥狀并未發生變化,而其他7~10歲的患者在停藥后出現不同程度的臨床癥狀。綜上,年齡越大,停藥后短期癥狀復發的可能性越小。這可能與隨著ADHD患兒年齡增加及進入青春期,大腦不斷發育,彌補自身發育缺陷有關。不過該結論需要進一步的驗證。
本研究因rs-fMRI密閉、噪聲較大的環境,實際研究過程中ADHD患兒不能配合多次rs-fMRI掃描及倫理方面的考慮,未能將同一樣本的未服藥期、服藥期、停藥期的臨床癥狀、腦功能資料一并收集,使得結論推斷方面受到限制。由于樣本量少,研究時間所限,并未對停藥后ADHD患者進行長期隨訪,需進一步擴大樣本量,延長隨訪驗證本研究結果。

