開放肘關節松解術聯合Ilizarov環式外固定治療重度或極重度創傷性肘關節僵硬的臨床療效▲
夏麗偉 黃堅漢 蒙詩景 彭 碩 蔣慧韜 韋廣源 劉恒君
(廣西壯族自治區江濱醫院骨科,南寧市 530021,電子郵箱:minkwxl@163.com)
創傷性肘關節僵硬(traumatic elbow stiffness,TES)為創傷后肘關節屈伸活動度及旋前、旋后功能丟失。既往將肘關節僵硬定義為伸直受限>30°、屈曲角度<120°,但是目前認為只要肘關節功能不能滿足患者娛樂、工作和日常生活需要,即可診斷為肘關節僵硬[1]。Morrey根據肘關節屈伸活動度將肘關節僵硬分為輕度(活動度> 90°)、中度(60°<活動度≤ 90°)、重度(30°<活動度≤ 60°)、極重度(活動度≤ 30°)。肘關節創傷患者中大約有12%的患者會出現TES[2-3]。肘關節創傷越嚴重,異位骨化發生率越高,尤其是合并顱腦損傷的患者,長時間的石膏或夾板固定、吸煙、酗酒以及多次手術均是TES發生的危險因素[4]。目前臨床上重度及以上TES患者的治療相對棘手。本研究采用開放肘關節松解術聯合Ilizarov環式外固定治療重度或極重度TES患者,取得一定療效,現報告如下。
1 資料與方法
1.1 臨床資料 選取2015年6月至2019年9月我院收治的18例重度、極重度TES患者。納入標準:(1)所有患者均存在肘關節骨折、脫位后切開復位內固定手術病史;(2)經保守治療半年以上,仍存在肘關節屈伸及旋轉障礙;(3)Morrey分型[5]為重度及以上,根據Mayo肘關節功能評分(Mayo elbow performance score,MEPS)標準[6]評定均為差,Hastings-Graham分型[5]均為肘關節僵直型(Ⅲ型)。排除標準:(1)關節軟骨缺損、關節面塌陷、關節間隙完全消失者;(2)治療依從性差,不能積極配合行功能鍛煉的患者;(3)合并其他內科疾患不能手術者。其中男性15例、女性3例,年齡33~47歲,均有顱腦外傷及肘關節創傷病史;9例為恐怖三聯征術后,4例為陳舊性橈骨小頭骨折術后,3例為粉碎性肱骨遠端骨折術后,2例為陳舊性尺骨鷹嘴骨折內固定術后。所有患者入院時肘關節X線檢查均提示有不同程度的異位骨化,術前所有患者均在我院行規范物理治療,屈伸活動改善不明顯,或者因疼痛不能耐受物理治療。所有患者及家屬對本研究均知情同意,本研究通過醫院倫理委員會審批。
1.2 術前評估 所有患者術前均需完善肘關節正側位片、腕關節正側位片、肘關節CT及MRI檢查,明確有無腕關節損傷、異位骨化的位置和程度、關節面是否平整、尺橈骨近端骨間膜是否融合。完善神經肌肉傳導速度測定,確定有無周圍神經損傷。
1.3 治療方法 所有手術均由同一組外科醫生實施,采用開放肘關節松解術聯合Ilizarov外固定治療。采用臂叢神經阻滯或全身麻醉,患者取標準平臥位,常規消毒鋪巾。首先取原手術切口,取出內固定裝置,清除周邊的異位骨化。屈伸活動肘關節,觀察并判斷影響患者肘關節活動的部位,需注意的是異位骨化與正常骨組織的界限肉眼通常無法區分,術中需要借助C型臂X線機透視檢查,清除所有影響關節活動的異位骨化,但要避免破壞正常骨組織。清除異位骨化后再行軟組織松解,如果單一入路無法滿足手術需求,再根據實際情況采取聯合入路(如內側入路、外出入路、后側入路等),切除肥厚增生的關節囊,如有側副韌帶鈣化則一并清除。清理肱骨橈骨小頭間隙、鷹嘴窩內炎性肉芽組織、贅生物。術前根據患者上臂及前臂直徑選擇4個大小適宜的半環,2個半環之間用3根螺紋桿連接,組成Ilizarov外固定架上臂組件和前臂組件;術中用半螺紋針將上臂組件及前臂組件固定在上臂及前臂,上臂與前臂組件之間安裝牽伸裝置,見圖1。
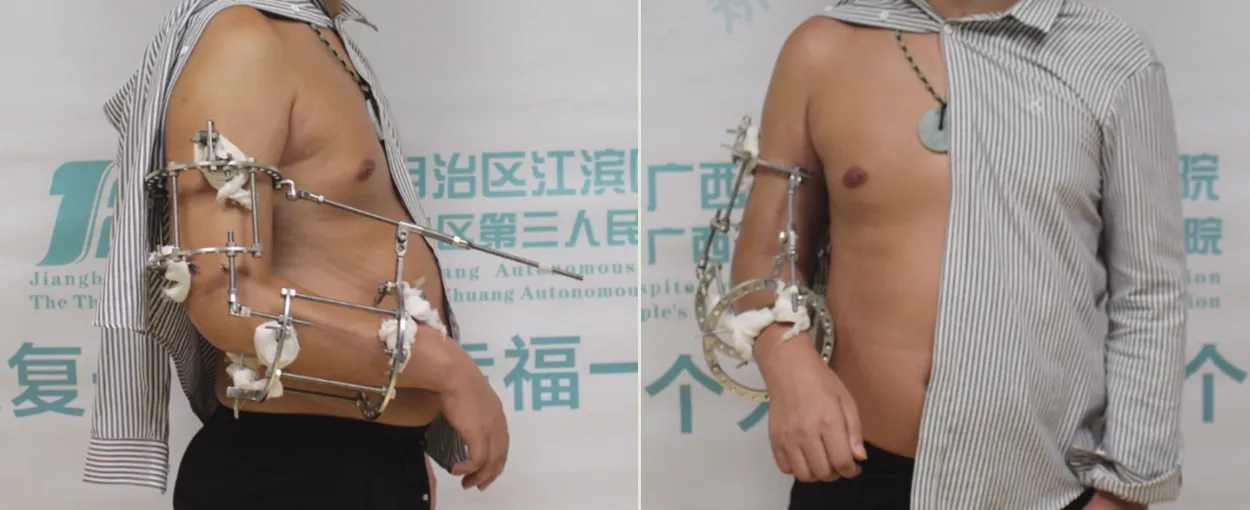
圖1 Ilizarov外固定架上臂與前臂組件安裝示意圖
術后給予口服塞來昔布(美國輝瑞公司,國藥準字:J20120063;25 mg/次,2次/d)以鎮痛并防止異位骨化復發。術后2 d拔出引流管,疼痛腫脹減輕后先給予牽拉肘關節間隙,之后每天調節牽伸桿1 mm,具體情況視患者的耐受情況而定,原則是先快后慢。整個牽拉期間定時復查X線,避免肘關節擠壓或脫位的發生。整個牽伸周期約3個月,其間可擰松螺母行肘關節主動鍛煉,夜間再固定于最大屈曲位置。拆除外固定裝置后繼續行主動及被動功能鍛煉。
1.4 觀察指標 (1)術后隨訪12個月,比較患者手術前后的患側肘關節屈曲及旋轉活動度。囑患者屈曲、伸直肘關節,用量角器測量屈伸活動度;囑患者屈肘并貼腹部,前臂做旋前旋后動作,并用量角器記錄旋轉活動度。(2)比較患者術前及術后12個月的MEPS評分[6],項目包括肘關節疼痛、活動范圍、肘關節穩定性、日常生活能力,MEPS評分總分為100分,≥90分為優,75~89分為良,60~74分為可,<60分為差。(3)觀察患者術后12個月內的并發癥發生情況,主要為感染、神經血管損傷情況。
1.5 統計學分析 采用SPSS 19.0軟件進行統計學分析。計量資料以(x±s)表示,手術前后指標的比較采用配對t檢驗。以P<0.05為差異有統計學意義。
2 結 果
術后12個月時,患者的患側肘關節屈曲及旋轉活動度、MEPS評分均高于術前(均P<0.05),見表1。其中有1例患者出現小魚際肌及小指皮膚麻木、疼痛,考慮為前臂螺紋釘激惹尺神經分支所致,拆除可疑螺釘后,癥狀消失;有6例患者存在不同程度的釘道口感染,經傷口換藥及口服抗生素后感染控制;無其他嚴重并發癥發生。
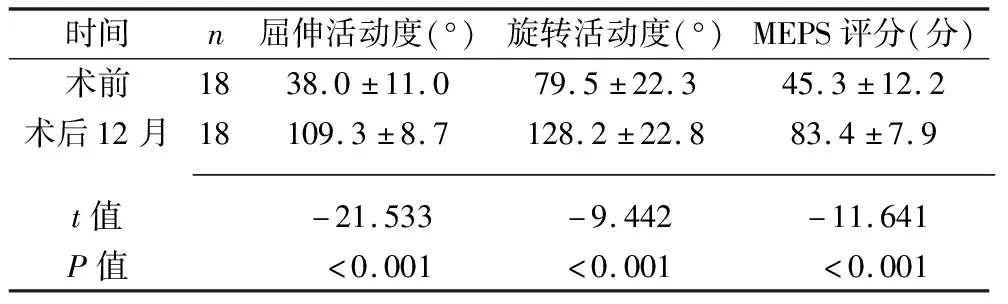
表1 患者手術前后肘關節屈曲及旋轉活動度、MEPS評分的比較(x±s)
3 討 論
相較于其他大關節,肘關節損傷后發生屈伸功能障礙的概率更高,特別是對于有異位骨化傾向的患者,積極預防異位骨化可減少肘關節僵硬的發生。對于已經出現輕度肘關節屈伸功能受限的患者,早期系統的保守治療(如蠟療、物理治療、玻璃酸鈉關節腔注射等),一般能獲得滿意的治療效果[7-8]。但是如果保守治療6個月后患者的肘關節仍有<40°的伸直受限,或者<120°的屈曲受限,臨床上一般建議手術治療[9]。開放性肘關節松解術是目前報告最多的治療TES的方法[10],但是重度、極重度的TES患者,由于術中需要清理大量的鈣化韌帶、關節囊,將會導致患者術后肘關節不穩,而且單純韌帶修補不足以維持肘關節的穩定性,而鉸鏈式外固定能夠增強肘關節的穩定性[11]。因此,臨床上對于重度、極重度TES患者,往往聯合鉸鏈式外固定治療[12-13]。其次,開放性手術創傷大,術后軟組織粘連較為明顯,鉸鏈式外固定的持續牽引可減少軟組織粘連。此外,重度以上的TES患者本身對疼痛耐受性較差,術后主動功能鍛煉積極性不高,關節活動度再度丟失的可能性大,而鉸鏈式外固定能夠持續、緩慢地牽伸肘關節,使肘關節得到被動鍛煉,松開鉸鏈后患者也可行肘關節主動鍛煉,從而可降低肘關節再次僵硬的發生率。
鉸鏈式外固定裝置有單臂式和環式外固定兩種。環式外固定又可分為羅盤式外固定、Ilizarov環式外固定。目前采用單臂鉸鏈外固定治療TES的研究較多[14-15],而采用Ilizarov環式外固定的研究較少[16]。考慮到Ilizarov環式外固定的穩定性較單臂外固定更好,因此本研究采用Ilizarov環式外固定治療重度、極重度TES患者。本研究結果顯示,術后12個月時,患者的患側肘關節屈曲及旋轉活動度、MEPS評分均高于術前(均P<0.05),提示采用開放肘關節松解術聯合Ilizarov環式外固定治療此類患者可獲較好的效果。本研究中,術后有1例患者出現尺神經麻痹癥狀,拆除螺紋釘后癥狀消失;有6例患者出現釘道口感染,經傷口換藥、口服抗生素等處理后,感染均得到控制。隨訪期間,部分患者主訴外固定佩戴時間較長,引起日常生活不便,尤其是影響患者夜間睡眠,對于此類患者,睡前可口服非甾體鎮痛藥物以及鎮靜催眠類藥物,改善患者的睡眠質量。本研究的18例患者中,有3例患者術前的尺橈骨近端發生了骨融合,X線及CT均提示尺骨近端螺釘較長,釘尾超過骨皮質2~3 mm,螺釘突破尺近端的骨皮質,這會導致醫源性尺橈骨近端骨融合,影響患者前臂的旋轉功能,術中須清理尺橈骨近端的骨融合,患者才能獲得較好的肘關節旋轉功能。因此,建議在進行尺骨近端內固定時,靠近上尺橈關節的螺釘不能透過對側骨皮質,以防止上尺橈關節融合前臂旋轉受限。此外,建議患者拆除外固定裝置后繼續進行肘關節的主被動屈伸、旋前轉功能鍛煉,鞏固治療效果,防止獲得的肘關節活動度丟失。筆者發現對疼痛耐受差、自律性不高的患者,在拆除外固定后容易復發肘關節僵硬。因此,建議此類患者在拆除外固定3個月內繼續服用非甾體藥物鎮痛,這不僅可降低異位骨化風險,還可減輕功能鍛煉后的肘關節疼痛,此外有條件的患者,可門診在物理治療師指導、協助下行肘關節功能鍛煉。
本研究中的18例重度、極重度TES患者,其發病原因有以下幾種:(1)創傷的肘關節長時間伸直位擺放;(2)入院時患者病情較重,導致肘關節骨折未得到及時診斷、治療;(3)沒有及時發現并預防肘關節異位骨化;(4)骨折內固定術后患者因疼痛、制動、肌力減退、缺乏指導等原因沒能進行有效的早期康復功能鍛煉。因此,我們建議對于懷疑有肘關節周圍骨折、脫位的顱腦損傷患者,特別是昏迷患者,要及時申請創傷骨科醫生會診,給予詳細的體格檢查,待患者病情穩定后及時行X線及CT檢查,避免長時間的石膏固定,預防TES的發生;對于已經發生的重度、極重度肘關節僵硬的患者,建議及早行開放肘關節松解術聯合Ilizarov環式外固定治療。
綜上所述,采用開放肘關節松解術聯合Ilizarov環式外固定治療重度、極重度TES患者,能有效地改善患者肘關節屈伸、旋轉功能,并發癥少,療效可靠,但其缺點是佩戴外固定時間較長,且舒適性較差。本研究存在樣本量較小、觀察指標較少、缺少對照組等不足,今后需進一步研究以證實所得結論。

