血清微小RNA-29a水平與妊娠糖尿病孕婦母嬰結局的相關性▲
張艷梅 龔麗娜 黃 鶯
(新疆維吾爾自治區(qū)人民醫(yī)院產科,烏魯木齊市 830001,電子郵箱:zymwlm@yeah.net)
妊娠糖尿病(gestational diabetes mellitus,GDM)是妊娠期常見的合并癥之一[1]。近幾年,隨著GDM診斷標準的修訂以及生活水平的提高,GDM發(fā)病率明顯升高,我國不同地區(qū)的發(fā)病率高達15%~21%[2]。GDM對母嬰均可造成巨大影響,其不良結局包括妊娠高血壓、巨大兒、早產等,其大多數不良結局的發(fā)生率明顯高于正常孕婦[3]。一項由多個國家參與的流行病學研究表明,GDM孕婦的不良結局發(fā)生風險是血糖正常孕婦的1.75倍以上,且可隨著血糖水平升高而增加[4],沒有明確的風險閾值。早期預測GDM孕婦的母嬰結局以便盡早干預,是現今產科的研究熱點之一。微小RNA(miroRNA,miRNA)是一種非編碼單鏈RNA分子,在多種生理過程中均發(fā)揮重要作用[5],其中miRNA-29a參與糖脂代謝過程,有研究表明其與2型糖尿病的發(fā)生和發(fā)展有重要的聯系[6]。但目前關于miRNA-29a水平與GDM關系的臨床研究較少,特別是預測GDM的母嬰不良結局,更無相關研究報告。本研究探討miRNA-29a水平與GDM孕婦母嬰不良結局的相關性,現將結果報告如下。
1 資料和方法
1.1 臨床資料 納入2017年1月至2019年2月于新疆維吾爾自治區(qū)人民醫(yī)院產科進行體檢建檔并診斷為GDM的245例孕婦。納入標準:(1)孕婦年齡在20~40歲之間,均在孕早期(<3個月)于我院孕檢建檔并按時于我院產檢,在妊娠24~28周經OGTT診斷為GDM[7];(2)單胎妊娠;(3)臨床資料完整,能夠配合治療、檢查等。排除標準:(1)既往有糖尿病病史或合并其他影響血糖的疾病;(2)妊娠期患有其他嚴重的并發(fā)癥;(3)精神異常不能配合相關檢查和治療者;(4)合并嚴重的心、肝功能不全;(5)合并其他自身免疫性或風濕性系統(tǒng)疾病。本研究經醫(yī)院醫(yī)學倫理委員會審查后批準通過,經患者和家屬同意后簽署知情同意書。
1.2 干預方法 所有孕婦均給予健康教育及飲食、運動干預,必要時給予藥物治療,包括二甲雙胍、胰島素等藥物,具體干預方法參照文獻[8]。所有孕婦均按時于門診產檢及隨訪,直至分娩結束。
1.3 觀察指標 (1)一般資料:包括年齡、孕期增重情況、既往史、糖尿病、家族史、孕產史、吸煙史和飲酒史等情況,以及入組時的血壓、體重、體質指數、身高。其中,吸煙和飲酒是指吸煙或飲酒>1次/周,且已經持續(xù)>3個月。(2)實驗室指標:入組后立即在空腹8 h后抽取靜脈血檢測相關指標,包括血小板計數、血紅蛋白、C反應蛋白(C-reactive protein,CRP)、總膽固醇、LDL-C、三酰甘油、空腹血糖、空腹胰島素、空腹C肽、糖化血紅蛋白(hemoglobin A1c,HbA1c)、ALT、白蛋白、miRNA-29a等,并行餐后2h血糖(2-hour postprandial blood glucose,2hPBG)檢測。 高脂血癥診斷標準為空腹總膽固醇>5.72 mmol/L或空腹三酰甘油>1.7mmol/L。(3)母嬰不良結局發(fā)生情況:根據《妊娠合并糖尿病診治指南(2014)》[7]中有關母嬰不良結局的定義,評估母嬰不良結局發(fā)生情況,母體不良結局包括妊娠高血壓、早產、羊水過多、剖宮產、產后出血、感染等,新生兒不良結局包括呼吸窘迫綜合征、低血糖、高膽紅素血癥、低鈣血癥、巨大兒、新生兒缺血缺氧性腦病等。
1.4 實驗室指標檢測方法 (1)常規(guī)實驗室指標:采用XT4000I血細胞分析儀(深圳邁瑞生物醫(yī)療有限公司)檢測血常規(guī),采用Cobas e601電化學發(fā)光免疫分析儀(豪夫邁·羅氏公司)檢測空腹胰島素和空腹C肽,采用全自動生化儀(深圳邁瑞生物醫(yī)療有限公司)檢測其他血生化指標。(2) miRNA-29a檢測方法:所有孕婦在禁食12 h后,次日清晨采集靜脈血5 mL,用TRIzol試劑盒(索萊寶有限公司,批號:170302)提取血清總RNA,檢測其純度和完整性后,用定量反轉錄試劑盒(TOYOBO公司,批號:20161015)將2 μg的總RNA反轉錄成cDNA,根據SYBR Green PCR Master Mix試劑盒(大連寶生物有限公司,批號:160925)中的說明書配置20 μL PCR體系,具體包括2 μL cDNA、10 μL PCR Mix、7.2 μL ddH2O2和各0.4 μL的上、下游引物;體系加配完成后放入熒光定量PCR儀(美國BD公司,型號:BD MAX clinical),擴增的條件為95℃預變性60 s,然后在95℃變性10 s后60℃退火延伸40 s,總共進行40個循環(huán)。每個樣本設置3次重復。 miRNA-29a正向引物序列為5′-CGCGGATCCATGGTTAAAGAGCC-3′,反向引物為5′-CCCAAGCTTTCAGTATAACCATTC-3′;U6 SnRNA(內參)正向引物序列為5′-GAGTACATCTTCAAGCCATCCTG-3′,反向引物為5′-TGCTCTATCTTTCTTTGGTCTGC-3′。使用SDS1.4軟件計算Ct值,相對于U6 SnRNA的2-△△Ct值為目的miRNA的相對表達量(計算△△Ct時,對照組的△Ct取其中位數)。
1.5 統(tǒng)計學分析 應用SPSS 20.0軟件進行統(tǒng)計分析。計數資料以例數(百分比)表示,組間比較采用χ2檢驗;計量資料以(x±s)表示,組間比較采用獨立樣本t檢驗或t′檢驗;應用多因素Logistic回歸模型分析GDM孕婦發(fā)生母嬰不良結局的影響因素;應用受試者工作特征(receiver operating characteristic,ROC)曲線分析相關指標預測GDM孕婦發(fā)生母嬰不良結局的價值,曲線下面積在0.5~0.7之間表示預測效果較低,在0.7~0.8之間表示預測效果一般,大于0.8表示預測效果較好。以P<0.05為差異有統(tǒng)計學意義。
2 結 果
2.1 隨訪情況 納入研究的245例GDM孕婦中,共有12例孕婦失訪,按病例脫落處理。其余233例GDM孕婦中,168例未發(fā)生母嬰不良結局(對照組),65例出現母嬰不良結局(不良結局組),發(fā)生率為27.90%,其中32例發(fā)生母體不良結局,25例發(fā)生新生兒不良結局,8例同時出現母嬰不良結局。
2.2 兩組孕婦一般資料的比較 兩組孕婦的年齡、糖尿病家族史等一般資料對比,差異無統(tǒng)計學意義(P>0.05);不良結局組的孕期增重大于對照組(P<0.05)。見表1。
2.3 兩組孕婦實驗室指標的比較 不良結局組孕婦的空腹血糖水平、HbA1c水平和miRNA-29a相對表達水平均高于對照組(均P<0.05),見表2。
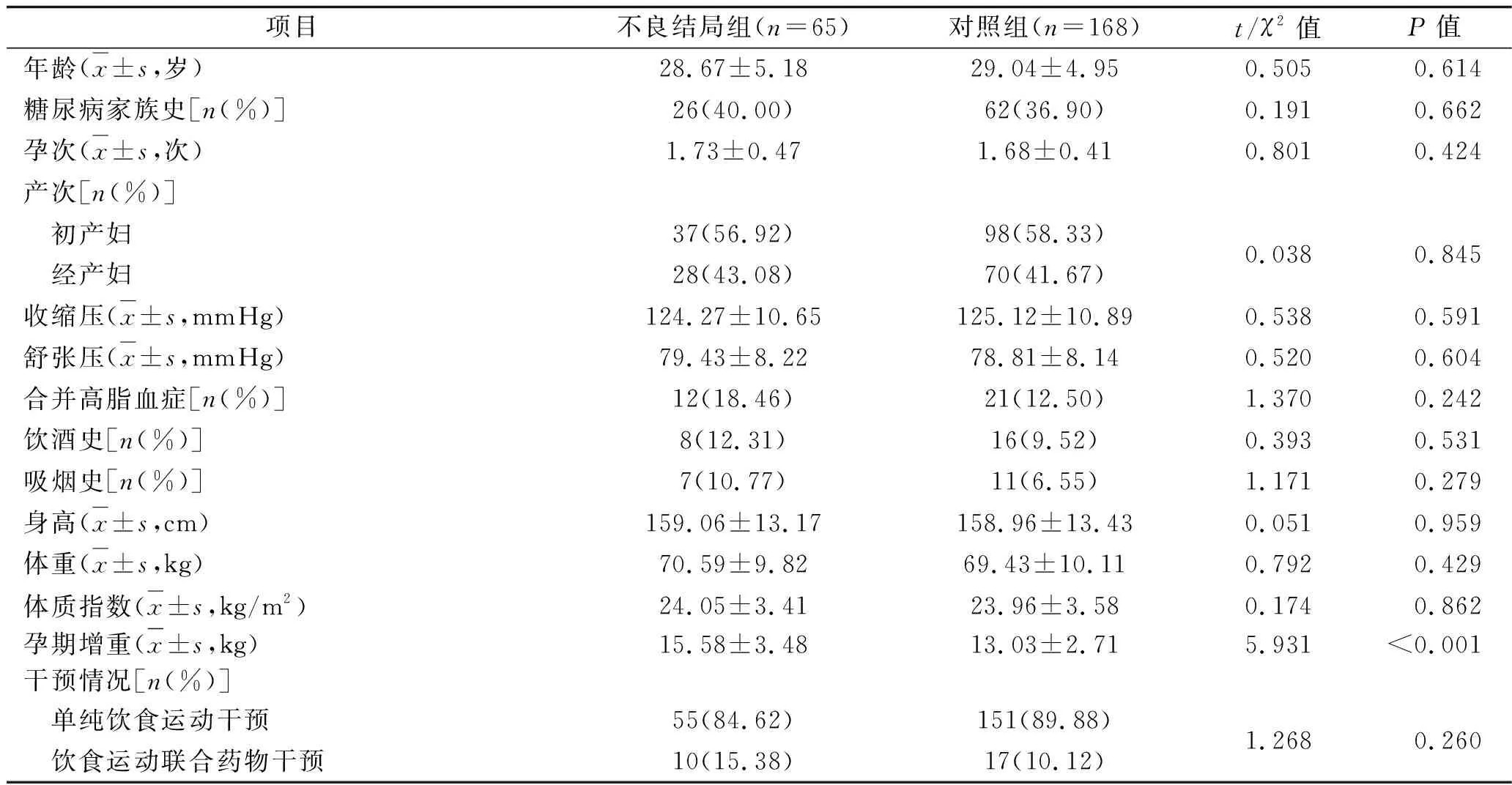
表1 兩組孕婦一般資料的對比
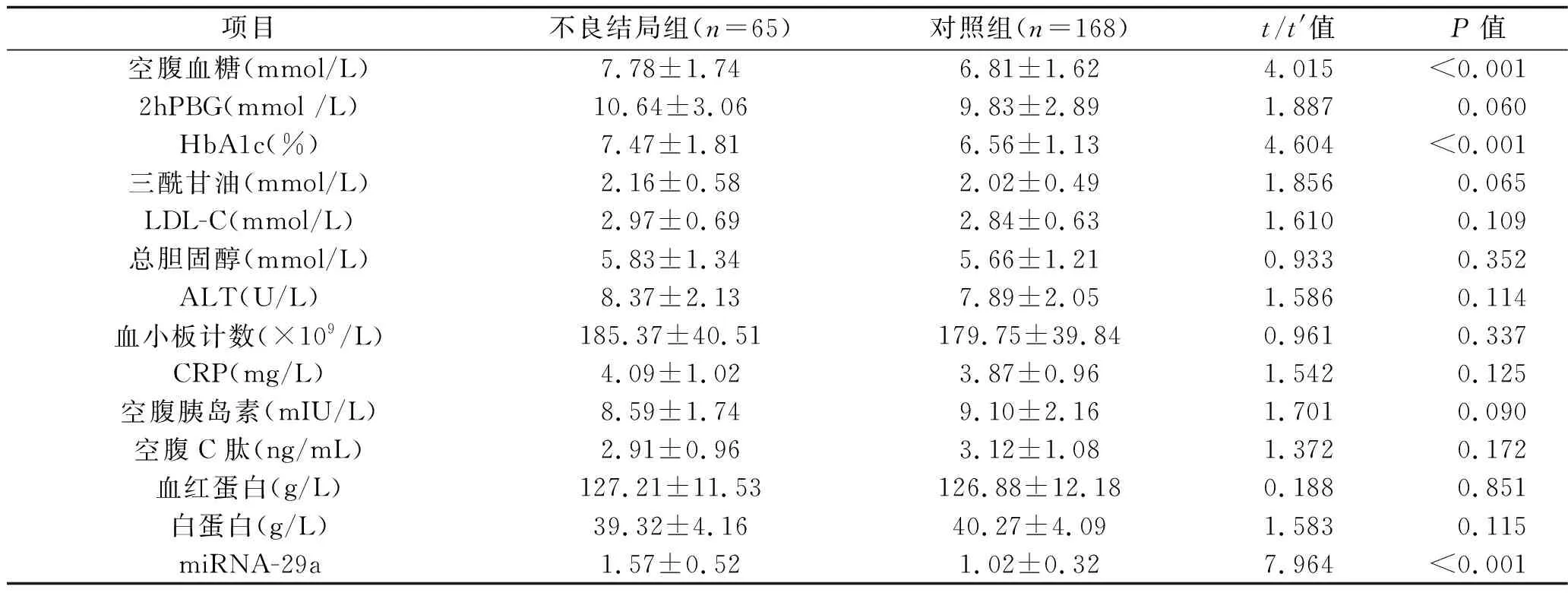
表2 兩組孕婦實驗室指標的比較(x±s)
2.4 影響GDM孕婦發(fā)生母嬰不良結局的多因素Logistic回歸分析 將2.1和2.2中有統(tǒng)計學意義的指標作為自變量(均為連續(xù)變量),以母嬰結局作為因變量(結局良好=0,結局不良=1),進行多因素Logistic回歸分析。結果顯示,孕期增重、空腹血糖、HbA1c和miRNA-29a水平是GDM孕婦發(fā)生母嬰不良結局的獨立危險因素(均P<0.05)。見表3。
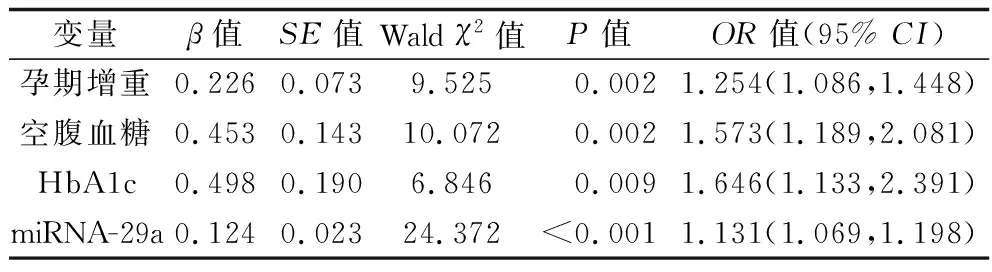
表3 影響GDM孕婦發(fā)生母嬰不良結局的多因素Logistic回歸分析結果
2.5 各危險因素對GDM孕婦發(fā)生母嬰不良結局的預測價值 ROC曲線顯示,在預測GDM孕婦發(fā)生母嬰不良結局時,miRNA-29a水平的曲線下面積大于空腹血糖、HbA1c和孕期增重的曲線下面積(z分別為2.732、2.837、2.842,P值分別為0.006、0.005、0.005)。見圖1、表4。
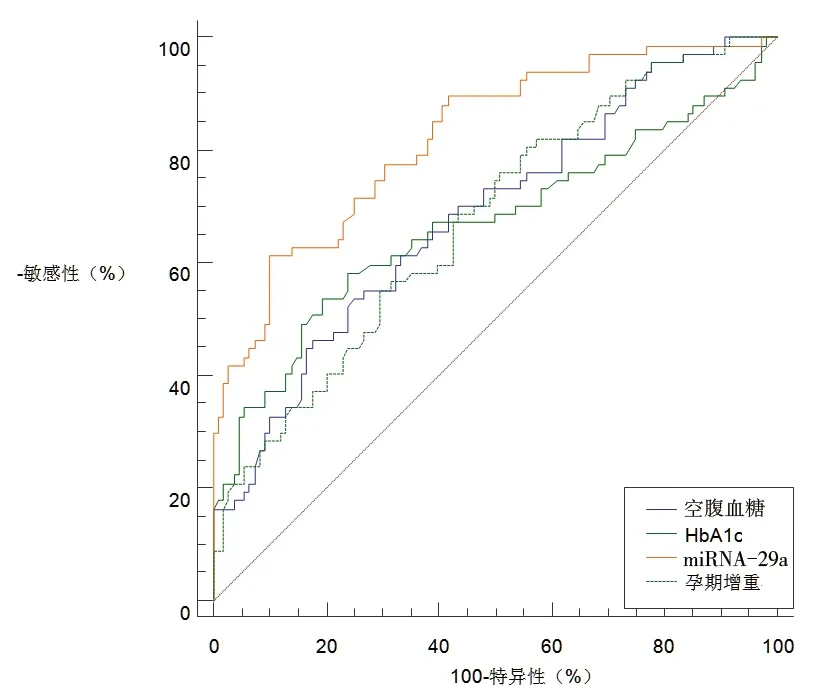
圖1 不同危險因素預測GDM孕婦發(fā)生母嬰不良結局的ROC曲線
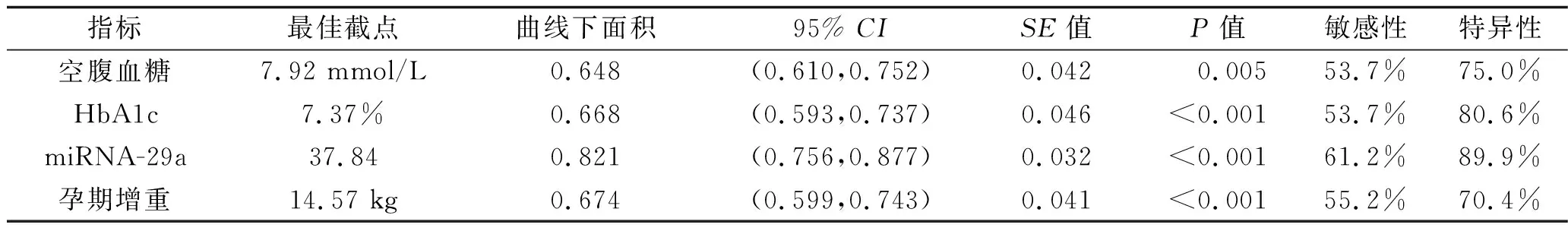
表4 各危險因素對GDM孕婦發(fā)生母嬰不良結局的預測價值
3 討 論
GDM是臨床常見的妊娠期并發(fā)癥,且發(fā)病隱匿。孕婦長期血糖異常會導致羊水過多、胎膜早破、早產、胎兒宮內窘迫、巨大兒等并發(fā)癥的發(fā)生,嚴重地威脅母嬰的生命健康[9]。本研究納入的233例GDM孕婦中,有65例出現母嬰不良結局,發(fā)生率為27.90%。高于既往文獻報告的非GDM孕婦母嬰不良結局發(fā)生率(15%~21%)[2]。因此,如何在GDM早期有效、準確地預測母嬰不良結局并及時干預,仍是研究的重點[10]。
miRNA-29a具有高度的保守性、發(fā)育階段的特異性及組織的特異性,其在血漿與組織樣本中的表達水平有一定相關性[11],檢測血清中各種miRNA的表達譜可用于疾病的診斷和預后判斷[12]。既往miRNA-29a多用來標記卵巢及子宮腫瘤、消化道腫瘤及肝腎疾病等,近年來有學者發(fā)現其在胰島素合成及分泌等過程中起重要作用,與2型糖尿病的發(fā)生、發(fā)展有重要關系[13]。動物實驗研究顯示,糖尿病大鼠的miRNA-29a水平明顯高于正常大鼠[14]。臨床研究也表明,miRNA-29a表達升高可增加孕婦GDM的患病率[15]。因此,目前越來越多的學者認為miRNA-29a是診斷糖尿病的一個新指標,但關于其與GDM之間的關系,特別是其對母嬰結局影響的研究較少。
本研究結果顯示,孕期增重、空腹血糖、HbA1c和miRNA-29a水平均與GDM孕婦發(fā)生母嬰不良結局有關(P<0.05)。朱榮英等[16]的研究也顯示,miRNA-29a不僅可作為早期診斷GDM的一個指標,而且與母嬰不良結局的發(fā)生有一定關系。miRNA-29a與胰島素的合成、分泌有密切關系,不僅可以在機體攝取葡萄糖和體內葡萄糖平衡中發(fā)揮重要作用,而且可以降低細胞對胰島素的敏感性,增加胰島素抵抗[17]。它可通過刺激炎癥細胞分泌相關因子引起胰島β細胞凋亡,抑制胰島素的合成和分泌,在機體攝取葡萄糖和體內葡萄糖平衡中發(fā)揮重要作用[13]。miRNA-29a水平越高,抑制胰島素分泌的作用越強,而且其可增加胰島素抵抗,減少機體對葡萄糖的吸收和利用,降低細胞對胰島素的敏感性,導致血糖水平的升高及不易控制[18],使得孕婦長期處于高血糖的危害中,對孕婦和胎兒造成不良刺激。此外, ROC曲線顯示,miRNA-29a的曲線下面積大于0.8,即對GDM孕婦發(fā)生母嬰不良結局具有良好的預測效能,且其預測效能優(yōu)于孕期增重、空腹血糖、HbA1c的預測效能。這表明miRNA-29a或可為GDM孕婦母嬰結局的評估提供重要參考。
綜上所述,GDM孕婦分娩前miRNA-29a水平升高時發(fā)生母嬰不良結局的風險增高。miRNA-29a水平或可為GDM孕婦母嬰結局的評估提供重要信息,以改善母嬰結局。但由于本研究的樣本量較少,且為單中心研究,所得結論仍需進行大樣本、多中心的研究及長期隨訪加以證實。

