肝硬化并發上消化道出血影響因素及其預測模型的建立
王劍 王樂 汪麗麗
(延安大學附屬醫院,(1.急診內科;(2.心腦血管病區神經內科;(3.心腦血管病區全科醫學科,陜西 延安 716000)
肝硬化是一種在全球范圍內流行的臨床內科慢性肝病,以患者肝組織肝臟組織細胞壞死、發生彌漫性纖維性改變、形成再生結節為病理學特征[1]。上消化道出血是肝硬化患者最常見的嚴重并發癥[2]。有文獻[3]報道約有3/1的肝硬化患者在其病情發生發展過程中并發上消化道出血。肝硬化并發上消化道出血臨床癥狀主要表現為嘔血、黑便、腹痛、反酸等,病情進展快,病情兇險,極易聯合患者肝硬化引起的多器官、多系統病變,甚至其他如肝性腦病、肝腎綜合征等并發癥導致患者急性肝衰竭死亡,病死率高達14.5%~30%,且目前仍呈上升趨勢,給患者的生命健康帶來了嚴重的威脅[4]。本研究主要探討肝硬化并發上消化道出血的影響因素并建立對應的預測模型。
1 資料與方法
1.1一般資料 選取2018年1月至2019年9月于我院就診的肝硬化患者86例。肝功能Child-Pugh分級分為A級22例,B級30例,C級34例;根據是否并發上消化道出血將患者分為出血組44例和未出血組42例。出血組中,男24例,女20例,年齡40~74歲,平均(57.47±7.21)歲;未出血組中,男19例,女23例,年齡42~75歲,平均(56.47±6.68)歲。納入患者肝硬化診斷均符合《慢性乙型肝炎防治指南(2015年版)》中關于肝硬化的診斷標準[5];出血組患者經臨床表現以及胃鏡、影像學等實驗室檢查證實為肝硬化且食管胃十二指腸鏡明確存在上消化道出血;近期沒有進行過抗感染治療的患者;臨床資料完整。已排除伴有明顯心腦腎功能異常者;肝硬化已惡化為肝癌的患者;非肝硬化導致的上消化道出血患者(如消化性潰瘍、消化系統腫瘤等)。兩組一般資料比較差異無統計學意義(P>0.05),具有可比性。本試驗通過本院倫理委員會審查通過。
1.2研究方法 統計全部患者性別、年齡、病史、肝硬化類型等基線資料,以及血常規、肝功能分級、凝血酶原時間(PT)、有無腹水、有無門靜脈高壓、食管靜脈曲張度、有無胃底靜脈曲張等情況。采用單因素分析以及多因素Logistic回歸分析法來分析肝硬化并發上消化道出血的影響因素;構建ROC曲線來預測各項因素對肝硬化并發上消化道出血的預測效能,肝功能采用Child-Pugh分級來進行評估[6]。食管靜脈曲張度判斷標準,輕度:不具紅色征象,靜脈曲張為直線或略有迂曲;中度:存在紅色征象,靜脈曲張為直線或略有迂曲;重度:存在串珠狀、結節狀等紅色征象,且靜脈曲張為蛇形迂曲、隆起。
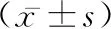
2 結 果
2.1單因素分析 結果顯示,Child-Pugh分級、飲酒史、食管靜脈曲張度、胃底靜脈曲張、腹水、門靜脈高壓、PT、白蛋白(ALB)、血紅蛋白(Hb)均是肝硬化并發上消化道出血的危險因素;肝硬化患者Child-Pugh分級高于A級、有飲酒史、食管靜脈曲張度為重度、有胃底靜脈曲張、有腹水、有門靜脈高壓時發生上消化道出血的比例明顯增高(P<0.05),出血組患者的PT、ALB、Hb水平均明顯高于未出血組患者(P<0.05)。見表1。
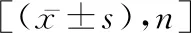
表1 肝硬化并發上消化道出血的單因素分析
2.2Logistic回歸分析 結果顯示,飲酒史、PT、Child-Pugh分級、食管靜脈曲張度、胃底靜脈曲張、門靜脈高壓、腹水是肝硬化并發上消化道出血的獨立危險因素(P<0.05)。見表2。

表2 肝硬化并發上消化道出血影響因素的Logistic回歸分析
2.3ROC曲線分析 結果顯示,ROC曲線下面積為0.810,取最佳截斷值0.28時,靈敏度為91.0%,特異度為63.0%。見圖1。

圖1 ROC曲線分析
3 討 論
本研究單因素分析結果顯示,飲酒史、Child-Pugh分級、食管靜脈曲張度、胃底靜脈曲張、腹水、門靜脈高壓、PT、ALB、Hb均是肝硬化并發上消化道出血的危險因素,其中飲酒史、PT、child-pugh分級、食管靜脈曲張度、胃底靜脈曲張、門靜脈高壓、腹水是肝硬化并發上消化道出血的獨立危險因素。出血組患者中,我們發現男性患者多有飲酒的習慣。提示禁止肝硬化患者飲酒可降低發生上消化道出血的風險。
肝臟功能受損使得患者體內凝血因子、免疫球蛋白等生成受阻,同時激活單核巨噬細胞破壞血小板[7]。且凝血酶原合成障礙隨著肝硬化病情的惡化而加重,致使PT時間延長,患者全血細胞數量以及血小板功能下降,上消化道出血發生的風險上升[8-9]。提示PT是肝硬化并發上消化道出血的危險因素。在本研究中,出血組患者PT≥16 s的例數明顯高于未出血組(P<0.05),證實了此結果。本研究結果顯示,Child-Pugh分級高于A級的患者在出血組中明顯多于未出血組,與肝硬化病情發展規律相符并與出血的發生呈正相關關系。食管靜脈曲張、胃底靜脈曲張、門靜脈高壓均可引起靜脈流受阻或血流增加,引起靜脈及其側支的壓力持續性增高,最終導致腹水、脾大、門腔側支循環開放及肝腎綜合征等,腹水的發生還可反過來惡化門靜脈壓力,是推動肝功能減退的重要過程或環節[10]。門靜脈內徑、食管靜脈曲張程度均是用來反映靜脈壓力的常用指標,內徑越寬,曲張度越高,再加上腹水和門靜脈高壓性胃病等因素,靜脈曲張破裂出血的風險大大增高。在本研究結果中,我們發現食管靜脈曲張、胃底靜脈曲張、門靜脈高壓及腹水同樣是肝硬化并發上消化道出血的危險因素。提示上消化道出血與曲張靜脈壁的厚度、靜脈內徑、靜脈曲張程度相關,著重關注肝硬化患者的食管胃底靜脈的檢查,可能對降低上消化道出血發生的風險具有一定的臨床意義。
本研究建立的預測模型AUC為0.810,介于0.7~0.9之間,提示預測效能較好,且在取得最佳截斷值0.28時靈敏度和特異度分別為為91.0%、63.0%。故可以認為本預測模型在臨床評估肝硬化并發上消化道出血的發生發展具有重要意義。提前對PT、Child-Pugh分級、食管靜脈曲張度、胃底靜脈曲張、門靜脈高壓、腹水等影響因素采取相應的干預措施,積極應對,可能改善預后,避免肝硬化患者上消化道出血的發生,但這尚需對患者進行長期隨訪以進一步驗證。

