間斷夾閉引流管并延長引流時間對治療脊柱后路手術所致腦脊液漏的效果分析
雷 敏,楊 成
(重慶三峽醫專附屬中醫院,重慶 404000)
腦脊液漏是脊柱后路手術中較為常見的一種并發癥。該并發癥與對患者進行脊柱后路手術引發的其他并發癥相比,更具危險性。腦脊液漏患者可出現惡心嘔吐、聽力下降、頭脹痛及切口愈合障礙等臨床癥狀。該病患者若未能接受及時有效的治療,可引發化膿性腦膜炎,進而危及其生命。在本研究中,筆者選取2017年1月至2020年12月期間在重慶三峽醫專附屬中醫院接受脊柱后路手術后出現腦脊液漏的30例患者作為研究對象,分析間斷夾閉引流管并延長引流時間對治療脊柱后路手術所致腦脊液漏的效果。
1 資料與方法
1.1 一般資料
本次研究的對象是2017年1月至2020年12月期間在重慶三峽醫專附屬中醫院接受脊柱后路手術出現腦脊液漏的30例患者。將這30例患者隨機分為試驗組和對照組(15例/組)。在試驗組患者中,有男8例,女7例;其年齡為20~68歲,平均年齡為(44.62±1.85)歲;其手術部位在腰骶椎的患者有10例、在胸椎的患者有5例。在對照組患者中,有男7例,女8例;其年齡為20~69歲,平均年齡為(44.73±1.96)歲;其手術部位在腰骶椎的患者有9例、在胸椎的患者有6例。兩組患者的一般資料相比,P>0.05,具有可比性。
1.2 方法
對二組患者均進行基礎治療,對其進行常規補液,輔助其取俯臥位。若患者在接受治療前存在排便困難的情況,應對其進行通便或灌腸處理,以降低其腹部壓力。為對照組患者進行常規引流治療,方法為:在患者術后的72 h內,由護理人員對其引流管內引流液的顏色、性狀及引流量進行觀察記錄。在患者術后的72 h后,將其引流管拔除。為試驗組患者間斷夾閉引流管并延長引流時間,方法為:1)對患者進行平壓引流,將其引流管與無菌引流袋連接。2)待患者連續兩天的引流量均>30 mL且<50 mL時,循環采用以下夾閉開放引流管的方式對其進行引流。⑴第1天,其夾閉引流管的時長為1 h,其開放引流管的時長為1 h,夾閉與開放兩種操作交替進行。⑵第2天,其夾閉引流管的時長為10 h,其開放引流管的時長為2 h,夾閉與開放兩種操作交替進行。⑶第3天,其夾閉引流管的時長為9 h,其開放引流管的時長為3 h,夾閉與開放兩種操作交替進行。3)待患者連續兩天的引流量均≤30 mL時,其夾閉引流管的時長為12 h,其開放引流管的時長為12 h,夾閉與開放兩種操作交替進行。4)若患者的引流量≤30 mL,且其術后切口無腫脹及滲液等癥狀,將其引流管拔出并輔助其取平臥位。
1.3 觀察指標
對比兩組患者術畢至切口愈合的時間、術畢至腦脊液停漏的時間、術后的引流量、術后切口的甲級乙級愈合率及術后并發癥的發生率。術后,將兩組患者切口的愈合情況分為甲級愈合、乙級愈合及丙級愈合三個等級。甲級愈合:術后,患者切口的愈合情況良好,且該處未出現感染及脂肪液化。待患者的切口完全愈合后,該處未出現明顯的疤痕。乙級愈合:術后患者切口愈合情況較好,但其切口存在急性炎癥、慢性炎癥或脂肪液化。丙級愈合:術后,患者切口未愈合,并出現局部膿腫,或其切口愈合后有明顯的疤痕。
1.4 統計學分析
對本次研究中的數據均采用SPSS 17.0統計軟件進行處理,計量資料用均數±標準差(±s)表示,采用t檢驗,計數資料用百分比(%)表示,采用χ2檢驗。以P<0.05表示差異具有統計學意義。
2 結果
2.1 對比兩組患者術畢至切口愈合的時間、術畢至腦脊液停漏的時間及術后的引流量
與對照組患者相比,試驗組患者術畢至切口愈合的時間及術畢至腦脊液停漏的時間均更短,其術后的引流量更多,差異有統計學意義(P<0.05)。詳見表1。
表1 對比兩組患者術畢至切口愈合的時間、術畢至腦脊液停漏的時間及術后引流量(± s)
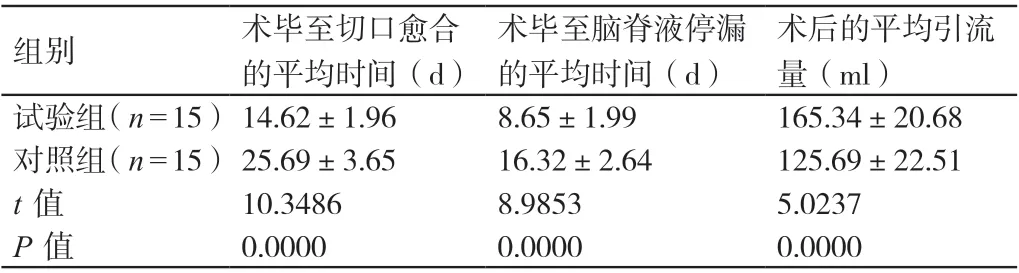
表1 對比兩組患者術畢至切口愈合的時間、術畢至腦脊液停漏的時間及術后引流量(± s)
組別 術畢至切口愈合的平均時間(d)術畢至腦脊液停漏的平均時間(d)術后的平均引流量(ml)試驗組(n=15)14.62±1.96 8.65±1.99 165.34±20.68對照組(n=15)25.69±3.65 16.32±2.64 125.69±22.51 t值 10.3486 8.9853 5.0237 P值 0.0000 0.0000 0.0000
2.2 對比兩組患者術后切口的甲級乙級愈合率
與對照組患者相比,試驗組患者術后切口的甲級乙級愈合率更高,差異有統計學意義(P<0.05)。詳見表2。

表2 對比兩組患者術后切口的甲級乙級愈合率
2.3 對比兩組患者術后并發癥的發生率
與對照組患者相比,試驗組患者術后并發癥的發生率更低,差異有統計學意義(P<0.05)。詳見表3。

表3 對比兩組患者術后并發癥的發生率
3 討論
腦脊液漏是臨床上常見的一種脊柱手術并發癥。造成患者脊柱后路手術后出現腦脊液漏的因素較多,主要與其存在硬脊膜病理因素及硬脊膜與周圍組織粘連,醫源性操作等有關。患者術后48小時內,所需引流的引流液主要包括暗紅色的陳舊血液及清亮色的腦脊液。其中又以腦脊液的占比最多[1]。此時,若采用常規引流的方式對腦脊液漏患者進行治療,通常無法獲得較好的療效,且極易因引流時發生切口感染致使其進行治療的難度增加,使其生命受到威脅[2-3]。多年的臨床實踐證實,用間斷夾閉患者的引流管并延長引流時間的方式對腦脊液漏患者進行治療,可顯著提高其療效。為腦脊液漏患者延長引流時間,可避免因其腦脊液從手術切口流出或椎管與引流管中的壓力不一致導致破損的硬膜口無法閉合造成其切口難以愈合,可避免因腦脊液攜帶炎性因子對其切口造成損傷,使其發生切口感染等問題,進而加快其術后的康復速度[4-5]。用間斷夾閉引流管并延長引流時間的方式對腦脊液漏患者進行引流,需嚴格控制為其引流的時長。若為患者引流的時間過長,可導致其出現切口感染等并發癥。在此期間,護理人員應為患者妥善固定引流管,避免其引流管出現彎折及堵塞等情況,避免因引流管內引流液逆行導致其出現多種并發癥[6-7]。通過夾閉及開放引流管,可對患者腦脊液的引流量與流速進行調節,降低患者的顱內壓,使其瘢痕組織與破損的硬膜實現粘連,降低其假性硬膜囊腫的發生率。本研究證實,與對照組患者相比,試驗組患者術畢至切口愈合的時間及術畢至腦脊液停漏的時間均更短,其術后的引流量更多,其術后切口的甲級乙級愈合率更高,其術后并發癥的發生率更低,差異有統計學意義(P<0.05)。該研究結果與童劍萍[3]的研究結果一致。由此可見,間斷夾閉引流管并延長引流時間對治療脊柱后路手術所致腦脊液漏的效果較好,可縮短患者術畢至切口愈合及腦脊液滴漏的時間,提高其術后的引流量及切口的甲級乙級愈合率,降低其術后并發癥的發生率。

