帝視內鏡用于經鼻氣管插管引導的效果
徐 潔 河南省平輿縣人民醫院內鏡室 463400
氣管插管在全身麻醉中具有巨大作用,在普通喉鏡下氣管插管進入聲門是判斷氣管插管是否成功的金標準,但在氣管插管過程中非常容易發生誤入食管、呼吸道梗阻等并發癥,并且也存在著暴露聲門不滿意而使氣管插管失敗,嚴重影響了麻醉效果及治療效果[1]。帝視內鏡是近年被廣泛用于麻醉科或內鏡科的一種輔助性插管工具,其基本構造包括高分辨率鏡頭、微型透鏡、無線發射器等,因能在復雜環境下獲取穩定的檢查圖像而備受推廣應用[2-3]。加之其檢查管道相對纖細且柔軟,進入人體內部狹長區域時亦能順利通過。但關于該設備用于氣管插管的比較相對較少,臨床應用范圍仍有一定局限,此為對該設備引導插管的效果進行觀察,報道如下。
1 資料與方法
1.1 一般資料 選取2019年11月—2020年7月某院98例經鼻氣管插管患者臨床資料進行回顧研究。納入標準:均接受系統的麻醉和手術風險評估;無凝血功能障礙;均已簽署知情同意書。排除標準:喉頸部有其他病變、冠心病、高血壓、病態肥胖等不良情況的患者。對照組男28例、女21例;ASA分級Ⅰ級42例、Ⅱ級7例。試驗組男24例、女25例;ASA分級Ⅰ級41例、Ⅱ級8例。兩組一般資料比較,差異均無統計學意義(P>0.05)。見表1。
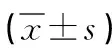
表1 兩組患者基本情況
1.2 方法 兩組患者麻醉及前期準備步驟一致,開放靜脈通路,連接多功能監護儀進行常規指標監測,經靜脈注射東莨菪堿0.3mg,再吸氧3min后開始麻醉誘導。誘導藥物種類及使用劑量嚴格按照:咪唑安定(0.03~0.04mg/kg)、異丙酚(1.50~2.00mg/kg)、羅庫溴銨(0.68~0.95mg/kg)、芬太尼(3.50~5.50μg/kg)。行面罩通氣,一直保持口腔干燥,準備好負壓吸引裝置,使患者處于平臥位,靜脈注射羅庫溴銨2min后行氣管插管[4]。如下操作均由項目組醫護團隊協作完成,技術操作上無混雜因素干擾。
1.2.1 對照組(視頻喉鏡引導插管):在麻醉前30min時肌肉注射阿托品0.5mg、苯巴比妥鈉0.1g,所有患者入室后監測患者的ECG、BP、SpO2建立靜脈通道,輸注復方乳酸鈉,準備插管時所需物品。根據患者性別(男6.5、女6.0)選用氣管導管型,使用前均需用石蠟油涂勻潤滑,一側鼻腔滴入呋麻滴鼻液,而后開展麻醉誘導工作(依次靜注3種藥物,劑量嚴格按照舒芬太尼0.55μg/kg、丙泊酚2.30mg/kg、羅庫溴銨1.00mg/kg),待徹底肌松后進行氣管插管,緩慢插入視頻喉鏡,引導插管過程。
1.2.2 試驗組(帝視內鏡引導插管):插管前鏡體使用石蠟油潤滑,鏡頭用絡合碘進行涂擦,連接好帝視內鏡的發射器和管身;再打開顯示器,確定內鏡光源亮度和顯示器圖像是否顯示正常。待鏡頭清晰后套上氣管導管,調節光源距離在氣管導管的斜面以內0.5cm,后端用固定器進行固定,鏡體和氣管導管前端塑形成J形。插管前將患者口腔里面的分泌物清理干凈,操作者在患者頭側,左手抬起患者下頜,右手手持管身(導管中上部),經舌正中的位置緩慢插入口腔,緊貼舌根,順著舌中線前進,當在屏幕上找到會厭后,將鏡體向患者的腳端微微傾斜,使鏡頭到達會厭下面,然后輕輕后仰鏡頭,看到聲門,再將鏡頭通過聲門約1cm左右時,就能夠看到氣管環,左手向下推送導管,右手退出內窺鏡,把氣管導管固定于合適深度[5]。
1.3 觀察指標 (1)插管成功率及氣管插管耗時,耗時包括氣管插管時間、聲門暴露時間、氣道建立時間等。(2)血流動力學情況,包括中心動脈壓(MAP)、心率(HR)、血氧分壓(SpO2)。(3)插管后反應評分:觀察患者聲帶移動、嗆咳、肢體對抗等情況,由醫師根據嚴重程度客觀評分,依次為1分(不嚴重)、3分(一般)、5分(嚴重)[6]。(4)臨床并發癥:包括嗆咳、惡心/嘔吐、咽痛、黏膜損傷和聲音嘶啞。

2 結果
2.1 兩組插管成功率及氣管插管耗時比較 試驗組插管成功率為97.96%(48/49),略高于對照組的93.88%(46/49),但差異無統計學意義(χ2=1.043,P=0.307)。試驗組氣管插管時間、聲門暴露時間、氣道建立時間顯著短于對照組,組間差異有統計學意義(P<0.05)。見表2。
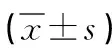
表2 兩組患者氣管插管耗時的比較
2.2 兩組患者手術前后血流動力學變化比較 術前兩組MAP、HR、SpO2比較無差異(P>0.05),術后兩組MAP、HR低于術前,SpO2高于術前,組內比較差異有統計學意義(P<0.05),而兩組HR、SpO2比較差異無統計學意義(P>0.05),試驗組MAP低于對照組,差異有統計學意義(P<0.05)。見表3。
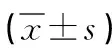
表3 兩組患者手術前后血流動力學變化的比較
2.3 兩組患者插管后反應評分比較 試驗組肢體對抗評分高于對照組,差異有統計學意義(P<0.05),而聲帶移動、嗆咳評分比較差異無統計學意義(P>0.05)。見表4。

表4 兩組患者插管后反應評分比較分)
2.4 兩組患者臨床并發癥發生情況比較 試驗組嗆咳、惡心的發生率低于對照組,差異有統計學意義(P<0.05),而兩組患者咽痛、黏膜損傷、聲音嘶啞發生率差異無統計學意義(P>0.05)。見表5。

表5 兩組患者臨床并發癥發生情況的比較 [n(%)]
3 討論
氣管插管是臨床重癥病房常用的侵入性操作,旨在將特制器官引入呼吸系統深部,從而保持氣道暢通的同時供給充足氧氣,還兼有防止誤吸作用。目前,由于各種原因需要進行全身麻醉的人數持續增加,有療效的全身麻醉對于治療效果提高具有重大意義,而氣管插管就是全身麻醉的關鍵[7]。隨著可視化技術的發展,一些新出現的氣管插管工具將代替傳統喉鏡,并且廣泛應用于全身麻醉氣管插管中。
本文發現,試驗組氣管插管各項操作耗時均少于對照組,這可能與帝視內鏡的使用方法和機制有關。帝視內鏡上市時間不超過10年,作為新型氣管插管工具,其將視頻喉鏡視覺點進行了前移,因此能在操作層面獲取更優質檢查信息,更有利于引導氣管插管操作[8]。該裝置前端安裝有高清晰度的防霧攝像頭,可非常清晰的顯示喉頭和氣道內部的解剖結構;光導管芯是可記憶金屬,能夠大幅度彎曲,具有一定程度的可塑性,能夠引導氣管導管順利插入氣管內。
本文結果顯示,試驗組MAP顯著低于對照組,說明使用帝視內鏡引導插管對患者產生的負荷較低。帝視內鏡引導插管組患者肢體對抗、插管后耐受評分顯著高于視頻喉鏡引導插管組患者。帝視內鏡是一種可高度塑形的內鏡,操作簡單,無須直接喉鏡輔助,對患者的頸椎活動度和張口度的要求較低,只需輕提下頜,運用前端鏡體就可以將實時影像同步傳輸到顯示屏,快速顯露喉頭聲門,非常適用于張口度不夠、頸部活動受限、口腔內部結構異常的患者。
但綜合臨床實踐經驗,筆者發現試驗組患者應用帝視內鏡引導插管時亦存在一定弊端,如患者消化系統存在嚴重炎癥而導致分泌物較多時,或因消化系統外壁破損而引發出血時,則會嚴重模糊檢查視野,故不適用喉頭過高或頸部解剖結構異常的患者。必須應用帝視內鏡引導插管時,則需經驗豐富醫師事先對帝視內鏡進行塑性處理,方可加快操作、并增強流暢性[9-13]。

