護理團隊為主導的多學科協作干預模式在顱腦腫瘤手術患兒中的應用
狄紅珍,黃 霞,吳 娜
(蘇州大學附屬兒童醫院 江蘇蘇州215000)
顱腦腫瘤常因惡性程度高、位置較深而嚴重威脅患兒生命安全,對手術治療造成一定困難。多項研究表明,圍術期患兒身心狀態影響著術后康復效果[1-2]。護理團隊為主導的多學科協作干預模式是針對系統疾病、經多次會議討論制定的最優干預模式,由相關學科單獨或多學科聯合執行。有研究表明,該模式應用于神經重癥患者、腦轉移瘤手術患者等均取得較好效果[3-4]。本研究通過對顱腦腫瘤患兒圍術期采用不同護理干預分組比較,探討以護理團隊為主導的多學科協作干預模式對顱腦腫瘤患兒術后康復效果的影響,為該模式的臨床推廣提供參考依據。現報告如下。
1 資料與方法
1.1 臨床資料 選取2014年1月1日~2020年2月29日我院收治的88例顱腦腫瘤患兒作為研究對象。納入標準:①經顱骨X線平片、腦血管造影、MRI等檢查確診顱腦腫瘤,符合相關診斷標準[5],且手術指征明確者;②患兒家長知情同意本研究,且簽署知情同意書。排除標準:①合并其他重要組織器官嚴重損傷者;②病情嚴重、存在嚴重感染者;③中途退出本研究或失訪者。將2014年1月1日~2017年1月31日收治的43例患兒納入對照組,男21例、女22例,年齡3~11(6.37±1.33)歲;腫瘤類型:膠質腫瘤15例,腦膜瘤9例,顱咽管瘤10例,髓母細胞瘤6例,其他3例。將2017年2月1日~2020年2月29日收治的45例患兒納入研究組,男24例、女21例,年齡3~12(6.59±1.29)歲;腫瘤類型:膠質腫瘤14例,腦膜瘤11例,顱咽管瘤9例,髓母細胞瘤9例,其他2例。兩組一般資料比較差異無統計學意義(P>0.05)。本研究經醫學倫理委員會審批。
1.2 方法 兩組患兒入院后均接受常規健康檢查,包括血常規、尿常規、重要臟器功能檢查等。
1.2.1 對照組 采用常規圍術期護理干預措施,具體內容如下。術前、術后嚴密監測患兒病情變化,包括患兒意識、瞳孔、生命體征及肢體活動,發現異常及時上報。向患兒及家長了解患兒行為習慣、飲食習慣等,保證患兒舒適。對部分情緒緊張、恐懼的患兒給予心理護理,多與其溝通交流,緩解其情緒異常波動。術前進行相關適應行為訓練,如深呼吸、咳嗽、便器使用等。術后關注患兒頭部引流液的顏色、性質、量,根據患兒狀況選擇給予其半流質飲食或腸內營養,保證患兒營養均衡健康。避免患兒抓撓手術切口,預防感染,對部分配合度較差的患兒采用約束帶約束。
1.2.2 研究組 在對照組基礎上采用護理團隊為主導的多學科協作干預模式。①成立科室干預小組,成員包括科室護士長、臨床專科護師/護士、心理醫生、神經科醫生和康復科醫生,負責患兒的病情判斷、干預模式的流程制定、臨床護理實施、康復效果判斷。②根據患兒具體情況制訂護理干預流程:收集并評估患兒病情、個人習慣、心理狀態、營養狀況等基本信息,確定潛在護理問題并制定后期護理計劃。③計劃實施:在常規護理干預正常實施的情況下,心理醫生需掌握患兒心理狀態,并給予其針對性干預,以緩解患兒負性情緒。加強與患兒家長溝通,緩解患兒家長的焦慮、緊張情緒,鼓勵其給予患兒心理支持,增加患兒安全感;給予患兒營養支持,調整手術前后的飲食結構,以促進切口恢復;康復科醫生給予患兒呼吸功能、運動功能相關訓練;護理患兒的同時需增加患兒家長疾病相關知識;臨床專科護師或護士負責落實具體措施,團隊管理人員監督到位。④每周例會討論目前工作進展,并分析解決工作中遇到的重點難點問題。⑤效果評估:由相關學科醫生對患兒營養狀態、運動功能恢復、神經功能恢復、切口愈合情況、患兒及家屬心理狀態進行評估,并提出合理建議。
1.3 觀察指標 ①比較兩組術后一般情況:包括術后下床活動時間、恢復正常飲食時間、切口愈合時間和住院時間。②比較兩組睡眠質量:采用匹茲堡睡眠質量指數量表(PSQI)[6]。該量表由7部分組成,按0~3分記分(總分21分),最終得分與睡眠質量呈負相關(年齡較小的患兒由家長、臨床醫務人員共同協助完成評分)。③比較兩組康復效果:采用格賽爾小兒發展量表(GeseeⅡ)評分。該量表包括應人能、應物能、言語能、動作能4個方面,滿分100分,得分越高表示患兒康復效果越好。④比較兩組運動功能:采用肢體運動功能Fugl-Meyer評定量表(FMA)[7]。對患兒上下肢功能、穩定性、協調性方面進行評估,得分與患兒運動功能呈負相關。⑤比較兩組家長負性心理:采用漢密頓焦慮量表(HAMA)、漢密頓抑郁量表(HAMD)評估患兒家長焦慮、抑郁情緒,得分越高表示患兒家長焦慮、抑郁程度越嚴重。⑥比較兩組并發癥發生情況,包括感染、發熱、頭暈。
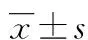
2 結果
2.1 兩組患兒術后一般情況比較 見表1。
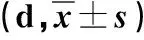
表1 兩組患兒術后一般情況比較
2.2 兩組患兒干預前后PSQI、GeseeⅡ評分比較 見表2。
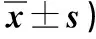
表2 兩組患兒干預前后PSQI、GeseeⅡ評分比較(分,
2.3 兩組患兒FMA評分比較 見表3。
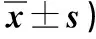
表3 兩組患兒FMA評分比較(分,
2.4 兩組患兒家長干預前后負性心理情況比較 見表4。
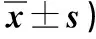
表4 兩組患兒家長干預前后負性心理情況比較(分,
2.5 兩組患兒術后并發癥發生情況比較 見表5。
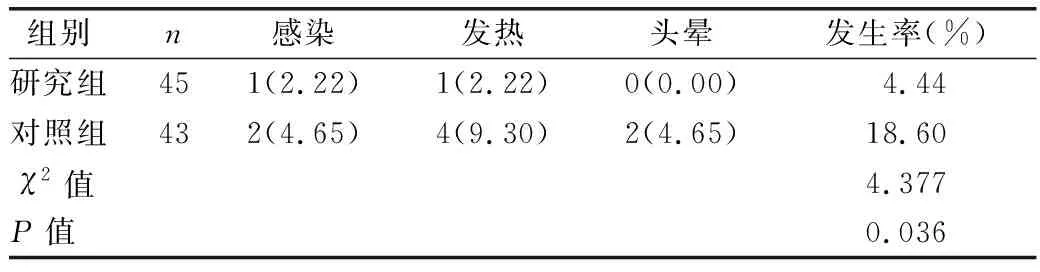
表5 兩組患兒術后并發癥發生情況比較[例(%)]
3 討論
目前,我國對小兒顱腦腫瘤的主要治療方式是手術切除,但受患兒年齡小、身體承受力差等因素影響,手術風險較大。因此,如何保證顱腦腫瘤患兒護理質量、提高手術療效是目前臨床護理研究熱點。優質的圍術期護理可降低患兒術后并發癥發生率,提高康復效果[8-9]。楊娟娟等[10]研究表明,對腎病綜合征患兒采用以護理團隊為主導的多學科協作干預模式,其家庭管理狀況優于常規護理,且患兒生活質量有所提高。
本研究通過對顱腦腫瘤圍術期患兒采用不同護理干預措施,分組比較結果顯示,研究組術后一般情況優于對照組(P<0.05);研究組FMA各項評分及GeseeⅡ評分高于對照組(P<0.05),提示以護理團隊為主導的多學科協作干預模式可有效提高顱腦腫瘤患兒術后康復效果,促進其四肢運動功能和神經功能恢復。時金妍[11]研究表示,多學科協作護理模式可提高腫瘤患者術后康復質量,加快患者運動功能恢復。徐艷華[12]通過比較常規護理和多學科協作模式護理在腦梗死患者中的護理效果,得知多學科協作護理模式可有效增強患者神經功能,提高患者希望水平和生活質量。分析原因:以護理團隊為主導的多學科協作干預模式突破了傳統護理中專科專項護理的限制,主導多學科共同促進患者術后康復,從營養學、運動功能康復學、心理學和神經專科多角度出發,以護理團隊為主導,制訂患兒康復計劃,保障護理效果,促進術后恢復。有研究顯示,睡眠質量嚴重影響術后恢復效果,尤其是年齡較小的患者,陌生的環境、疾病帶來的疼痛均使其處于焦慮、恐懼的情緒中,降低睡眠質量,影響術后康復效果[13]。研究組患兒干預后PSQI評分低于對照組(P<0.05),提示干預后研究組睡眠質量得到提高。原因可能為:以護理團隊為主導的多學科協作干預模式,實施過程中對患兒心理狀態進行了有效評估,后期護理中注重調整患兒情緒并對患兒家長進行有效溝通、提高家長相關知識認知度,不僅可緩解家長不良情緒,也增加了患兒的安全感,提高其睡眠質量。研究組患兒術后并發癥發生率低于對照組(P<0.05),提示護理團隊為主導的多學科協作干預從多方面促進患兒術后恢復,如營養、運動、心理等,可提高患兒免疫能力、精神狀態等,降低感染等并發癥發生風險,進一步證實了該模式應用有效性。
綜上所述,對顱腦腫瘤患兒采用以護理團隊為主導的多學科協作干預模式,可有效提高患兒運動功能恢復效果,改善睡眠質量,緩解患兒家長負性情緒,增強其治療信心。

