分娩期預見性及系統性干預在肩難產高風險病例中的應用
孫秀琴 程雪
【摘要】目的:探討對有肩難產高危因素的產婦在分娩期實施預見性、系統性干預的效果。方法:選取我院2015年3月至2017年3月陰道分娩的2908例產婦中產前評估有肩難產高危因素的226例產婦做觀察組;隨機抽取2006年1月至2009年1月陰道分娩的3060例分娩中產前評估有巨大兒、第二產程延長、繼發性宮縮乏力等218例做對照組,進行歷史性對照研究。觀察組在分娩期系統性評估肩難產高危因素,進行預見性、系統性干預;對照組未系統評估肩難產高危因素,未做系統性干預處理。比較兩組發生肩難產的發生率和并發癥的發生率。結果:觀察組發生肩難產6例,肩難產發生率5.82%,無臂叢神經損傷、鎖骨骨折等并發癥發生;新生兒輕度窒息3例,并發癥發生率2.91%。產婦陰道側切口延長3例,產后出血2例,并發癥發生率:4.85%,剖宮產率19.9%。對照組發生肩難產26例,發生率25.2%,鎖骨骨折3例,臂叢神經損傷2例,發生新生兒輕度窒息9例,重度窒息4例,并發癥發生率15.09%。產婦發陰道裂傷、生產后出血等并發癥21例,并發癥發生率25.24%,剖宮產率39.4%。兩組比較肩難產發生率和母嬰并發癥發生率均有統計學意義(р<0.01)。結論:分娩期實施預見性干預能顯著降低肩難產的發生率和母嬰并發癥的發生率。
肩難產是指胎頭娩出后1分鐘,胎兒前肩嵌頓在恥骨聯合上方,用常規助產手法不能娩出胎兒雙肩者。肩難產的發生率雖低,但容易造成嬰兒鎖骨骨折、臂叢神經損傷、顱內出血、新生兒窒息等并發癥,母親容易造成軟產道裂傷、產后出血、生殖道瘺等并發癥。肩難產的高危因素有:巨大胎兒,資料顯示肩難產的發生與胎兒體重呈正相關;產婦既往有肩難產病史、合并妊娠期糖尿病、過期妊娠、第二產程延長也是高危因素;另外,會陰切開過早,導致胎頭下降娩出過快,而胎肩下降相對滯后;助產手法的不正確使得正常體重的新生兒,也發生了肩難產,也會造成肩難產。因此充分認識發生肩難產的高危因素,對有高危因素者進行系統性處理,對降低肩難產的發生和降低肩難產造成的母嬰并發癥有著重要意義。
1 資料與方法
1.1一般資料
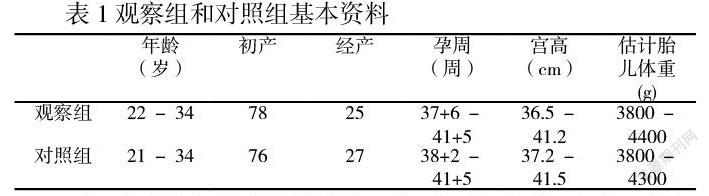
選取我院2015年3月至2017年3月自然分娩的2908例產婦產前評估有肩難產高危因素的226例產婦做觀察組;隨機抽取2006年1月至2009年1月經陰分娩的3060例分娩中有肩難產高危因素的病例218例,做對照組,進行歷史性對照研究。見表1
兩組病例產婦骨盆外側量均正常,在產婦年齡、身高、孕周、宮高、估計胎兒體重等方面無統計學意義(p>0.05),具有可比性,見表1。兩組產婦因胎兒估計較大均向產婦及家-屬講明肩難產發生的可能性及后果,產婦及家屬均要求試產,自然分娩意愿強烈。
1.2方法
1.2.1觀察組 充分評估肩難產高危因素,進行系統性干預。
1.2.1.1正確估計胎兒體重,評估胎兒與骨盆的相稱性。因巨大兒是發生肩難產的重要危險因素,因此正確估計胎兒體重十分重要。我們采取宮高×腹圍,并根據胎頭是否入盆再加200—300g的方法,(測量腹圍時要根據腹壁厚度適當減去脂肪厚度3—10cm,)再結合雙頂徑和股骨長度綜合估計胎兒體重。我們的診斷符合率大于90%。當胎兒體重大于4250g時,建議產婦行剖宮產,以避免肩難產的發生。測量骨盆出口、中骨盆各徑線、骶骨彎曲度、骨盆傾斜度,以上徑線如有異常應高度重視。并及時根據情況告知產婦是否可以經陰試產。
1.2.1.2第一產程系統性干預。全面分析產婦狀況,鼓勵產婦充分睡眠,進食易消化高熱量食物,保證精力體力充沛。對精神緊張、睡眠差的產婦在潛伏期內給地西泮10mg緩慢靜推,幫助她睡眠,保存體力,并起到松弛宮頸的作用。嚴密觀察產程進展情況,出現宮縮乏力,在胎心好和排除頭盆不稱的前提下,給0.5%縮宮素靜脈滴注,調整好宮縮。發現胎頭下降緩慢,有頭位不正的傾向者,及時進行陰道或B超檢查,確定有無頭位異常。若有異常,在宮縮良好的前提下,指導產婦取相應的臥位。如破膜后枕橫位、枕后位向胎腹側取側俯臥位,或協助產婦取自由體位:蹲位、站位、俯臥、跪位等,幫助胎頭利用重力作用旋轉、下降。
1.2.1.3第二產程預系統性干預。若宮縮好,發生第二產程延長是肩難產的重要信號,必須加倍重視,再次根據產婦的情況和意愿建議剖宮產。經陰分娩時,需提前做好肩難產的搶救準備。首先調整好宮縮,必須保證宮縮有力、有效;指導產婦屏氣加腹壓;做較大的會陰切開,正確估計會陰切開的時機,不要過早切開會陰,防止胎頭無阻力過早下降,而胎肩下降滯后;掌握好娩出胎頭的時機,要在宮縮剛開始時娩出胎頭,以保證在宮縮的情況下讓胎肩部入盆;不要急于幫助胎頭外旋轉,要順應胎頭自己旋轉的方向,幫助其外旋轉。助手要將產婦雙腿屈向腹部,改變骨盆傾斜度。此時大部分胎兒可以順利娩出。若胎肩仍不能娩出,助產者不可強行牽拉胎頸,應將手自胎頭上方伸入陰道內,檢查胎兒肩部位置,采用旋肩法,協助胎肩入盆,或采取娩后肩法,娩出胎肩。或讓產婦跪立起來,采用四肢著地的手膝位,解除仰臥或坐位時骶尾骨受壓的情況,使骶尾骨活動度增大,從而擴大骨盆出口前后徑。觀察組發生6例肩難產采取以上方法均順利娩出胎肩。
1.2.2對照組因是歷史性對照,在估計胎兒較大時建議產婦剖宮產分娩,宮縮乏力時靜滴縮宮素加強宮縮,在發生肩難產時采取屈髖法、壓前肩、旋肩、娩后肩法娩出胎肩。未充分考慮肩難產高危因素,系統地采取其他產時特殊干預措施。
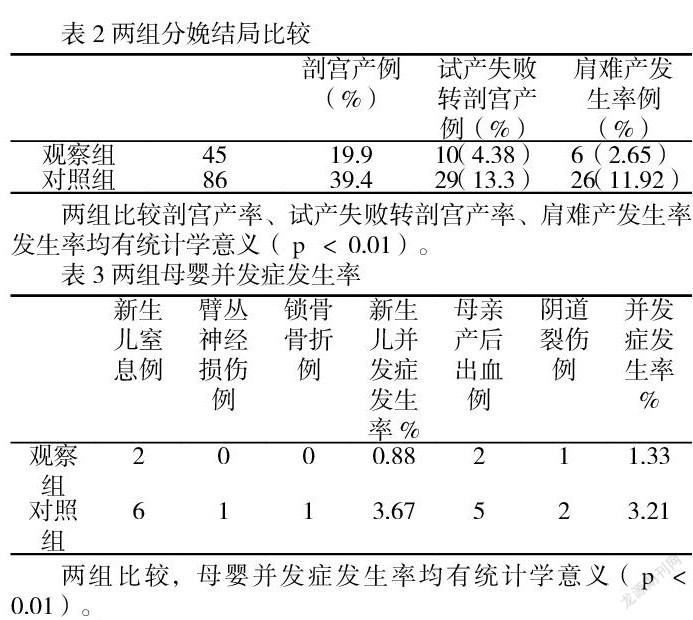
2 結果 見表2、表3
兩組比較剖宮產率、試產失敗轉剖宮產率、肩難產發生率發生率均有統計學意義(р<0.01)。
兩組比較,母嬰并發癥發生率均有統計學意義(р<0.01)。
3討論
肩難產是一種產科急癥,常在胎頭娩出后突然發生,處理不當會造成嚴重的母嬰并發癥,甚至危及胎兒生命。肩難產的處理重在預防,因此系統評估,充分預見肩難產的高危因素,對有肩難產高危因素者進行系統性處理尤為重要。巨大兒、妊娠合并糖尿病者發生幾率很高,準確估計胎兒體重,綜合分析母親身體狀況,頭盆相稱情況,確定有無妊娠合并癥,可以部分避免肩難產的發生。但少數胎兒并非很大也發生肩難產,可能與第二產程宮縮不良,產婦體力差,沒掌握好出頭時機,會陰側切過早,助產處理手法不正確有關。因此在產程中應注意:第一產程充分放松,補充能量,保存精力體力。第二產程采用自由體位;指導產婦正確用力;合理使用催產素,調整好宮縮;掌握好會陰切開時機,要在宮縮時會陰部高度膨隆,估計一兩次宮縮能夠娩出胎頭時切開;幫助胎頭充分俯屈,以縮小雙肩經;掌握好娩胎頭時機,要在宮縮剛開始時娩出胎頭,以保證在宮縮期間讓胎肩下降入盆腔;胎頭娩出后,不要急于幫助胎頭外旋轉,要順應胎頭自己旋轉的方向,幫助其復位和外旋轉。助手要將產婦雙腿屈向腹部,改變骨盆傾斜度。若發生肩難產,切不可強力牽拉胎頭,更不可在宮底處加腹壓。應采取旋肩法、娩后肩法、恥骨聯合上壓前肩法娩出胎肩。壓前肩時注意,手法不是向下,而是將前肩向胸側屈曲,推入盆腔,以避免鎖骨骨折。本組觀察組肩難產的發生率明顯少于對照組,發生的6例肩難產嬰兒無一例發生臂叢神經損傷和鎖骨骨折,母嬰并發癥明顯少于對照組。通過對肩難產高危因素系統評估、充分預見,并在分娩期第一、第二產程進行系統性干預,較好的控制了肩難產的發生,減少了肩難產的并發癥。通過對比我們還發現,經過充分預見和系統性處理的肩難產高危因素的病例,剖宮產率、試產失敗轉剖宮產率也明顯降低。肩難產會對母嬰結局產生不利影響,臨床上應全面評估肩難產高危因素,充分肩難產,積極防治肩難產。
參考文獻:
[1]樂杰主編 婦產科學.第8版,北京:人民衛生出版社,117
[2]馬炎輝,胡繼芬.肩難產的診、治、防.現代婦產科進展,2000,9(1):123 76 1-2
[3]曹云庚,高珊,胎肩新式分娩處理肩難產355例臨床分析.中國當代醫藥,2011,3,(18):1
[4]陳靈娟,靜脈推注安定加速分娩46例療效觀察及護理.解放軍護理雜志,2003,9(20):26-27
[5]何小林,常淑芳,孫江川 肩難產45例臨床分析 實用婦產科雜志2011年9月第27卷第9期 703-706
[6]姜秀敏 高麗素等 分娩第一產程自由體位的臨床研究,中華護理雜志2002,3(37):88-90
[7]楊學穎 肩難產的診斷與治療進展,醫學理論與實踐,2011,8(24)891-892
[8]杜巧婷,正確處理肩難產與分娩結局比較. 中國婦幼保健,2008,23卷:1928-1929
[9]朱華英,徐玲娣,陳廷美 膀胱截石位與四肢著床位處理肩難產的臨床研究,現代中西醫結合雜志20151。24(2) 156-157
[10]王曉怡, 何玉甜, 鐘梅, 等 肩難產發生的危險因素和臨床特征的多中心分析 《中華婦產科雜志》 2015年50卷1期 12-16
[ 11]栗娜 李秋玲 常靚 劉彩霞 ?非巨大兒肩難產發生的高危因素及其臨床預測 《中華婦產科雜志》 2015年50卷1期 17-21
[12]劉銘,段濤 肩難產的處理 實用婦產科雜志2019年1月第35卷第1期 8-10
[13]梅巧娣 肩難產高危因素的Logistic回歸分析及對母嬰結局的影響 期刊:《中國婦幼保健》2019年34卷3期 505-507
作者簡介:孫秀琴,女,1970年9月生,漢族。山東省濟南市人。本科學歷,副主任護師,濟南市第五人民醫院。研究方向:助產管理、分娩鎮痛、自由體位分娩、生育教育。

