超聲下椎旁神經(jīng)阻滯與豎脊肌平面阻滯治療帶狀皰疹疼痛的臨床研究
蔣李平,鄒 聰,何云武
(南華大學(xué)附屬第二醫(yī)院疼痛科,湖南 衡陽 421001)
帶狀皰疹性疼痛是疼痛科常見疾病,包括急性期疼痛、亞急性期疼痛及帶狀皰疹后神經(jīng)痛(postherpetic neuralgia,PHN)。具有自發(fā)痛、痛覺過敏、感覺異常等神經(jīng)病理性疼痛特點。常表現(xiàn)為電擊樣、燒灼樣、針刺樣等疼痛。并且發(fā)病率隨年齡增加而上升,同時患帶狀皰疹后神經(jīng)痛的幾率也隨年齡的增加而增加,70歲以上者患PHN的概率可達75%[1]。PHN可嚴重影響老年患者的生活質(zhì)量。約50%~60%的帶狀皰疹見于胸背部。目前治療方法主要有藥物治療、神經(jīng)阻滯、神經(jīng)調(diào)控等手段[2]。藥物治療為治療的基礎(chǔ),常與其他治療手段聯(lián)合運用。神經(jīng)阻滯技術(shù)具有簡單、易行、安全、有效及副作用少等特點,被臨床廣泛使用。主要包括硬膜外腔神經(jīng)阻滯、肋間神經(jīng)阻滯及椎旁神經(jīng)阻滯(paravertebral block,PVB)等。椎旁神經(jīng)阻滯是最常用和有效的,被患者廣泛接受的治療手段之一。豎脊肌平面阻滯(erector spinae block,ESB)是一項全新的神經(jīng)阻滯技術(shù),在相關(guān)研究中其對治療帶狀皰疹后神經(jīng)痛也取得了顯著治療[3]。因此,本研究回顧性分析超聲引導(dǎo)下椎旁神經(jīng)阻滯與豎脊肌平面阻滯治療帶狀皰疹疼痛的臨床療效及不良反應(yīng)等方面,旨在為優(yōu)化臨床鎮(zhèn)痛技術(shù)方案提供循證依據(jù)。
1 資料與方法
1.1一般資料:本次研究經(jīng)過本院醫(yī)學(xué)倫理委員會同意,查閱2017年8月~2019年8月南華大學(xué)附屬第二醫(yī)院疼痛科住院資料。依據(jù)選入和排除標準,共選入125例患者的住院資料,根據(jù)干預(yù)措施的不同分為椎旁神經(jīng)阻滯組52例、豎脊肌平面阻滯組48例、對照組(未接受區(qū)域神經(jīng)阻滯治療25例)。
選入標準:①住院資料完整;②出院診斷為胸腰段帶狀皰疹急性期疼痛或帶狀皰疹亞急性疼痛或帶狀皰疹后神經(jīng)痛;③無重大心、腦、肺、肝、腎等疾病及代謝性疾病;④均規(guī)律藥物治療;⑤區(qū)域神經(jīng)阻滯治療措施中僅采用超聲引導(dǎo)下椎旁神經(jīng)阻滯或超聲引導(dǎo)下豎脊肌平面阻滯或未接受任何區(qū)域神經(jīng)阻滯的病例;⑥均未接受其他微創(chuàng)治療,如脈沖射頻、脊髓電刺激等神經(jīng)調(diào)控治療。
排除標準:①住院資料不完整;②未按療程接受藥物治療;③未達出院標準自行出院的病例;④存在醫(yī)療糾紛病例;⑤住院期間接受多種區(qū)域神經(jīng)阻滯聯(lián)合治療;⑥使用大劑量阿片類藥物鎮(zhèn)痛或阿片類藥物耐受成癮的病例;⑦既往有吸毒、艾滋病等病史的病例。
1.2治療方案:各組均予以藥物治療:塞來昔布0.2 g 2次/d+加巴噴丁0.3 g 3次/d+甲鈷胺分散片0.5 mg 3次/d+阿普唑侖片0.4 mg,1次/晚+膦甲酸鈉氯化鈉注射液3.0 g 250 ml,1次/d(抗病毒治療,僅限帶狀皰疹急性期與亞急性期連續(xù)使用7~10 d)。對照組僅使用藥物治療;椎旁神經(jīng)阻滯組采用藥物治療聯(lián)合超聲引導(dǎo)下椎旁神經(jīng)阻滯治療方案;豎脊肌平面阻滯組采用藥物治療聯(lián)合超聲引導(dǎo)下豎脊肌平面阻滯治療方案。椎旁神經(jīng)阻滯組和豎脊肌平面阻滯組患者均在入院后第2~3天開始實施區(qū)域神經(jīng)阻滯治療。超聲引導(dǎo)下椎旁神經(jīng)阻滯:依據(jù)皮疹、色素沉著及疼痛區(qū)域等定位受累脊神經(jīng)。將定位的脊神經(jīng)走行的椎旁間隙作為穿刺目標點。采用超聲長軸切面從G開始往下依次定位至受累神經(jīng)相應(yīng)椎體橫突,明確橫突位置后,旋轉(zhuǎn)超聲探頭成短軸切面確定橫突表面。再將超聲探頭緩慢移向尾端,至橫突消失,顯露相應(yīng)椎旁間隙。采用平面內(nèi)進針法,從外側(cè)向內(nèi)側(cè)進針。當針尖到達椎旁間隙時,回抽無血后,予以注射0.2%羅哌卡因5~10 ml(內(nèi)含VitB120.25 mg 1 ml,地塞米松5 mg 1 ml)。超聲下可見椎旁間隙呈液性暗區(qū)并胸膜被下壓,退針、消毒、輔料覆蓋。
超聲引導(dǎo)下豎脊肌平面阻滯:同樣根據(jù)皮疹、疼痛區(qū)域等定位相應(yīng)受累神經(jīng),如定位為胸背部帶狀皰疹,豎脊肌平面阻滯穿刺目標點設(shè)為同側(cè)T5橫突表面;若定位為胸腹部帶狀皰疹,則穿刺目標點設(shè)為同側(cè)T7橫突表面。采用超聲長軸切面從頸7椎體開始往下依次定位T5或T7椎體橫突,明確橫突位置后,旋轉(zhuǎn)超聲探頭成短軸切面確定橫突表面。采用平面內(nèi)進針法,從外側(cè)向內(nèi)側(cè)進針。當針尖到達橫突表面時,回抽無血后,予以注射0.2%羅哌卡因15~20 ml(內(nèi)含Vit B120.25 mg 1 ml,地塞米松5 mg 1 ml)。超聲下可見橫突表面被液性暗區(qū)包繞,退針、消毒、輔料覆蓋。
1.3指標檢測
1.3.1疼痛評分:收集入院時,入院后第3天、第7天、第14天及出院時視覺模擬評分量表(visual analog scale,VAS)的評分結(jié)果。0分為無痛,1~3分為輕度,4~6分為中度,7~10分為重度。
1.3.2睡眠質(zhì)量評分:收集入院時和出院時睡眠質(zhì)量評分結(jié)果。0分為睡眠正常,4分為徹夜難眠。
1.3.3不良反應(yīng):收集病例資料中記錄的不良反應(yīng)發(fā)生事件。
1.3.4其他指標:記錄住院天數(shù)和接受區(qū)域神經(jīng)阻滯次數(shù)。
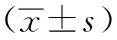
2 結(jié)果
2.1選入病例基本情況:比較三組患者的年齡、性別、BMI指數(shù)及疾病分期,組間差異均無統(tǒng)計學(xué)意義(P>0.05),具有可比性,見表1。

表1 入病例基本情況[例(%)]
2.2疼痛評分情況:三組患者入院時的VAS評分差異無統(tǒng)計學(xué)意義(P>0.05),各組患者入院治療后第3天、第7天、第14天及出院時的VAS評分均顯著性降低;其中椎旁神經(jīng)阻滯組和豎脊肌平面阻滯組的VAS評分較對照組降低更明顯,差異有統(tǒng)計學(xué)意義(P<0.05);但豎脊肌平面阻滯組與椎旁神經(jīng)阻滯組間的VAS評分差異無統(tǒng)計學(xué)意義(P>0.05)。見表2。
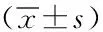
表2 不同方案治療中VAS評分變化
2.3睡眠質(zhì)量評分情況:三組患者入院時睡眠質(zhì)量評分比較,差異無統(tǒng)計學(xué)意義(P>0.05)。經(jīng)過系列治療后,三組患者出院時睡眠質(zhì)量改善,睡眠質(zhì)量評分較入院時均顯著性降低;其中椎旁神經(jīng)阻滯組和豎脊肌平面阻滯組較對照組的睡眠質(zhì)量評分降低更多,差異具有統(tǒng)計學(xué)意義(P<0.05);但兩種阻滯治療方式間的睡眠質(zhì)量評分無統(tǒng)計學(xué)意義。見表3。
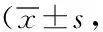
表3 不同方案睡眠質(zhì)量評分情況分)
2.4不良反應(yīng)比較:治療過程中,對照組患者有4例出現(xiàn)頭暈,2例嗜睡,椎旁神經(jīng)阻滯組出現(xiàn)3例頭暈,1例嗜睡,1例氣胸,豎脊肌平面阻滯組出現(xiàn)3例頭暈。三組均無嘔吐、穿刺點感染等不良反應(yīng),經(jīng)統(tǒng)計學(xué)比較,各組間不良反應(yīng)差異無統(tǒng)計學(xué)意義(P>0.05)。見表4。

表4 不同方案不良反應(yīng)情況(例)
2.5其他指標比較: 比較三組患者的住院天數(shù),發(fā)現(xiàn)椎旁神經(jīng)阻滯組和豎脊肌平面阻滯組較對照組少,差異具有統(tǒng)計學(xué)意義(P<0.05);但豎脊肌平面阻滯組與椎旁神經(jīng)阻滯組患者的住院天數(shù)差異無統(tǒng)計學(xué)意義(P>0.05)。豎脊肌平面阻滯組接受區(qū)域神經(jīng)阻滯次數(shù)大于椎旁神經(jīng)阻滯組,差異具有統(tǒng)計學(xué)意義(P<0.05)。見表5。
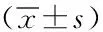
表5 不同方案其他指標比較情況
3 討論
根據(jù)專家共識可知,在控制帶狀皰疹性疼痛中,除了鎮(zhèn)痛藥物的應(yīng)用,神經(jīng)阻滯也是有效控制疼痛的策略[2]。神經(jīng)阻滯具有簡單、易行、有效、廉價等特點,被臨床上廣泛應(yīng)用和開展,同時各種神經(jīng)阻滯被發(fā)現(xiàn)和運用。超聲引導(dǎo)下椎旁神經(jīng)阻滯和超聲引導(dǎo)下豎脊肌平面阻滯是近年用于帶狀皰疹性疼痛治療手段的新秀[4]。椎旁神經(jīng)組是一項古老的技術(shù),主要是將局部麻醉藥物注入相應(yīng)節(jié)段的椎旁間隙內(nèi),而完成對相應(yīng)的椎旁脊神經(jīng)和其分支以及交感干阻滯作用[5]。盡管技術(shù)古老,但近年用于帶狀皰疹性疼痛鎮(zhèn)痛效果顯著。豎脊肌平面阻滯是2016年Forero等發(fā)現(xiàn)的一種神經(jīng)阻滯方法[6]。研究發(fā)現(xiàn)在豎脊肌深面的胸5椎體橫突表面上,注射局部麻醉藥物可阻滯同側(cè)頸7至胸9的脊神經(jīng)支配區(qū)域。其主要通過筋膜擴散對筋膜內(nèi)行走的神經(jīng)產(chǎn)生阻滯作用[7]。神經(jīng)阻滯方式可將局部麻醉藥物、糖皮質(zhì)激素藥物及營養(yǎng)神經(jīng)藥物等直接作用于受累神經(jīng)上,達到打斷痛覺信號傳導(dǎo)、促進受損神經(jīng)修復(fù)和降低炎性因子刺激等目的,從而緩解帶狀皰疹性疼痛[8-9]。這兩種神經(jīng)阻滯方式,在操作、阻滯區(qū)域及穿刺目標點上有異,各具有其代表性。
3.1疼痛評分及睡眠治療評分療效:治療后三組患者VAS評分和睡眠質(zhì)量評分均較入院時降低,說明三種治療方式均能顯著減緩疼痛和改善睡眠質(zhì)量。其中椎旁神經(jīng)阻滯組和豎脊肌平面阻滯組VAS評分顯著低于對照組,該結(jié)果表明,在藥物治療基礎(chǔ)上,結(jié)合阻滯治療對疼痛的控制效果更佳。與劉智慧等報道超聲引導(dǎo)下椎旁神經(jīng)阻滯對帶狀皰疹后神經(jīng)痛治療效果優(yōu)于對照組結(jié)果[10]一致;與項余華等報道超聲引導(dǎo)下豎脊肌平面阻滯優(yōu)于對照組的結(jié)果[3]一致。但豎脊肌平面阻滯組與椎旁神經(jīng)阻滯組比較,差異無統(tǒng)計學(xué)意義(P>0.05)。與郭榮鑫等研究超聲引導(dǎo)下豎脊肌平面阻滯與胸椎旁神經(jīng)阻滯用于胸腔鏡術(shù)后鎮(zhèn)痛比較中,得出超聲引導(dǎo)下豎脊肌平面阻滯提供術(shù)后鎮(zhèn)痛與椎旁神經(jīng)阻滯相比鎮(zhèn)痛效果較弱的結(jié)果[11]不一致。可能與研究對象及實施神經(jīng)阻滯的次數(shù)等因素有關(guān)。目前對超聲引導(dǎo)下豎脊肌平面阻滯與椎旁神經(jīng)阻滯治療帶狀皰疹疼痛的隨機對照試驗極少,還需深入研究探討。
3.2不良反應(yīng):比較椎旁神經(jīng)阻滯組、豎脊肌平面阻滯組及對照組的頭暈、嗜睡等不良反應(yīng),差異均無統(tǒng)計學(xué)意義,表明超聲引導(dǎo)下椎旁神經(jīng)阻滯與豎脊肌平面阻滯的實施,總體上并未增加不良反應(yīng)的發(fā)生。可以認為超聲引導(dǎo)下椎旁神經(jīng)阻滯與豎脊肌平面阻滯是一項相對安全的技術(shù)。而且在超聲引導(dǎo)直視下能有效減少解剖定位下穿刺帶來的風(fēng)險[8,12]。但在本研究中,超聲引導(dǎo)下椎旁神經(jīng)阻滯組發(fā)生1例氣胸。這也提示在超聲引導(dǎo)下進行椎旁神經(jīng)阻滯穿刺目標點時,操作要注意準確定位,避免發(fā)生氣胸[5]。
3.3其他指標比較:通過對三組住院時間天數(shù)比較,發(fā)現(xiàn)椎旁神經(jīng)阻滯組與豎脊肌平面阻滯組相比對照組住院天數(shù)短。而椎旁神經(jīng)阻滯組與豎脊肌平面阻滯組比較沒有明顯差異。表明超聲引導(dǎo)下椎旁神經(jīng)阻滯與豎脊肌平面阻滯均能迅速控制疼痛,減少疼痛中樞或外周敏化發(fā)生的可能[13]。根據(jù)比較接受區(qū)域神經(jīng)阻滯次數(shù)發(fā)現(xiàn),超聲引導(dǎo)下椎旁神經(jīng)阻滯組比豎脊肌平面阻滯組接受治療次數(shù)明顯較少。這可能與其鎮(zhèn)痛效能有關(guān)。椎旁神經(jīng)阻滯與豎脊肌平面阻滯相比,椎旁神經(jīng)阻滯能阻滯同側(cè)交感干,產(chǎn)生抑制交感興奮作用,對控制疼痛起到一定作用[5,9,14]。從接受區(qū)域神經(jīng)阻滯次數(shù)來看,超聲引導(dǎo)下椎旁神經(jīng)阻滯組優(yōu)于豎脊肌平面阻滯組。
綜上所述,采用超聲引導(dǎo)下椎旁神經(jīng)阻滯或豎脊肌平面阻滯治療帶狀皰疹性疼痛均能獲得顯著鎮(zhèn)痛效果,同時減少穿刺帶來的風(fēng)險,是安全、有效的治療手段。在接受區(qū)域神經(jīng)阻滯次數(shù)方面,超聲引導(dǎo)下椎旁神經(jīng)阻滯治療優(yōu)于豎脊肌平面阻滯組。本研究不足之處:①本研究為病例回顧性研究,受多種未知因素干擾,需大量臨床隨機對照試驗反復(fù)驗證;②本研究周期較短,缺乏長時間的隨訪結(jié)果;③本研究中僅在粗略的時間節(jié)點進行了疼痛評分及睡眠質(zhì)量評分,需更加細化時間節(jié)點。

