不同尿白蛋白排泄狀態的2型糖尿病患者血清胎球蛋白A變化的比較研究
朱宏偉,郝芳,劉文軍,孫健淇,智成芳,李華
1.內蒙古包頭醫學院第二附屬醫院內分泌科,內蒙 古包頭 014000;2.內蒙古包頭醫學院第二附屬醫院藥劑科,內蒙 古包頭 014000;3.內蒙古包頭醫學院第二附屬醫院營養科,內蒙古 包頭 014000
2型糖尿病作為患者出現慢性腎臟疾病的主要誘因之一,糖尿病腎病患者常會經過微量蛋白尿、大量蛋白尿等時期,最終發展為腎功能不全[1]。蛋白尿作為一種糖尿病腎病的發展因素,常被用于診斷糖尿病腎病的實際診斷[2]。并且,型糖尿病患者由于自身血糖升高,腎臟受到影響,極易出現蛋白尿的情況,且復興肥胖、血脂代謝異常等代謝因素,都會顯著加重蛋白尿的程度[3]。糖尿病前期患者包括空腹血糖受損、糖耐量異常以及合并出現,患者的情況都是從最開始逐漸發展為嚴重程度,患者病情逐漸惡化[4]。由此可見,不同階段的2型糖尿病患者,蛋白尿代謝程度也顯著不同,且蛋白尿也與血糖轉歸存在密切的聯系[5]。基于此,該文納入2018年1月—2021年1月期間入住該院的100例糖尿病患者進行實驗,以此分析不同尿白蛋白排泄狀態的2型糖尿病患者血清胎球蛋白A變化,現報道如下。
1 資料與方法
1.1 一般資料
選取該院收治的2型糖尿病患者中選擇100例為研究對象,根據尿蛋白的實際狀況,將其分為正常白蛋白尿組(A組,包含患者30例)、微量白蛋白組(B組,包含患者35例)以及大量白蛋白組(C組,包含患者35例)。A組男性患者15例,女性患者15例;年齡分布25~92歲,平均年齡為(63.84±2.69)周歲。B組男性患者21例,女性患者14例;年齡分布26~92歲,平均年齡為(63.74±2.69)周歲。C組男性患者19例,女性患者16例;年齡分布25~91歲,平均年齡為(63.64±2.69)周歲。對3組年齡等資料進行分析,差異無統計學意義(P>0.05)。研究經倫理委員會審核后批準。
1.2 納入標準與排除標準
1.2.1 納入標準 ①患者空腹血漿葡萄糖≥7 mmol/L,糖化血紅蛋白不低于6.5%;經進行HbA1c(糖基化血紅蛋白)、尿糖和血糖指標檢測。患者符合《2型糖尿病防治指南》相關標準;②患者知情并積極參與。
1.2.2 排除標準 ①存在腫瘤疾病、自身免疫系統疾病;②哺乳期或妊娠期女性;③長時間使用非甾體藥物治療;④合并非糖尿病腎臟疾病。
1.3 方法
收集3組患者的空腹外周靜脈血,在清晨患者空腹狀態下收集血液,待血液凝固后,對標本進行離心處理,采用2 500 r/min的離心機進行10 min的離心處理后,吸取血清將其放置于零下80℃的環境中等待檢測。采用酶聯免疫吸附實驗進行測量,試劑盒均采購于某生物有效公司,收集患者24 h尿液標本,將其混合均勻后測量尿微量白蛋白濃度,應用單位時間尿量矯正測量后,得出尿微量白蛋白排泄率。同時,采用原裝配套試劑盒分別檢測3組的糖化血紅蛋白、總膽固醇、三酰甘油、尿素以及肌酐。
1.4 觀察指標
對比3組患者的血清胎球蛋白A、糖化血紅蛋白、總膽固醇、三酰甘油以及肌酐。
1.5 統計方法
采用SPSS 23.0統計學軟件對數據進行分析,計量資料采用()表示,進行t檢驗,P<0.05為差異有統計學意義。
2 結果
A組與B組總膽固醇相比,差異無統計學意義(P>0.05),B組的血清胎球蛋白A、三酰甘油、糖化血紅蛋白、肌酐顯著高于A組,差異有統計學意義(P<0.05)。A組與C組總膽固醇相比,差異無統計學意義(P>0.05),C組的血清胎球蛋白A、三酰甘油、糖化血紅蛋白、肌酐顯著高于A組,差異有統計學意義(P<0.05)。B組與C組總膽固醇相比,差異無統計學意義(P>0.05),C組血清胎球蛋白A、三酰甘油、糖化血紅蛋白、肌酐指標高于B組、A組,差異有統計學意義(P<0.05)。并且,3組總膽固醇差異無統計學意義(P>0.05)。見表1。
表1 3組臨床指標對比
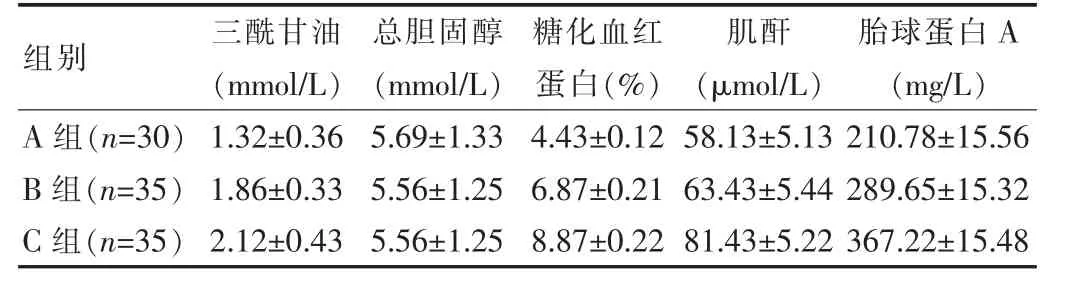
表1 3組臨床指標對比
組別 三酰甘油(mmol/L)總膽固醇(mmol/L)糖化血紅蛋白(%)肌酐(μmol/L)胎球蛋白A(mg/L)A組(n=30)B組(n=35)C組(n=35)1.32±0.36 1.86±0.33 2.12±0.43 5.69±1.33 5.56±1.25 5.56±1.25 4.43±0.12 6.87±0.21 8.87±0.22 58.13±5.13 63.43±5.44 81.43±5.22 210.78±15.56 289.65±15.32 367.22±15.48
3 討論
3.1 糖尿病概述
伴隨人們生活習慣與飲食習慣的轉變,一定程度提高了糖尿病發生率,并且已逐漸成為我國甚至世界常見慢性疾病之一[6]。糖尿病屬于典型內分泌科疾病,疾病并發癥為該病癥的最大危害性,如果患者其他正常組織器官長期處于高血糖狀態,則會累及患者的神經、心血管和腎臟等部位,從而發生病變形成各類合并疾病,不但能嚴重影響患者的健康安全,而且還會有較高的病死率與致殘率[7]。另外,糖尿病屬于終身疾病,因無法治愈,所以在開展治療時臨床多以控制血糖水平為主[8]。對于糖尿病癥,臨床大致分為兩種類型,即I型糖尿病與II型糖尿病,其中前者的病發機制為因β細胞遭到破壞或減少而出現胰島素分泌下降情況,進而能一定程度提高患者血糖水平[9]。后者的病發機制為因全身組織器官出現胰島素分泌缺乏情況,從而能提高血糖濃度。當病情發作后,機體長時間受高血糖影響,能一定程度降低細胞變性能力,增加粘附性,發生管腔變性,血管堵塞情況,最終出現微血管病變情況。若患者血糖水平長期處于高水平狀態,則容易導致代謝功能紊亂發生,而且還會使其他正常的組織器官受影響,導致腎臟、足部和眼部等器官組織出現病變,嚴重者還會死亡[10]。
3.2 糖尿病并發癥
臨床上糖尿病有較高的發病率,為內分泌疾病,并且持續的高血糖或是有較大波動的血糖會導致多種并發癥,其中一個并發癥就是糖尿病眼底病變,出現青光眼、白內障以及等,嚴重者甚至還會出現失明,嚴重威脅患者的生活質量[11]。此外,糖尿病腎病作為糖尿病患者經常發生的并發癥之一,其也是導致患者發生終末期上腎臟疾病的因素之一,且該因素僅次于腎小球腎炎的誘發概率。并且,由于患者體內的代謝功能發生異常的變化,一旦患者轉變為終末階段的腎臟疾病,該病的臨床治療難度比較大[12]。
糖尿病腎病患者常因腎小球濾過增加,出現蛋白尿,發生腎病綜合征,最終導致腎功能衰竭,此外,患者發病后,自身代謝出現紊亂,血糖及蛋白尿長期增高,也會使患者可出現高血壓、尿毒癥等,對患者造成極大的危害[13]。醫生常通過生化檢驗來幫助了解患者的身體狀況,盡早發現異常狀況,采取相應措施[14]。而糖尿病腎病患者隨著疾病發展,患者的血漿蛋白會顯著降低,致使患者發生水腫的情況,其屬于一種常見的微血管并發癥。現階段,臨床醫學中經常使用利尿劑以及白蛋白等藥物,對患者進行臨床治療[15]。然而,此種治療措施極易導致患者的病情加重,不利于患者的疾病恢復[16]。但是,尿白蛋白對于診斷糖尿病腎病的特異性不足,需發現糖尿病腎病的早期診斷標志物[17]。研究發現,胎球蛋白A作為一種肝臟細胞分泌出的血漿糖蛋白,其具有高度的遺傳多態性,且與2型糖尿病的易感性相關[18]。
除此之外,由于糖尿病患者的血管通透性顯著升高,機體腎小球結構發生改變,極易誘發微血管出現病理改變,甚至損害機體視網膜周圍的血管細胞,直接對視網膜的血液供應造成影響,最終導致患者出現的情況。并且,糖尿病周圍神經病變主要是由于人體長期的高血糖狀態,致使機體內的額醛糖還原酶表達以及活性顯著升高,神經周圍組織的血管也隨之發生病理改變,導致神經組織的血氧供應顯著不足所致,且其和機體血液循環障礙也存在部分聯系。因此,糖尿病患者出現的癥狀,其在某種程度上也充分反映了患者血管動脈硬化程度以及血管內細胞發生病變的實際情況。這些情況均與患者出現糖尿病腎病等其他并發癥存在密切的聯系。相關研究結果顯示,屬于糖尿病患者發生糖尿病足的高危因素之一,其側面代表了糖尿病與其他并發癥之間存在密切的聯系。因此,醫生對糖尿病患者進行檢查的時候,需要對患者展開全面、詳細的檢查。
3.3 檢測意義
糖尿病作為一種血糖升高為主的代謝性疾病,該病極易誘發患者出現一系列的并發癥,而糖尿病腎病則是又打患者出現微血管病變的危險因素之一,極易導致患者發展為終末期腎病。研究顯示,2型糖尿病患者出現糖尿病腎病的概率為30%~50%左右,且患者發病初期的癥狀并不顯著,患者前兩期僅表現為腎小球體積增大、腎小球的過濾率顯著升高、基底膜增厚等情況,且患者的尿蛋白檢測正常。當糖尿病腎病患者持續發展后,則患者會出現微量白蛋白尿。雖然,對患者實施病理檢查是診斷糖尿病腎病的金標準,但腎臟活檢存在一定的創傷性,且患者不易接受這一檢查。因此,需尋找敏感性高、簡單容易操作的早期診斷方法。
與此同時,相關研究顯示,2型糖尿病患者常存在脂質代謝紊亂等情況,但出現脂質代謝異常的患者極易發生慢性并發癥。研究顯示,糖尿病腎病患者需進行相關檢查:①糖尿病病程時間超過5年以上的時間,需檢查患者的腎功能尿蛋白定性24 h尿蛋白定量,進而檢測患者的血壓以及眼底檢查;②有條件的患者需同時進行尿微量蛋白檢測以及β2-微球蛋白測量,便于患者及時發現糖尿病腎病;③若患者確定微量白蛋白檢測增加,且能排除患者是否因其他因素所致的泌尿系統感染等因素,并幫助患者將血糖控制在可靠范圍內。微量蛋白尿作為影響糖尿病腎病患者的早期征象,可以對糖尿病腎病、微量白蛋白尿失患者血管系統改變的典型征象,其是腎臟、心血管系統改變的早期指征。所以,臨床中常選擇尿微量蛋白指標對腎病患者實施監測,尿微量蛋白的檢測是發現腎病最敏感、可靠的有效指標。因此,通過檢查患者的尿微量蛋白可以根據患者的病史以及實際情況,準確判斷患者的病情,進而判斷患者的病情纖維化程度。因此,對2型糖尿病患者進行尿蛋白檢測,可以及時發現患者的病情程度,其具有較高得的診斷價值。
除此之外,2型糖尿病患者尿蛋白含量作為患者發生死亡的危險因素,隨著患者尿蛋白濃度的升高,患者的存活概率顯著下降。此外,微量蛋白尿作為糖尿病腎病患者的早期臨床癥狀,患者出現微量蛋白量之后,其會逐漸發展為高風險的腎臟并發癥患者。一旦患者從微量蛋白尿發展為蛋白尿之后,患者的腎功能將會出現不可逆的下降。并且,接受血液透析治療的慢性腎功能衰竭患者,其期望生存時間僅為幾年。由此可見,對2型糖尿病患者進行微量蛋白尿篩查具有十分重要的作用,可以及時發現患者存在的問題,對患者進行有效的干預措施,以此延長患者的生存期。
同時,胎球蛋白A作為糖尿病腎病患者的早期診斷以及病情檢測重點,該分子量具有較高的研究意義,且基因的多態性位點與糖尿病患者的易感性具有密切聯系。
研究發現,A組與B組相比,總膽固醇差異無統計學意義(P>0.05),B組的血清胎球蛋白A、三酰甘油、糖化血紅蛋白、肌酐顯著高于A組(P<0.05)。A組與C組相比,總膽固醇差異無統計學意義(P>0.05),C組的血清胎球蛋白A、三酰甘油、糖化血紅蛋白、肌酐顯著高于A組(P<0.05)。B組與C組相比,總膽固醇差異無統計學意義(P>0.05),C組的血清胎球蛋白A、三酰甘油、糖化血紅蛋白、肌酐顯著高于B組(P<0.05)。研究結果顯示,隨著2型糖尿病患者的血清胎球蛋白A升高,則三酰甘油、糖化血紅蛋白、肌酐也隨著升高,屬于正相比關系。由此可見,2型糖尿病影響人體系膜細胞、基質細胞以及基質分泌的因素,可以改變原本的病理學基礎,并通過腎素-血管醛固酮系統以及交感神經等,對人體的調節介質產生影響,致使人體腎病程度加重、出現蛋白尿。
綜上所述,隨著2型糖尿病患者血清胎球蛋白A升高,患者的三酰甘油、糖化血紅蛋白、肌酐也隨之升高,臨床可以根據這一情況,及時發現糖尿病腎病患者。

