動態增強MRI 直方圖鑒別胸腺癌與胸腺淋巴瘤
朱佳佳 沈杰 王芬 袁梅 張偉 俞同福
胸腺癌和胸腺淋巴瘤是前縱隔常見的惡性腫瘤,均可表現為浸潤性生長的不規則腫塊,傳統影像學鑒別存在困難[1]。然而,胸腺癌和胸腺淋巴瘤在治療和預后存在顯著差異。胸腺癌的治療多以手術切除為主,淋巴瘤首選化療[2,3]。目前,活檢是胸腺腫瘤診斷的金標準[4]。但由于活檢是一種有創性檢查,采用一種無創、準確的影像學方法來鑒別診斷胸腺癌和胸腺淋巴瘤對臨床治療和預后有重要意義[5]。
與CT 相比,MRI 有較高的軟組織分辨率及功能成像序列,在實性腫瘤診斷中起著較高的效能[1]。動態增強MRI(dynamic contrast-enhanced magnetic resonance imaging,DCE-MRI)是一種無創評價組織和病變微循環特征的功能成像方法[6]。DCEMRI 定量分析通過計算容積轉運常數Ktrans、血漿速率常數Kep、細胞外間隙容積分數Ve,反應活體組織血流灌注和微血管通透性[6]。直方圖分析是一種基于圖像像素灰度分布的分析方法,可獲得反應腫瘤異質性的多個直方圖參數,觀察腫瘤微環境的變化[7]。目前,DCE-MRI 定量參數直方圖分析已經應用于乳腺、口咽部、眼眶、前列腺等部位的疾病診斷、分級及療效評估[8-12]。本研究目的是探討基于整個腫瘤體積的DCE-MRI 參數直方圖分析在胸腺癌和胸腺淋巴瘤鑒別診斷中的價值。
資料與方法
1.一般資料
本文回顧了2018 年4 月~2020 年10 月于我院行縱隔MRI 的患者,共收集54 例經病理證實的胸腺癌和胸腺淋巴瘤。符合以下標準的患者入選:(1)縱隔原發腫瘤,經手術或經皮穿刺活檢的病理結果證實;(2)MRI 檢查前未行手術、穿刺、放療或內分泌治療。其中8 例因檢查前已接受治療而排除,4 例因影像質量不足以進一步處理而排除。最終共42 例患者入組,包括胸腺癌21 例,男14 例,女7 例,平均年齡(55.90±14.48)歲;淋巴瘤21 例,男11 例,女10 例,平均年齡(39.19±15.65)歲。所有患者檢查前均簽署知情同意書。
2.影像檢查方法
所有MRI 檢查均使用帶有16 通道線圈的3 T MRI 系統(Magnetom Skyra,Siemens Healthcare,Erlangen)進行。所有患者均先掃描常規T1WI、T2WI 序列,檢查范圍從胸骨上切跡到膈肌。軸位DCE-MRI 采用可以實現患者在自由呼吸狀態下的StarVIBE 序列。經肘靜脈注射Gd-DTPA(Magnevist,Bayer),流率為4.0 ml/s,劑量為0.1 mmol/kg,然后以相同的流率注射生理鹽水20 ml。在整個采集過程中,采集了4 個基線和31 個對比度增強的圖像集。StarVIBE DCE-MRI 的詳細成像參數為:3.19 ms TR/1.13 ms TE,層厚3 mm,視野400 mm× 400 mm,矩陣160×224,翻轉角15°。
3.圖像分析
DCE-MRI 數據被上傳至后處理軟件(Omin Kinetics,GE Healthcare),對全腫瘤手動勾畫興趣區(region of interest,ROI)。結合常規序列和動態增強圖像確定病灶的位置。測量時盡量避開壞死、囊性、出血區,選擇腫塊的實性部分。計算Ktrans、Kep、Ve定量參數的直方圖,并記錄平均值、中位數、第10 百分位數值(P10)、第90 百分位數值(P90)、偏度和峰度。DCE 圖像的定量分析是由兩位有5 年和2 年經驗的胸部放射科醫生進行。將兩名醫生兩次測量結果的均值用于統計分析。
4.統計學分析
使用SPSS 26.0 軟件進行所有統計分析。用卡方檢驗比較兩組患者的性別分布差異性。采用獨立樣本t 檢驗比較兩組患者年齡和DCE-MRI 參數的差異,計量資料用()表示,P<0.05 有統計學意義。將有統計學意義的臨床特征和定量參數納入多因素逐步邏輯回歸分析進行特征篩選。建立受試者操作特征(receiver operating characteristic,ROC)曲線,分析獲得參數的診斷效能。采用組內相關系數(interclass correlation coefficient,ICC)評價兩名醫師測量結果的一致性,ICC 大于0.75為一致性較好。
結果
臨床資料:胸腺癌組平均年齡(55.90±14.48)歲,胸腺淋巴瘤組平均年齡(39.19±15.65)歲,差異有統計學意義(P=0.001),性別分布差異無統計學意義(P=0.212)。典型病例見圖1、2。
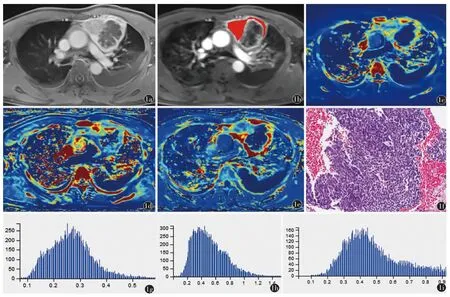
圖1 男,49 歲,胸腺癌。a)動態增強掃描軸位示前縱隔腫塊,增強后內部可見囊變壞死區;b)全腫瘤ROI 勾畫并融合病灶;c)~e)分別對應Ktrans Map 圖、Kep Map 圖和Ve Map 圖;f)顯微鏡下HE 染色,放大倍數為200 倍;g)~i)分別對應Ktrans 直方圖、Kep 直方圖和Ve 直方圖
胸腺癌和胸腺淋巴瘤兩組間的直方圖參數比較:DCE-MRI 的直方圖參數在胸腺癌和胸腺淋巴瘤中的檢驗結果(表1)。在直方圖參數中,胸腺癌組Kep的P10、平均值、中位數、P90、偏度和峰度分別 為0.465±0.132、0.781±0.219、0.743±0.194、1.125±0.330、2.701±3.769、0.901±0.752;淋巴瘤組分別為0.260±0.198、0.585±0.302、0.539±0.283、0.816±0.418、10.947±17.459、1.807±1.772。在Ve參數中,胸腺癌組P10、平均值、中位數、P90 分別為0.277±0.168、0.484±0.248、0.473±0.277、0.717±0.202;淋巴瘤組分別為0.129±0.136、0.327±0.209、0.302±0.181、0.410±0.210。上述參數P 值均小于0.05。兩組間的Ktrans直方圖參數和Ve的峰度、偏度均無顯著性差異(P>0.05)。
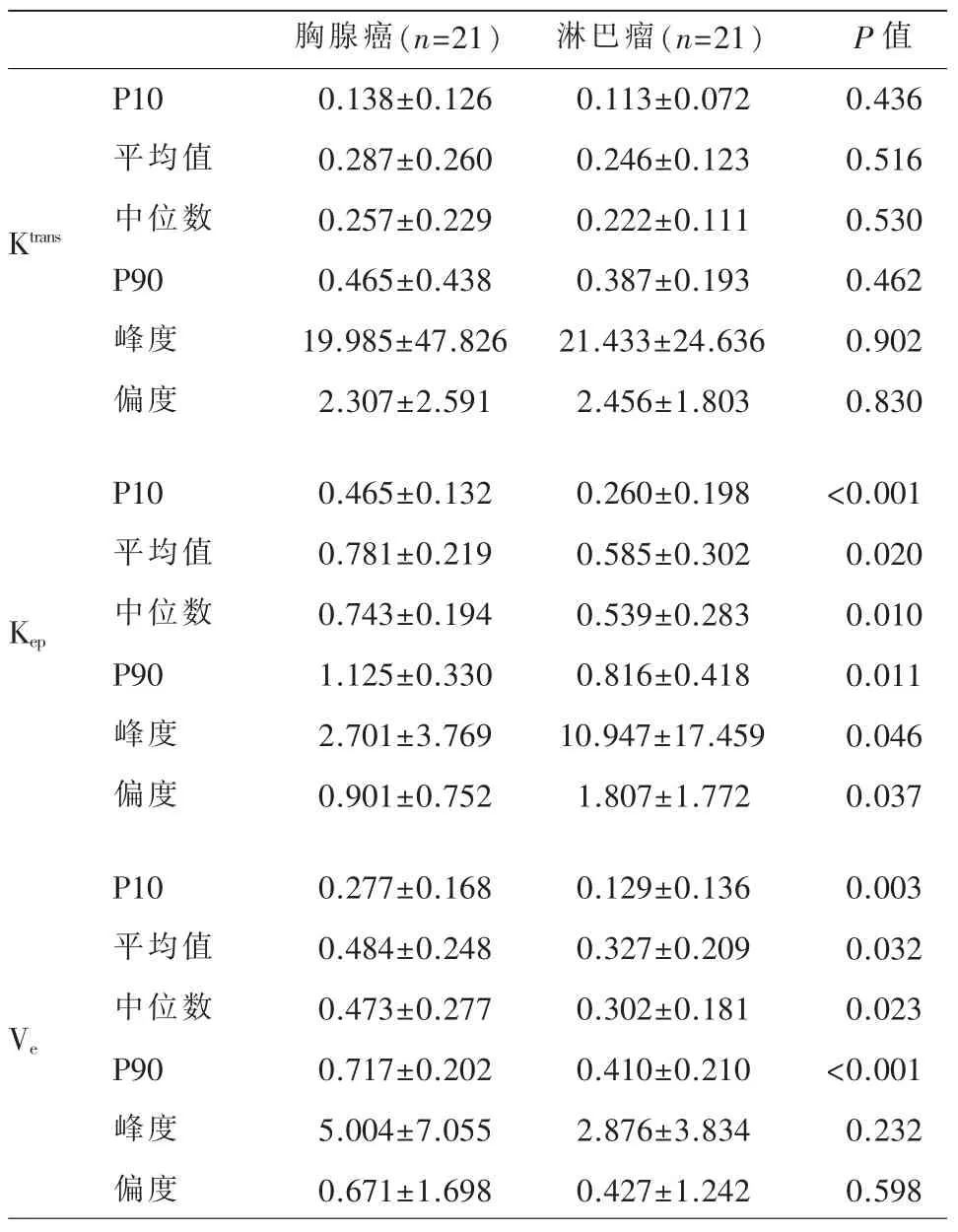
表1 胸腺瘤和胸腺淋巴瘤兩組患者的各直方圖參數
多因素逐步邏輯回歸分析:將上述所有具有統計學意義的參數進行多因素逐步邏輯回歸分析,其中Ve-P90 和Kep-P10 在鑒別胸腺癌和胸腺淋巴瘤上具有更高的診斷效能。繪制ROC 曲線,結果表明,Ve-P90 的曲線下面積(area under curve,AUC)為0.844,敏感度85.7%,特異度66.7%;Kep-P10 的AUC 為0.828,敏感度85.7%,特異度81.0%。
圖像一致性分析:兩名觀察者間對所有DCEMRI 參數的測量結果一致性分析顯示,ICC 范圍為0.824~0.877,ICC>0.75 一致性較好。
討 論
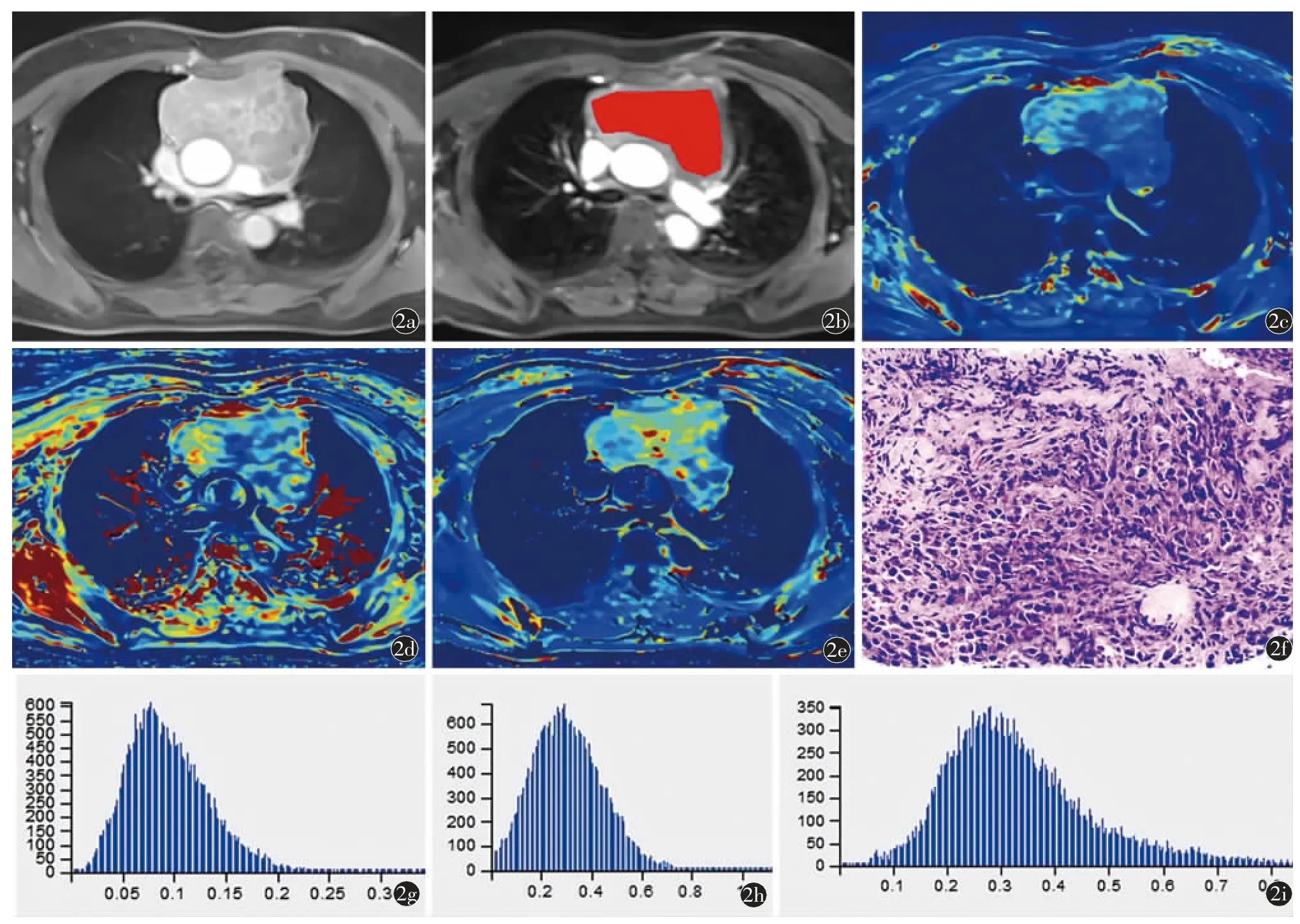
圖2 女,52 歲,霍奇金淋巴瘤。a)動態增強掃描軸位示前縱隔腫塊,增強后病灶不均勻強化;b)全腫瘤ROI 勾畫并融合病灶;c)~e)分別對應Ktrans Map 圖、Kep Map 圖和Ve Map 圖;f)顯微鏡下HE 染色,放大倍數為200 倍;g)~i)分別對應Ktrans 直方圖、Kep 直方圖和Ve直方圖
胸腺癌和胸腺淋巴瘤是前縱隔常見的惡性腫瘤,胸腺癌發病率約15%~20%,淋巴瘤發病率僅次于胸腺上皮源性腫瘤,在前縱隔腫瘤中約20%[1]。前縱隔實性腫塊的臨床表現通常是非特異性的,二者均可表現為前縱隔不規則腫塊,胸腺癌多發為鱗癌,易囊變壞死,而胸腺淋巴瘤也常因發生囊變壞死而誤診[13]。由于淋巴瘤不需要手術治療,胸腺癌與胸腺淋巴瘤的術前鑒別是有價值的[3]。近年來關于二者的鑒別診斷已經有不少研究。
在縱隔腫瘤診斷中,CT 通常是首選影像檢查方法,而MRI 由于其能夠準確評估腫瘤的位置、延伸方式以及與疾病相鄰結構的解剖關系,近年來在胸腺上皮性腫瘤的鑒別和分期,以及縱隔腫塊的良惡性鑒別中發揮著越來越重要的作用[14,15]。既往有研究報道發現DWI 直方圖對胸腺癌和胸腺淋巴瘤的鑒別診斷有意義[16]。但由于縱隔鄰近解剖結構主要為心臟大血管和肺組織,常規DWI序列易受氣體和運動的影響,會出現比較嚴重的偽影、圖像信噪比下降、變形扭曲和失真等問題,很大程度上限制了其在縱隔病變中的應用[17]。相對于DWI,DCE-MRI 能更全面地反映腫瘤特征,具有客觀、可量化、可重復性好、誤差小的優勢,且在前列腺癌和前列腺增生的鑒別中,研究表明DCEMRI的診斷效能較DWI高[11]。DCE-MRI 在 口 咽部鱗癌和淋巴瘤的鑒別診斷中具有價值,上皮來源的惡性腫瘤常具有較高異質性,而淋巴瘤的異質性相對較低[10]。直方圖在評估腫瘤異質性的價值已經得到廣泛認可,因此本研究采用全容積直方圖分析法來探討DCE-MRI 定量參數在胸腺癌和淋巴瘤中鑒別診斷中的作用。
DCE-MRI 是一種無創性的評價組織和病變微循環特征的功能成像方法,其定量分析不僅能夠準確地反應血流灌注和微血管通透性,還能反映腫瘤空間和時間上微環境改變[6]。目前,DCEMRI 雙室模型定量分析已廣泛用于多種器官實體腫瘤的診斷、療效評價等[18,19]。而DCE-MRI 定量參數全域直方圖分析法是一種全容積、多參數分析法,不僅能計算腫瘤整體平均值、中位數,還可分析瘤體內多個百分位數分布情況,一定程度上反映腫瘤組織的分布趨勢和分布狀態,減少采樣偏差的影響,提高測量可重復性[8]。
Ktrans(容積轉移常數)指對比劑分子從血液進入血管外細胞外間隙的速率[6]。研究發現Ktrans在鑒別腫瘤良惡性方面有重要意義,惡性程度較高的腫塊的Ktrans值常高于良性腫塊,因為惡性程度越高的腫瘤組織內細胞增殖迅速,未成熟血管豐富且分化不成熟,微血管密度增加,新生血管的內皮細胞結構不完整,血管壁通透性明顯增高,對比劑交換增多、速度加快,從血管外間隙重新回到血管內的速度亦加快[8,18,19]。然而,在本研究中,胸腺癌和胸腺淋巴瘤之間的Ktrans未發現顯著差異。Shen 等[20]在研究半定量和定量模型鑒別胸腺癌和胸腺淋巴瘤中也出現類似結果。可能是由于胸腺淋巴瘤的組內存在不同亞型,兩組胸腺腫瘤的惡性程度在Ktrans方面可能存在重疊[20]。
Kep(血漿速率常數)指對比劑分子由血管外細胞外間隙回到血管內的速率[6]。在本研究中,胸腺癌組Kep的平均值、中位數、P10 和P90 均高于胸腺淋巴瘤組(P<0.05),峰度和偏度在鑒別兩組間也存在統計學意義。由于胸腺癌未成熟血管豐富且分化不成熟,新生血管的內皮細胞結構不完整,血管通透性相對于胸腺淋巴瘤高,故胸腺癌組Kep的平均值、中位數、P10 和P90 均高于胸腺淋巴瘤組。既往也有一些研究結果顯示Kep有顯著差異,而Ktrans無顯著差異[9,21]。Zwick 等[22]發現盡管Kep和Ktrans都與血管通透性有關,但Kep主要由血漿的體積分數和間隙分布空間決定,Kep較Ktrans受血管通透性影響更大。兩組間Kep存在差異而Ktrans沒有顯著差異也就可以解釋了。而P10 和P90 的差異可能與腫瘤組織的異質性有關。
Ve可間接反應腫瘤細胞的密度,與腫瘤細胞密度成反比[6]。本研究發現胸腺淋巴瘤組的Ve的P10、平均值、中位數和P90 低于胸腺癌組。既往研究表明淋巴瘤是一種由大小均勻的非典型淋巴細胞組成的富細胞性腫瘤,而胸腺癌常因內部出現囊變、壞死或出血而表現為不均勻信號[16,23]。勾畫ROI 時微壞死、囊性或出血區是無法避免的,且胸腺癌易發生囊變壞死,腫瘤的細胞密度相對減低,可能會使胸腺癌組的Ve參數升高。Park 等[10]發現口咽部惡性淋巴瘤的Ve明顯低于鱗癌,與本次研究結果相仿。此外,既往研究指出,ADC 值也可以定量評價自由水分子在細胞外間隙中的運動情況,常被視為與腫瘤細胞密度成反比的影像指標[24]。Zhang 等[16]研究發現,胸腺淋巴瘤基于表觀擴散系數的直方圖參數明顯低于胸腺癌,間接表明胸腺淋巴瘤的細胞密度相對于胸腺癌高。
本研究通過多因素逐步回歸分析篩選出兩個鑒別診斷胸腺癌和胸腺淋巴瘤的最佳變量,Ve-P90 和Kep-P10 具有較高的診斷效能。百分位數是直方圖的常用參數之一,相較于平均值,百分位數能更加敏感地反映微小變化,且不易受極端值影響,具有更高的準確度[25]。隨著腫瘤惡性程度增加,其生長的不均勻性及微血管的復雜性升高,使反映參數集中趨勢的平均值、中位數等不足以代表腫瘤的生物學特性,而反映參數分布特征的百分位數在鑒別腫瘤的良惡性及評估惡性程度方面則更全面,因此百分位數的診斷效能較高。
本次研究存在一些局限性:首先,這是一項回顧性研究,由于縱隔原發腫瘤發病率相對較低,兩組病例數相對較少。其次,淋巴瘤組內的分型較多,且不同淋巴瘤類型之間存在差異。
綜上所述,DCE-MRI 的直方圖參數,包括Kep的P10、平均值、中位數、P90、峰度和偏度以及Ve的P10、平均值、中位數和P90,有助于鑒別胸腺癌和胸腺淋巴瘤。其中Ve-P90 和Kep-P10 具有較高的診斷效能。DCE-MRI 直方圖分析可以有效地顯示腫瘤的異質性,是鑒別胸腺癌和胸腺淋巴瘤一種有用的輔助診斷方法。