加壓冷療技術干預應用于膝關節置換術后患者的效果分析
穆 杰 彭 靜 白 羽 河南省鄭州市骨科醫院骨腫瘤骨病一科 450000
膝關節置換術是當前治療終末期膝關節病變的最理想、最有效的方法,能有效改善患者膝關節活動度,促進其功能恢復[1]。但其手術創傷大,術后患肢疼痛、腫脹劇烈。冷療法可通過冷刺激使毛細血管收縮、降低其通透性,緩解局部充血腫脹[1]。目前臨床上的冷療方式為冰袋冰敷治療,雖能在一定程度上減輕術后疼痛、緩解患肢局部腫脹,但同時也存在接觸面積小,患肢活動時易滑落,維持時間短,更換頻繁,硬度高等弊端[2]。加壓冷療技術干預是借助循環冷療設備利用脈沖式間歇加壓和冰水循環在冷療的同時予以適當壓迫,具有接觸面積大、操作簡單等優點[2],但其在術后對患肢脈沖式間歇加壓是否會加大術后疼痛,目前臨床上尚無確切報道。
1 對象和方法
1.1 觀察對象 選取我院2018年1月—2019年2月收治的102例膝關節置換術后患者為觀察對象,使用簡單隨機化法將其分為試驗組(52例)和對照組(50例)。試驗組男29例,女23例,年齡40~80歲,平均年齡(58.12±6.57)歲,膝關節癥狀病程(5.34±0.70)年;半膝關節置換術27例,全膝關節置換術25例;膝關節骨性關節炎18例,類風濕性膝關節炎25例,骨缺血壞死9例。對照組男26例,女24例,年齡40~80歲,平均年齡(49.15±6.16)歲,膝關節癥狀病程(6.76±0.78)年;半膝關節置換術24例,全膝關節置換術26例;膝關節骨性關節炎17例,類風濕性膝關節炎23例,骨缺血壞死10例。兩組患者一般資料無明顯差異(P>0.05),有可比性。納入標準:(1)年齡>40歲;(2)首次進行人工膝關節置換術;(3)美國麻醉醫師協會分級>Ⅲ級;(4)膝關節內翻畸形<15°,屈曲畸形<15°。排除標準:(1)重要臟器功能不全者;(2)既往下肢深靜脈血栓史;(3)有凝血功能障礙及血液系統疾病者;(4)合并營養不良、惡性腫瘤者。本研究經本院醫學倫理委員會審批,患者及家屬簽署知情同意書。
1.2 方法 兩組患者術后均予以常規術后健康教育、基礎護理、用藥護理、康復鍛煉知識指導等。對照組術后采用常規冰袋冷敷治療,方法:在冰袋外包裹防水墊后再包裹一層毛巾后放于患肢手術部位冰敷,3h/次,3次/d,持續治療3d,在冰敷過程中,若冰袋融化立即更換,并嚴密觀察患者患者皮膚、感覺及全身情況。試驗組予以加壓冷療技術干預,方法:按1∶1的冰、水混合放于冰桶內,冰桶內冰塊6h換1次,將冰桶放于患者床旁連接冰囊與冰桶,將冰囊捆綁在手術患肢膝蓋上,連接泵及電源,開放壓力閥,冷療過程中嚴密觀察患者皮膚、感覺及全身情況。
1.3 觀察指標 (1)使用視覺疼痛模擬(VAS)評分量表評估組術后6h、8h、24h、48h疼痛情況,0分為無痛,10分為最痛[1]。(2)對比兩組術后6h、8h、24h、48h引流袋引流量。(3)使用皮尺測量術前、術后24h、48h、72h患肢髕骨上緣及下緣周徑,周徑比值=(術后周徑-術前周徑)/術前周徑×100%[2]。
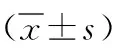
2 結果
2.1 兩組術前及術后6h、8h、24h、48h疼痛情況比較 術前兩組VAS評分比較,差異無統計學意義(P>0.05);術后6h、8h、24h、48h試驗組VAS評分低于對照組(P<0.05),見表1。

表1 兩組術前及術后6h、8h、24h、48hVAS評分比較分)
2.2 兩組術后6h、8h、24h、48h引流量情況比較 術后6h、8h、24h、48h試驗組引流量均少于對照組(P<0.05),見表2。

表2 兩組術后6h、8h、24h、48h引流量情況比較
2.3 術后24h、48h、72h患肢周徑比值比較 術后24h、48h、72h試驗組患肢髕骨上緣及下緣周徑比值均小于對照組(P<0.05),見表3。

表3 兩組術后24h、48h、72h患肢周徑比值比較
3 討論
膝關節置換術是改善晚期膝關節骨性關節炎等疾病疼痛、活動障礙及畸形的外科手術治療方式[3]。但手術本身對周圍組織及關節有損傷,加之術中使用止血帶等引起軟組織缺血再灌注損傷等使患者關節腫脹,引發疼痛[3]。術后冷療可通過寒冷刺激使局部血管收縮,降低局部敏感性,緩解疼痛,但傳統冰袋冰敷治療因冰袋外易形成冷凝水,引起傷口感染,需頻繁更換等缺點,使其使用效果欠佳[4]。加壓冷療技術干預是以周期性脈沖加壓冷療,可有效維持皮膚溫度,控制疼痛,但其局部加壓是否會增加局部疼痛,臨床上觀點不一。
加壓冷療技術是利用循環加壓冷療系統,將冰水循環利用,保持冷療恒定而持續的低溫狀態,且低溫狀態的時間可調控;脈沖壓予以患者均勻的壓力,易于固定,壓力可控,且脈沖式加壓,不影響患肢血液回流。在低溫與局部加壓的雙重作用下能在降低患肢疼痛的同時減輕腫脹程度,此外局部物理壓迫,可減少局部出血。
膝關節置換術后早期患者常出現患肢疼痛,患肢疼痛明顯,使患者不愿意或拒絕早期活動、功能鍛煉等影響患者術后康復,故有效減輕患者疼痛感對患者術后康復有著重要意義。本文結果顯示,干預后6h、8h、24h、48h試驗組VAS評分低于對照組(P<0.05),說明加壓冷療技術干預應用于膝關節置換術后患者中能有效降低患者術后疼痛,分析其可能的原因為:冷療可使局部血管收縮,減慢神經沖動的傳導,降低神經末梢的敏感性而減低疼痛。同時,由于血管收縮,毛細血管的通透性降低,滲出減少,因而減輕了組織腫脹而壓迫神經末梢所引起的疼痛。
膝關節置換術因創傷大,術后早期極易出血,出血過多使患者血紅蛋白等水平降低不利于患者術后恢復。本文結果顯示,干預后6h、8h、24h、48h試驗組引流量均少于對照組(P<0.05),說明加壓冷療技術干預應用于膝關節置換術后患者中能有效降低患者術后出血量,降低引流量,分析其可能的原因為:接觸面積大,通過脈沖式加壓,壓迫局部組織減輕液體在間質內流動,達到止血和減少組織液滲出的作用,同時冷療可促進血管收縮和血液凝固,兩者結合達到雙重協同作用,從而有效降低患者出血量,降低引流量。
膝關節置換術手術創傷引起局部組織炎性滲出,導致患肢術后腫脹影響患者術后恢復。本文結果顯示,干預后24h、48h、72h試驗組患肢髕骨上緣及下緣周徑比值均小于對照組(P<0.05),加壓冷療技術干預應用于膝關節置換術后患者中能有效降低患者術后患肢腫脹程度。分析其原因為:加壓冷療技術可降低局部關節腔溫度,減慢相關神經傳導速度;同時關節腔低溫狀態可抑制炎性反應,降低酶活性,從而降低其引起的相關炎性滲出,減輕患肢腫脹情況。
綜上所述,加壓冷療技術干預應用于膝關節置換術后能有效降低引流量,緩解疼痛,縮短患肢周徑,減輕腫脹程度。

