改良Soave根治術與改良Duhamel根治術對先天性巨結腸癥患兒的治療效果
孫 彬
山東省淄博市婦幼保健院小兒外科,山東淄博 255000
由于結腸或者直腸遠端無神經節細胞而產生的痙攣性收縮稱為先天性巨結腸癥,喪失蠕動以及排便功能,患者可出現積氣,繼發擴張、增厚、近端結腸蓄便等,造成巨結腸改變,此病主要臨床表現有便秘、腹脹、嘔吐、呼吸困難等,其治療方式以手術為主。改良Duhamel根治術是將有病變的結腸連同乙狀結腸、直腸一段缺少的神經節細胞的腸斷切除,屬于對先天性巨結腸癥患兒常用的手術治療方式,但術后可引發感染、大小便失禁等不良現象發生[1]。改良Soave根治術作為一種手術方式,不開腹且手術操作簡單,具有術中出血量少、術后康復快等優勢,常用于外科腸胃道手術治療中,并取得了一定的臨床效果[2]。本研究目的在于探討并對比改良Duhamel根治術與改良Soave根治術對先天性巨結腸癥患兒的臨床治療效果,現報道如下。
1 資料與方法
1.1 一般資料
選擇2015年10月至2020年2月本院收治的先天性巨結腸癥患兒60例為研究對象,依據隨機數字表法分為對照組和研究組,每組各30例。對照組男患兒18例,女患兒12例;年齡2~36個月,平均(15.01±1.96)個月;體重指數(BMI)19 ~ 25 kg/m2,平均(22.13±1.03) kg/m2;普通型11例,短段型12例,長段型7例。研究組男患兒17例,女患兒13例;年齡2~39個月,平均(15.31±1.66)個月;BMI 19 ~ 24 kg/m2,平均(22.33±1.01) kg/m2;普通型12例,短段型10例,長段型8例。兩組患者年齡、性別、BMI等一般資料比較,差異無統計學意義(P>0.05),具有可比性。以《臨床疾病診斷及療效判定標準》[3]中相關先天性巨結腸癥的診斷標準作為參照。納入標準:經檢查發現狹窄腸段、擴張腸段等;經對比與上述診斷標準均相符合者;對于此次研究,患兒家屬知曉,并自愿在同意書上簽字者等。排除標準:伴有其他先天性疾病者;無法耐受手術者;伴有其他嚴重器官損傷者等。本研究經醫院醫學倫理委員會批準實施。
1.2 方法
將改良Duhamel根治術應用于對照組患兒:以生理鹽水進行灌腸沖洗,15 d,于術前3 d口服抗生素,術前1 d內禁食,麻醉后,取截石位,開腹,檢查狹窄位置與擴張腸管長度,依據適當的范圍切除較顯著的結腸病變組織,于分散直腸后間隙鈍性至肛門內括約肌,將定制套筒放于直腸后間隙,縫針牽引,切開直腸后壁,以齒狀線為準,露出套筒,雙層縫合肛門后壁遠端與結腸后壁近端,夾住并翻出直腸盲端,放置環鉗,超出套筒根部上沿,擰緊,切除多余部分,縫合盆底及雙側腹膜,進行沖洗,關閉腹腔。研究組接受改良Soave根治術:術前準備同上,用小兒肛窺將患兒肛門進行擴張,用牽引線縫于皮膚,將患兒肛門緩慢拉開,露直腸,將腎上腺素生理鹽水注射于直腸黏膜下方,濃度比例設定為1∶200 000,環切直腸黏膜,時間為1周,部位于齒狀線上0.5 cm處,在近端切口位置縫約10根牽引線,往下牽拉將肌鞘套疊翻出后,對直腸肌鞘進行環切處理,后縱切直腸肌鞘后壁,游離乙狀結腸及直腸上側,結扎結腸系膜血管及直腸,拉出病變腸道,“V”行切除,速度將病變結構冷凍,便于檢測,之后將齒狀線上切割創面及結腸部位進行常規縫合,用紗布填塞固定。均術后觀察3 d。
1.3 觀察指標
①手術情況:對患兒手術時間、術中出血量、術后禁食時間及住院時間進行比較。②肛門功能:包括術前、術后3 d肛管高壓區長度、肛門靜息壓,用便秘分級(Krickenbeck)評分[4]標準評估排便功能,自主排便(感覺便意、語言表達便意、控制排便各得1分);污糞(1~2次/周為偶爾,記3分;每天但對社會問題不造成影響,記2分;總是,并對社會問題造成問題,記1分);便秘(可用飲食控制,記3分;需用輕瀉藥,記2分;經常需要瀉藥,記1分),總分值6~9分,記為優;分值4~5分,記為良;分值在3分及以下,記為差。③并發癥發生率:對兩組術后可能產生的吻合口狹窄、腸梗阻、切口感染等并發癥發生率進行比對分析。
1.4 統計學方法
本研究應用SPSS 22.0統計軟件學軟件,計量資料以()表示,采用t檢驗;計數資料以百分數表示,采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組手術情況比較
兩組的手術時間、術后禁食時間及住院時間經比較,研究組均明顯短于對照組;術中出血量經比較,研究組少于對照組,差異有統計學意義(P<0.05)。見表1。
表1 兩組手術情況比較()

表1 兩組手術情況比較()
組別 n 手術時間(min)術中出血量(mL)術后禁食時間(h)住院時間(d)研究組 30132.01±36.1925.71±5.99 1.52±1.11 11.27±3.51對照組 30154.97±38.2251.69±5.21 4.49±1.31 21.52±4.22 t值 2.389 17.924 9.474 10.228 P值 0.020 0.000 0.000 0.000
2.2 兩組肛門功能比較
術后3 d比較兩組Krickenbeck評分高于術前,且研究組高于對照組,差異有統計學意義(P<0.05);兩組肛管高壓區長度長于術前,且研究組長于對照組,肛門靜息壓高于術前,且研究組高于對照組,但組間比較差異無統計學意義(P>0.05)。見表2。
表2 兩組肛門功能比較()

表2 兩組肛門功能比較()
組別 n Krickenbeck評分(分) 肛管高壓區長度(cm) 肛門靜息壓(mmHg)術前 術后3 d t值 P值 術前 術后3 d t值 P值 術前 術后3 d t值 P值研究組 30 3.21±0.16 6.07±1.09 14.219 0.000 1.79±0.19 2.15±0.21 6.963 0.000 38.49±8.81 52.31±8.21 6.286 0.000對照組 30 3.27±0.18 4.85±1.43 6.004 0.000 1.81±0.17 2.09±0.22 5.516 0.000 40.16±9.41 51.03±8.74 4.636 0.000 t值 1.365 3.716 0.430 1.801 0.710 0.585 P值 0.178 0.000 0.669 0.284 0.481 0.561
2.3 兩組并發癥發生率比較
術后3 d比較,研究組并發癥總發生率為16.67%低于對照組的56.66%,差異有統計學意義(P<0.05)。見表3。
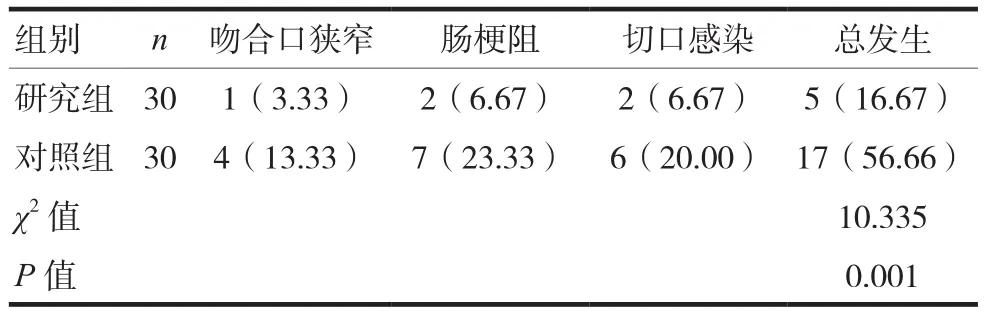
表3 兩組并發癥發生率比較[n(%)]
3 討論
先天性巨結腸癥主要由神經元缺損而引起,其亦屬于一種常見的先天性畸形病癥[5],其病因多為基因遺傳及環境因素共同作用的結果[6]。新生兒無法正常排出胎便、有便秘表現時,應及時就醫,避免耽誤病情[7],如未得到及時有效治療,嚴重影響患兒生長發育[8],因此應及時手術,術后注意飲食及傷口處理[9]。改良Duhamel根治術取得了一定臨床效果,但經腹手術存在創傷大等風險,效果有待提高[10]。
與改良Duhamel根治術比較,改良Soave根治術具有出血量少、恢復快等優勢,手術過程中不僅能夠徹底切除病變腸管及殘余肌鞘,而且能夠擴張直腸內空間,從而促進新的直腸生成,同時改良Soave根治術行“V”形切除,可有效減少術中創傷,加快患兒術后康復[11]。余強[12]研究結果發現,先天性巨結腸癥患兒應用改良Soave根治術未發生明顯的并發癥,臨床治療效果顯著。本研究結果中,研究組手術時間、術后禁食時間及住院時間均短于對照組;手術出血量少于對照組;術后3 d兩組的并發癥總發生率相比研究組明顯低于對照組,提示相比改良Duhamel根治術,改良Soave根治術可顯著降低先天性巨結腸癥患兒的術后并發癥,進而加快其術后康復進程,治療效果更優。多數患兒術后肛門功能受到影響,可能出現腹脹等不良現象[13]。改良Soave根治術無需開腹,患兒腹壁上并沒有術后切口瘢痕,因此肛門功能恢復較快[14]。黃華等[15]研究結果,先天性巨結腸癥患兒應用改良Soave根治術治療后,其可達到顯著的肛門功能恢復遠期效果。本研究結果中,術后3 d研究組Krickenbeck評分高于對照組;研究組肛管高壓區長度長于對照組,肛門靜息壓高于對照組,,提示改良Soave根治術對先天性巨結腸癥患兒肛門功能恢復遠期效果優于改良Duhamel根治術。
綜上,改良Soave根治術與改良Duhamel根治術對先天性巨結腸癥患兒的治療效果相比,改良Soave根治術效果更優,對患兒肛門功能恢復遠期效果顯著,同時可減少患兒術后并發癥的發生,加快其術后康復進程,由于本文研究樣本量較少,故應增加樣本量以及隨訪時間,對患兒肛門功能恢復的影響進行進一步深入研究探討。

