耐碳青霉烯類肺炎克雷伯菌血流感染患者死亡危險因素分析
曹培,楊勇,張志勇
(1.四川大學華西臨床醫學院,成都 610041;2.電子科技大學附屬醫院·四川省人民醫院藥學部,成都 610072;3.四川大學華西醫院藥劑科,成都 610041)
肺炎克雷伯桿菌為革蘭陰性桿菌,是重要的條件致病菌,常導致包括呼吸道感染、泌尿道感染、血流感染等在內各種醫院獲得性感染。碳青霉烯類抗菌藥物是治療產超廣譜β內酰胺酶(ESBLs)或AmpC酶的腸桿菌科細菌引起的嚴重感染的首選藥物,被認為是最后一道防線[1]。但隨著碳青霉烯類藥物的普遍使用,近年來耐碳青霉烯類肺炎克雷伯菌(carbapenem-resistant klebsiella pneumoniae,CRKP)的檢出率快速增高。CRKP定義為只要對任何一種碳青霉烯類抗菌藥物耐藥即為CRKP,即多利培南、美洛培南或亞胺培南最小抑制濃度(minimal Inhibitory concentration,MIC)≥4 μg·mL-1,或厄他培南MIC≥2 μg·mL-1的菌株。2018年CHINET中國細菌耐藥性監測[2]顯示肺炎克雷伯菌對亞胺培南的耐藥率從2005年的3.0%上升到了2018年的25.0%,對美洛培南的耐藥率從2.9%上升到26.3%。美國CDC細菌耐藥威脅報告中將其列為最高級別“緊急威脅”。有研究[3-4]顯示CRKP血流感染患者病死率顯著高于其他部位該菌感染,30 d病死率達40%。CRKP血流感染的定義為血培養CRKP陽性且按照我國 2001年衛生部醫院感染標準診斷為血流感染。本研究回顧性分析四川省內某三甲醫院CRKP血流感染患者的死亡危險因素和不同抗菌治療方案對患者預后的影響,擬為臨床治療提供參考。
1 材料與方法
1.1研究對象 回顧性分析四川省內某三甲醫院2016年1月—2019年12月住院患者的病歷資料,選取血培養CRKP陽性的病例,收集病歷資料。本次研究根據血流感染30 d后預后情況將CRKP血流感染者分為存活組和死亡組,進行死亡危險因素分析,并探討使用不同的抗菌藥物治療方案對患者預后造成的影響。病例納入標準:年齡≥18歲,血培養肺炎克雷伯菌為陽性,同時診斷為血流感染,并以第 1次血培養陽性的數據為準。病例排除標準:年齡<18歲,病歷信息缺失,30 d內出院且預后不詳者。滿足排除標準一項則被排除。血流感染時間定義為最早送檢血樣標本血培養陽性的時間。
1.2收集資料 制定病歷調查表,收集以下內容。①一般資料:患者的年齡,性別,入院時間,出院時間,入住ICU時間段,感染時白蛋白水平,感染后30 d預后情況,分離CRKP時所在病區,細菌耐藥性,合并其他微生物感染情況。②感染前30 d的治療情況:手術史,是否放療與化療,是否血液透析,是否使用免疫抑制劑,抗菌藥物使用情況(包括碳青霉烯類,其他β-內酰胺藥物類,氨基苷類,喹諾酮類,抗真菌類),侵襲性操作(包括氣管插管,深靜脈置管,尿管,胃管,胃腸減壓等)。③感染后30 d的抗菌藥物治療方案:聯合用藥定義為獲得藥敏報告后同時使用了≥2種對肺炎克雷伯菌有活性的抗菌藥物。若無獲得藥敏報告后的治療方案,則將治療方案認定為送檢血樣標本血培養陽性時的治療方案。④合并疾病:糖尿病,腦血管疾病,肺部感染,呼吸衰竭,肝功能不全,腎功能不全,實體惡性腫瘤,惡性血液系統疾病,感染性休克,多器官功能障礙綜合征。所有藥物的使用不少于48 h。
1.3細菌鑒定及藥物敏感試驗 細菌鑒定及藥物敏感試驗采用VITEK2全自動微生物分析系統(法國生物梅里埃公司),藥敏試驗結果以美國臨床與實驗室標準化協會(CLSI)標準判定。
1.4統計學方法 采用SPSS 23.0版軟件進行統計分析,以P<0.05為差異有統計學意義。連續性變量若符合正態分布采用獨立樣本T檢驗,若不符合正態分布采用Mann-WhitneyU檢驗;因樣本量<40,分類變量采用確切概率法。將單因素中P<0.05的因素納入多因素分析中,多因素分析采用二元logistic回歸模型。
2 結果
2.1CRKP血流感染患者的一般資料 四川省內某三甲醫院2016年1月—2019年12月共有48例CRKP血流感染患者,2016年2例,2017年14例,2018年21例,2019年11例。其中3例年齡14~17歲,2例為新生兒,1例病例缺失。男39例(81.2%),女9例(18.8%)。病例來源最多的科室是ICU,有27例(56.3%),其次是血液內科,有10例(20.8%)。48例CRKP藥物敏感性見表1,有個別藥物的藥敏值缺失。
2.2CRKP血流感染患者的死亡危險因素 48例中,有5例18歲以下患者,1例病歷缺失者,6例30 d內出院且預后不詳者。剩余36例納入死亡危險因素分析,根據30 d預后情況分為存活組和死亡組(有1例患者在30 d內出院但血流感染后血培養轉陰且病情穩定被納入存活組,有1例患者在30 d內出院但可能隨時感染致死被納入死亡組)。其中,男性28例(77.8%),女性8例(22.2%),有17例(47.2%)患者合并真菌感染。死亡組有3例患者合并多重耐藥鮑曼不動桿菌感染,1例合并多重耐藥葡萄球菌感染,存活組有2例患者合并多重耐藥鮑曼不動桿菌感染,2例合并多重耐藥葡萄球菌感染。36例中30 d死亡19例(52.8%),從發生血流感染到死亡的平均時間9.2 d,最短生存時間1 d,最長生存時間27 d,中位生存時間9 d。單因素分析顯示存活組和死亡組在住院時長,感染性休克,多器官功能障礙綜合征等方面差異有統計學意義(P<0.05),結果見表2。多因素分析結果提示合并多器官功能障礙綜合征[OR=16.250,95%CI(2.784,94.854),P<0.05]是死亡的獨立危險因素,病死率達86.7%。
2.3抗菌藥物治療方案 36例中,有5例患者在藥敏結果報告前死亡,但進行了含替加環素或美洛培南的經驗性抗菌藥物治療。具體抗菌藥物治療方案及預后情況見表3。表3中的四藥聯合的治療方案是替加環素+美洛培南+阿米卡星+多粘菌素,替加環素+氨曲南+依米替星+多粘菌素,五藥聯合的治療方案是替加環素+美洛培南+磷霉素+多粘菌素+舒巴坦。單藥組和聯合用藥組30 d病死率差異無統計學意義(P=0.219)。聯合用藥組里含有碳青霉烯類的用藥方案病死率最低(36.8%)。本研究中,4例美洛培南MIC≥16 μg·mL-1的患者采用了延長輸注碳青霉烯類的方案抗感染均有效,存活率100%,有2例阿米卡星敏感。其中4號患者腎小球濾過率(eGFR)估算為25.8 mL·min-1,美洛培南給藥方案為1 g,q12 h,輸注時間>2 h。具體信息見表4。
3 討論
單因素分析顯示存活組和死亡組在住院時長,合并感染性休克,多器官功能障礙綜合征等方面差異有統計學意義(P<0.05)。死亡組病情嚴重,進展迅速,且多數患者在院外進行過治療,未計入住院時長,故住院時間較短。多因素分析結果提示合并多器官功能障礙綜合征是死亡的獨立危險因素(P<0.05),病死率達86.7%。在以往一項研究[5]中顯示合并多器官功能障礙綜合征及經驗性用藥耐藥是肺炎克雷伯菌血流感染患者死亡的獨立危險因素。
單藥組比聯合用藥組病死率低,但在30 d病死率上的差異無統計學意義(P=0.219),這與某些研究結果相似[6-7]。目前多數研究顯示聯合用藥相對單藥治療能降低病死率[3,8-10]。在一項囊括了205例 CPKP血流感染患者的回顧性研究中[9],單藥組患者的病死率明顯高于聯合用藥組(44.4%和27.2%,P=0.018),含碳青霉烯類藥物聯合用藥組病死率最低(19.3%),并且當碳青霉烯MIC值≤8 μg·mL-1增加至>8 μg·mL-1時,病死率
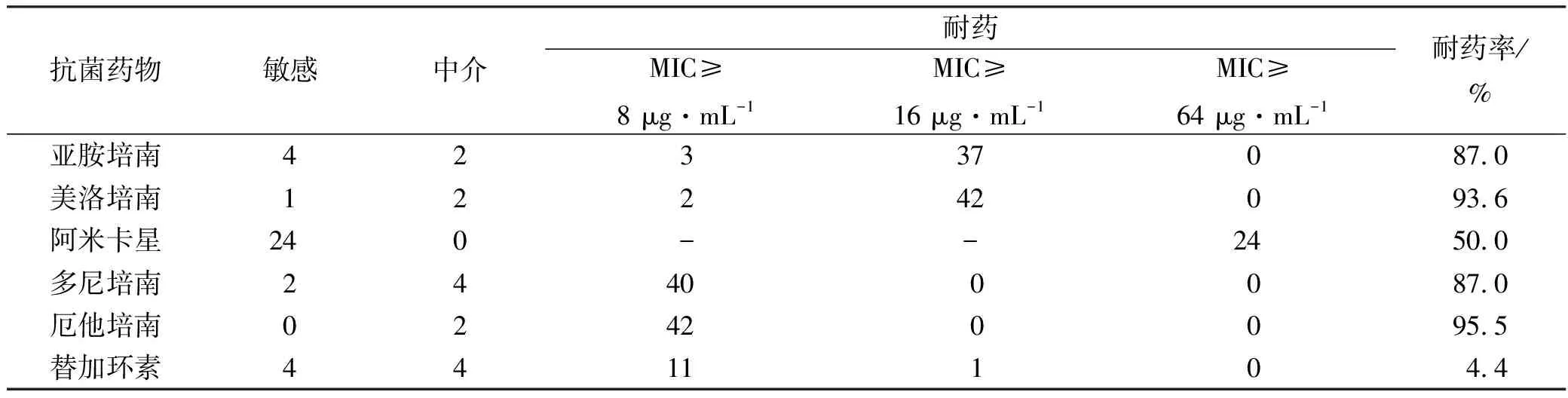
表1 耐碳青霉烯類肺炎克雷伯菌的藥物敏感性
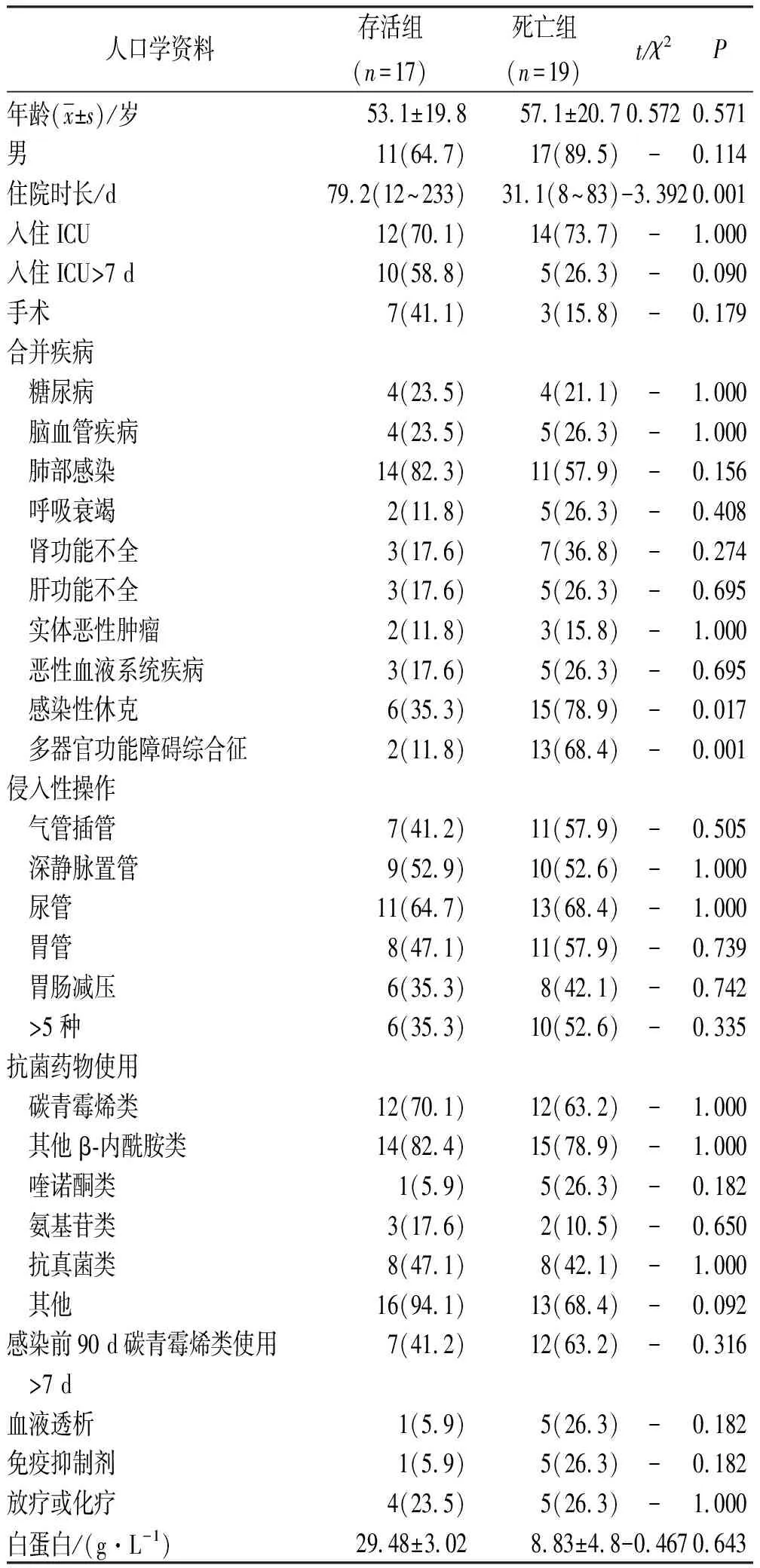
表2 CRKP血流感染患者死亡危險因素(單因素)分析
從19.3%增加到35.5%。本研究36例中有31例的藥敏結果顯示美洛培南的MIC≥16 μg·mL-1,16例死亡,病死率達51.6%。
目前認為當碳青霉烯類MIC相對較低(<4 μg·mL-1)或甚至中度升高(8-16 μg·mL-1)時,大劑量(如美洛培南2 g,q8 h)延長靜脈滴注時間至2~3 h,碳青霉烯類可以有較好的治療效果[11-13]。在本研究中,有4例碳青霉烯類MIC≥16 μg·mL-1的患者采用了延長輸注碳青霉烯類的策略,臨床抗感染仍有效,存活率100%。原因可能在于延長輸注碳青霉烯類,給藥間隔期間游離濃度維持在MIC以上的時間(fT>MIC)延長,而其抗菌活性與fT>MIC有關[14]。fT>MIC達到40%時,碳青霉烯類能達到最佳殺菌活性。在一項研究中[15],當MIC=16 μg·mL-1時,美洛培南按1 g,q8 h,延長輸注給藥(超過4 h),fT>MIC達標率(Probability of Target Attainment,PTA)可大約達到50%。隨腎功能下降,PTA增加,或許這是4號患者臨床抗感染有效的原因之一。若增大劑量為2 g,q8 h,PTA可大約達到65%。1號和2號患者可能還得益于聯用了大劑量的替加環素,標準劑量的替加環素(負荷劑量100 mg,之后50 mg,q12 h)在血清中的濃度不足以有效治療血流感染,而高劑量的替加環素(負荷劑量200 mg,之后100 mg,q12 h)與較低的病死率相關[16]。3號患者阿米卡星的藥敏結果為敏感(MIC≤2 μg·mL-1),該患者先使用了4 d替加環素(100 mg,q12 h)聯合阿米卡星(0.8 g,qd)的治療方案,臨床效果不佳,后換為美洛培南(1 g,q8 h,>3 h)聯合阿米卡星(0.8 g,qd),感染得到控制。以上提示延長輸注碳青霉烯類藥物在MIC≥16 μg·mL-1的CRKP感染中仍具有重要作用。
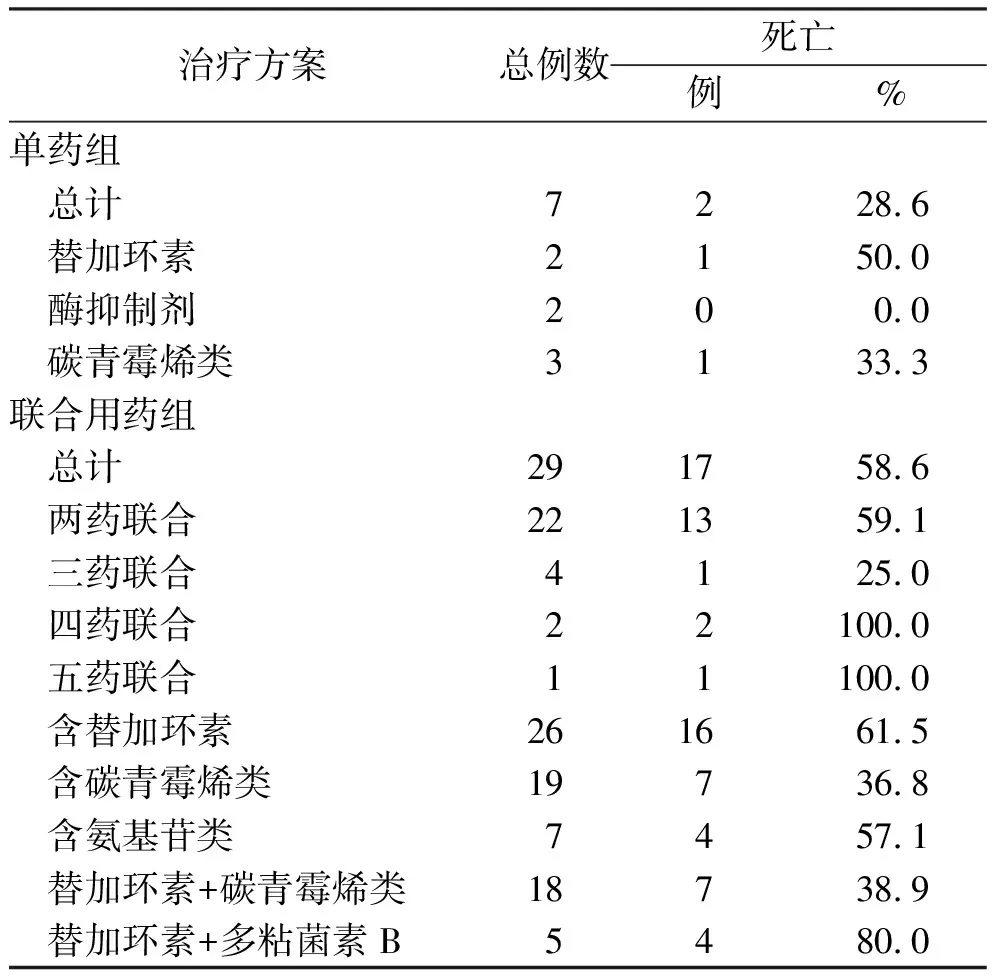
表3 36例CRKP血流感染患者抗菌治療方案和預后情況

表4 4例延長輸注碳青霉烯類患者的具體信息
本研究樣本量較小,且為回顧性研究,容易出現偏倚,另外,病情嚴重程度,不同耐藥機制,合并其他病原體尤其是耐藥菌感染等也會影響預后,研究結果僅供參考。需要更大樣本量的相關研究。
碳青霉烯類藥物在治療產ESBLs和AmpC酶的腸桿菌科細菌感染方面具有非常重要的地位,如果減少碳青霉烯類藥物的使用,減慢碳青霉烯類耐藥性擴散,有可能恢復對碳青霉烯類藥物的活性[17]。頭孢洛扎/他唑巴坦(C/T)是第一種能抑制ESBLs的頭孢菌素類藥物,被美國食品藥品管理局(FDA)和歐洲醫藥管理局(EMA)批準用于治療復雜的腹腔內感染和復雜的尿路感染,包括腎盂腎炎。隨著抗菌藥物的選擇增多,希望為耐藥菌的治療帶來新的曙光。

