麻醉深度對腹腔鏡膽囊切除術術后疼痛的影響
古永強,陳永添
(廣東省梅州市蕉嶺縣人民醫院麻醉科,廣東 梅州 514100)
腹腔鏡膽囊切除術具有手術時間短、安全性高、易于術后恢復等特點,在臨床得到廣泛應用。術后疼痛可引起患者不適感,引發機體應激反應,出現功能失衡,影響術后恢復[1]。術后疼痛對患者術后恢復具有重要意義,緩解疼痛的同時,降低機體應激反應,減少術后并發癥發生率。腦電雙頻指數BIS可用于麻醉深度監測,影響術后疼痛情況[2]。文獻[3]報道,腦電雙頻指數監測可調節手術過程中麻醉深度,降低麻醉藥物用量,促進患者蘇醒。手術過程中BIS水平40~45可降低術后疼痛,減少疼痛藥物額外用量。術中BIS水平30~40可有效降低術后認知功能障礙發生率,但有文獻的報道,BIS水平在40~50不明顯降低術后認知障礙幾率。
1 資料與方法
1.1一般資料:2015年6月~2020年1月我院腹腔鏡膽囊切除術治療52例患者按照數字法分組,L-BIS組26例,男7例,女19例,年齡20~61歲,平均(44.92±6.07)歲,平均身高(165.73±7.02)cm,平均體重(64.35±3.09)kg,平均手術時間(52.59±7.14)min,ASA分級Ⅰ級15例,Ⅱ級11例;H-BIS組26例,男6例,女20例,年齡21~60歲,平均(45.04±6.51)歲,平均身高(166.92±6.79)cm,平均體重(65.03±3.51)kg,平均手術時間(53.86±6.85)min,ASA分級Ⅰ級17例,Ⅱ級9例。兩組患者上述條件均差異無統計學意義(P>0.05),具有可比性。患者自愿參與簽署知情同意書,本次研究經過本院醫學倫理委員會同意。
納入標準:身高155 cm~176 cm,體質量52 kg~76 kg,ASA分級Ⅰ~Ⅱ級,均行腹腔鏡膽囊切除術[4]。排除標準:惡性腫瘤、藥物過敏、認知障礙、精神系統疾病、嚴重內科疾病、肝腎功能不全、血液系統疾病、慢性疼痛、感染性疾病等。
1.2方法:患者術前均禁食、禁水,開放輸液通路,常規進行生命體征監測,麻醉誘導:異丙酚劑量2 mg/kg,咪達唑侖劑量0.05 mg/kg,維庫溴銨,劑量0.15 mg/kg,舒芬太尼劑量0.7 μg/kg,呼氣末二氧化碳分壓35~45 mm Hg(1 mm Hg=0.133 3 kPa)。麻醉維持:異丙酚每小時劑量2~3 mg/kg,舒芬太尼劑量0.7 μg/kg, BIS應用異丙酚、舒芬太尼輸注速度進行調控。收縮壓140 mm Hg以上,靜脈泵注硝酸甘油,心率高于85次/min,靜脈應用艾司洛爾,術后給予鎮痛藥物,芬太尼劑量5 μg/ml,托烷司瓊劑量50 μg/ml,100 ml,輸注速度每小時2 ml,鎖定15 min。
1.3觀察指標:記錄兩組誘導前、插管時、手術開始時、膽囊完全剝離時和手術結束時BIS水平。記錄術后0 h、8 h、16 h、24 h時靜息狀態VAS評分、咳嗽時VAS評分[5]。麻醉藥物用量包括:異丙酚、瑞芬太尼、追加芬太尼。應用術后惡心嘔吐PONV評分評價患者術后惡心嘔吐發生情況,0分為無惡心嘔吐,1分為輕度惡心嘔吐,2分為明顯惡心嘔吐,3分為嚴重惡心嘔吐[6]。
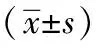
2 結果
2.1BIS水平差異:L-BIS組插管時BIS(38.21±0.95)、手術開始時(38.29±2.03)、膽囊完全剝離時(39.52±2.74)、手術結束時(39.34±1.96),較H-BIS組均顯著降低,差異有統計學意義(P<0.05)。見表1。
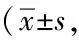
表1 兩組不同時間點BIS水平對比分)
2.2兩組不同時間點靜息和咳嗽狀態VAS評分比較:L-BIS組靜息狀態0 h、8 h、16 h、24 h的VAS評分分別為(4.02±0.51)分、(2.51±0.62)分、(1.45±0.51)分、(1.11±0.24)分,均明顯低于H-BIS組(P<0.05)。L-BIS組0 h、8 h、16 h和24 h咳嗽時VAS評分分別(5.51±0.86)分、(3.67±0.61)分、(2.21±0.35)分、(1.69±0.29)分,同H-BIS組顯著降低,差異有統計學意義(P<0.05)。見表2。

表2 兩組靜息、咳嗽狀態VAS評分對比
2.3兩組不同時間點麻醉藥物用量比較:L-BIS組追加芬太尼(26.98±3.27)mg較H-BIS組顯著降低,差異有統計學意義(P<0.05)。見表3。

表3 兩組麻醉藥物用量對比
2.4兩組不同時間點PONV評分比較:L-BIS組0 h、8 h、16 h和24 h的PONV(0.27±0.11)分、(0.20±0.06)分、(0.21±0.11)分、(0.24±0.09)分,顯著低于H-BIS組,差異有統計學意義(P<0.05)。見表4。
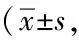
表4 兩組PONV評分對比歲)
3 討論
腹腔鏡膽囊切除術術后疼痛主要發生在右肩部、腹壁切口和內臟,術后發生同腹氣建立、腹壁切口損傷等相關,術后疼痛不僅影響患者生理、心理功能,增加并發癥發生率,影響術后恢復,文獻報道,術后適當麻醉深度可緩解術后疼痛[7]。
BIS是麻醉藥物對腦作用監測儀,可評價意識狀態的客觀指標。BIS可評價全麻鎮靜程度,應用BIS指導麻醉用藥,給予個性化用藥方案,避免盲目用藥[8]。增加麻醉深度緩解術后疼痛機制尚未完全明確,可能較深麻醉可中止有害刺激相關[9]。本研究顯示,L-BIS組可控制術后疼痛,在靜息、咳嗽時鎮痛效果顯著,降低惡心嘔吐發生率。控制麻醉深度同手術過程中藥物種類、劑量相關,異丙酚同異氟醚對比,降低術后疼痛,產生鎮痛作用,同時異丙酚為亞催眠劑可緩解術后疼痛[10]。
綜上所述,腹腔鏡膽囊切除術全身麻醉維持麻醉深度,降低額外鎮痛需求,降低惡心嘔吐發生率,促進患者術后恢復,值得推廣應用。

