基于CT血管造影和血管三維重建技術的腸系膜下動脈及分支臨床解剖學研究
沈海玉 劉正 梅世文 陳佳楠 李娟 王治杰 趙富強 肖體先 劉騫 王錫山
結直腸癌是全世界最常見的惡性胃腸道腫瘤之一,在惡性腫瘤發病率中位列第三位[1]。結直腸癌手術包括腫瘤切除、供應血管根部結扎和淋巴結廓清等主要步驟[2]。腹腔鏡結直腸手術目前已被大部分臨床醫師接受并在臨床廣泛應用。腹腔鏡結直腸手術具有切口小、放大手術視野、術后恢復相對較快等諸多優勢。但是,由于結直腸血管分型及變異較多、血管走行多樣等,同時合理的保留功能血管也是外科醫師手術操作的重要選擇之一[3-7],加之腹腔鏡手術觸覺反饋相對于人手較弱,以及大部分腹腔鏡為2D圖像顯示,腹腔鏡結直腸手術仍然具有一定挑戰和難度,因此術前評估血管情況及術中精細解剖顯得尤為重要。
目前CT血管造影(computed tomography angiography,CTA)和血管三維重建技術也逐步應用于結直腸系膜血管的研究和術前評估,以期為腹腔鏡結直腸手術提供術前指導。但現有的結直腸系膜血管的CTA和血管三維重建圖像仍具有一定的局限性,重建圖像往往只能單獨顯示動脈,而且多只能顯示血管主干和主要分支,對于靜脈、細小分支、終末支和邊緣弓動脈往往不能顯示或者顯示欠佳。在目前技術基礎上,我們優化了CTA和血管成像的技術和成像質量,對腸系膜下動脈(inferior mesenteric artery,IMA)主要屬支的類型、變異情況、走行毗鄰關系進一步系統觀察,以期為結直腸手術方案的設計、手術操作的實施及術中情況的應對提供更多理論基礎和技術支持。
資料與方法
一、研究對象
采用回顧性研究方法,收集2019年1月~2020年6月于中國醫學科學院腫瘤醫院結直腸外科就診,具有完整影像資料和病歷資料的結直腸癌患者共177例。其中,男性125例(70.6%),女性52例(29.4%)。平均年齡(61.47±10.57)歲,平均身高(169.46±7.09)cm,平均體重(70.98±11.38)kg,平均BMI為(24.63±3.13)kg/m2。病例納入標準:(1)診斷:經腸鏡或影像學證實為結直腸癌;(2)年齡>18周歲;(3)影像數據:具有薄層強化CT數據,可以進行血管三維重建;(4)手術方式:腹腔鏡結直腸癌手術;(5)相關病例資料及數據完整。排除標準:(1)無薄層強化CT數據,不能進行血管三維重建;(2)既往有腹部手術史;(3)合并腸梗阻、出血、穿孔等或需急診手術者;(4)相關病例資料及數據不完整。
二、CTA及血管三維重建
增強CT檢查使用Philips或者GE64層CT。掃描參數:管電壓120 KV,管電流自動毫安,層厚1.25 mm,間隔0.8 mm,探測器準直為320 mm×0.5 mm。檢查前禁食4~6 h。患者仰臥位,掃描范圍自膈頂至坐骨結節水平。平掃后,將增強劑(碘海醇、碘普羅胺等,濃度350~370 mg/mL)85 mL,經靜脈以2~5 mL/s注射。動脈期掃描延遲時間為30 s,應用Philips或者GE工作站行血管三維重建。在傳統重建技術上,我們利用血管追蹤技術和人工減影技術,進一步優化了重建技術和圖像,以獲得更好的分支血管和邊緣弓的顯示。
三、觀察及測量指標
1.觀察并統計IMA的分支左結腸動脈(left colic artery,LCA)、乙狀結腸動脈(sigmoid artery,SA)和直腸上動脈(superior mesenteric artery,SRA)出現概率。
2.觀察IMA分型、LCA分型和LCA與腸系膜下靜脈(inferior mesenteric vein,IMV)走行關系。
3.測量IMA根部發出點至腹主動脈分叉距離(D1)和LCA到IMA根部發出點水平距離(D2)(圖1)。
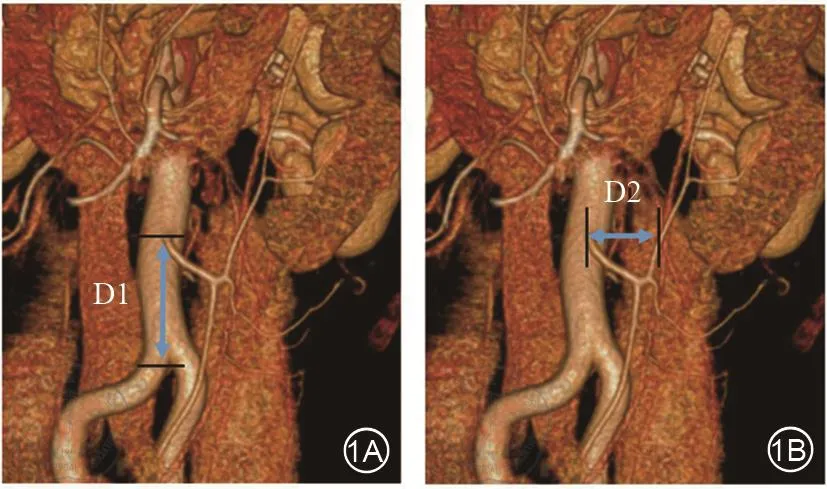
圖1 三維重建腸系膜下動脈相關距離測量。1A:IMA根部發出點至腹主動脈分叉距離(D1);1B:LCA到IMA根部發出點水平距離(D2)
四、統計學方法
采用SPSS軟件包25.0進行統計分析。臨床和病理數據為計量資料的,以平均值±標準差(±s)來表示,計數資料以數量和百分比的形式呈現。計量資料采用t檢驗,計數資料采用卡方檢驗或Fisher精確檢驗。單因素和多因素分析采用Logistic回歸分析。P值(雙側)<0.05被認為差異具有統計學意義。
結 果
一、患者基本信息和一般資料
在2019年1月至2020年6月之間,根據納入標準,我們收集了177例結直腸癌患者的強化CTA數據及臨床資料。表1總結了病例的基本信息和臨床特征。腫瘤位置位于盲升結腸18例(10.17%),位于橫結腸3例(1.69%),位于降結腸7例(3.96%),位于乙狀結腸46例(25.99%),位于直腸103例(58.19%)。(表1)。

表1 患者基本資料[例(%)]
二、IMA分型
通過術前CTA和血管三維重建對IMA及其分支進行觀察,我們在研究中確認了四種IMA血管類型。四種血管類型如下:Ⅰ型(圖2A,3A,4A),LCA單獨發自IMA,SA和SRA共干;Ⅱ型(圖2B,3B,4B),LCA和SA共同發出于一個主干,SRA獨立發自IMA;Ⅲ型(圖2C,3C,4C),IMA的三個分支都共同發出于同一水平;Ⅳ型(圖2D,3D,4D),沒有LCA,只有LCA和SA從IMA分支出來。
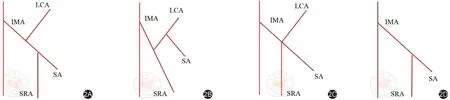
圖2 腸系膜下動脈分型模式圖。2A:Ⅰ型;2B:Ⅱ型;2C:Ⅲ型;2D:Ⅳ型(IMA:腸系膜下動脈;LCA:左結腸動脈;SA:乙狀結腸動脈;SRA:直腸上動脈)
在177例患者中,IMA分型Ⅰ型103例(58.19%),Ⅱ型 41例(23.16%),Ⅲ型 24例(13.56%),Ⅳ型9例(5.08%);Ⅰ型和Ⅱ型常見,Ⅲ型次之,Ⅳ型最少。在分支類型中,以Ⅰ型(58.19%)和Ⅱ型(23.16%)常見,Ⅲ型(13.56%)次之,Ⅳ型(5.08%)最少。
三、IMA發出點至主動脈分叉的距離
直腸癌手術中尋找并根部切斷IMA是主要手術步驟之一,為此我們測量了三維重建后IMA起始點至主動脈分叉的距離,177例患者平均距離為(4.48±0.87)cm。按距離(D1)的中位數分成兩組,進行比較,單因素分析顯示性別、身高、體重、BMI在兩組之間差異具有統計學意義,男性、身高、體重、BMI與更長IMA根部距主動脈分叉的距離相關。進一步多因素分析顯示性別、身高、體重、BMI不是D1的獨立危險因素(表2)。
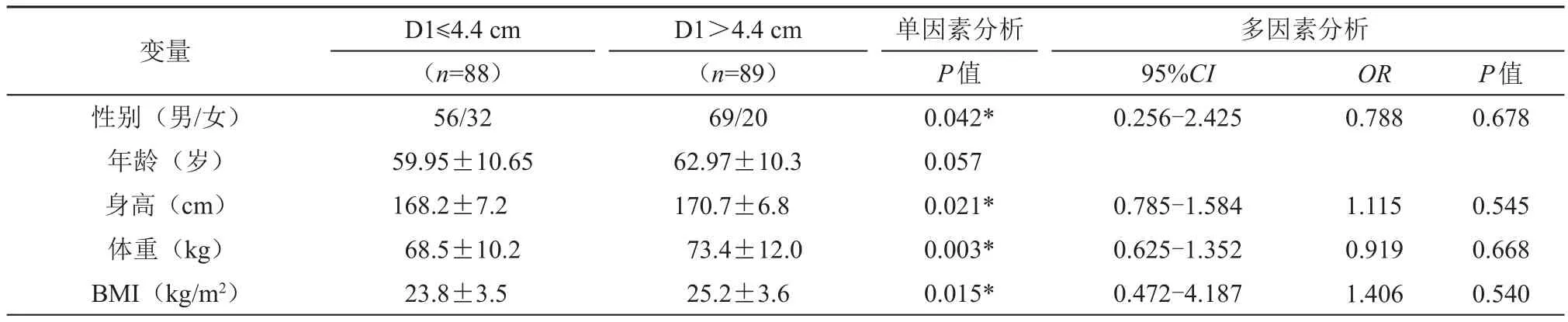
表2 腸系膜下動脈根部距主動脈分叉的距離(D1)和臨床資料的單因素和多因素分析
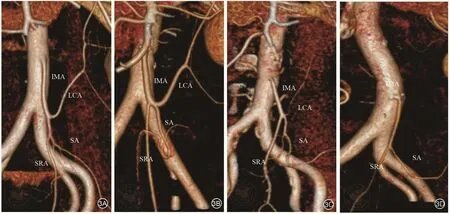
圖3 三維重建腸系膜下動脈分型。3A:Ⅰ型;3B:Ⅱ型;3C:Ⅲ型;3D:Ⅳ型(IMA:腸系膜下動脈;LCA:左結腸動脈;SA:乙狀結腸動脈;SRA:直腸上動脈)

圖4 腸系膜下動脈分型術中解剖圖。4A:Ⅰ型;4B:Ⅱ型;4C:Ⅲ型;4D:Ⅳ型(IMA:腸系膜下動脈;LCA:左結腸動脈;SA:乙狀結腸動脈;SRA:直腸上動脈)
四、LCA距離IMA發出點的水平距離
在腹腔鏡結直腸癌手術中,解剖IMA根部后,通常在IMA發出點水平繼續向左分離LCA和IMV。基于此原因,在IMA根部水平位置,我們測量了LCA與IMA發出點的水平距離,其平均距離為(3.22±1.64)cm。
五、LCA的分型
根據LCA分布范圍不同,將LCA歸納為四個類型:Ⅰ型(高位型):LCA供應橫結腸遠端、脾曲和降結腸,共129例(129/177,72.9%)(圖5A、6A);Ⅱ型(中位型),LCA供應降結腸中上部,共33例(33/177,18.6%)(圖5B、6B);Ⅲ型(低位型)LCA供應降結腸下部,共6例(6/177,3.4%)(圖5C、6C)。Ⅳ型(無左型),無LCA出現,9例(9/177,5.08%)(圖5D、6D)。

圖5 三維重建左結腸動脈分型。5A:Ⅰ型;5B:Ⅱ型;5C:Ⅲ型;5D:Ⅳ型(LCA:左結腸動脈;MCA:中結腸動脈;AMCA:副中結腸動脈)
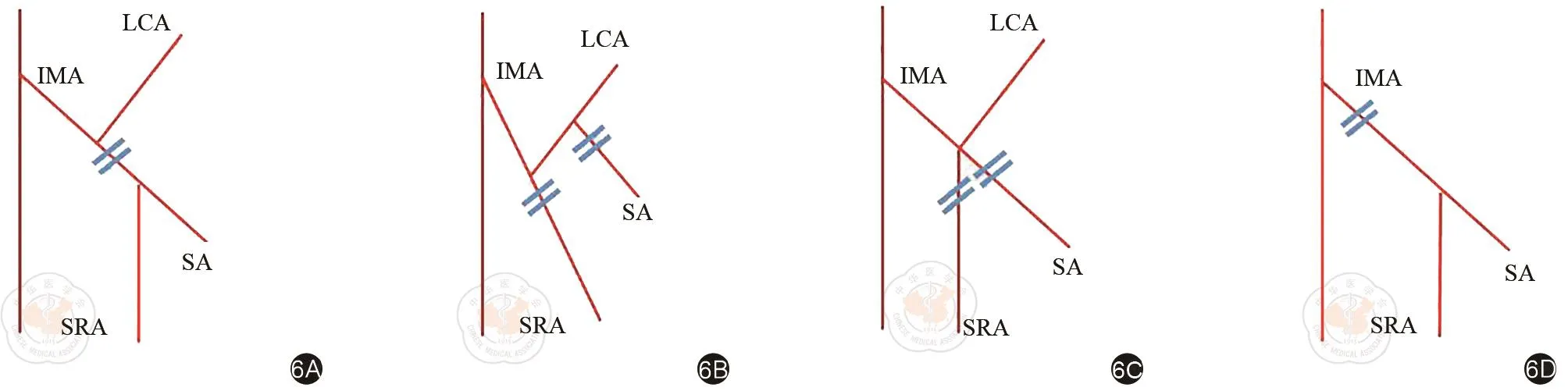
圖6 直腸手術保左不同結扎位置。6A:I型;6B:II型;6C:III型;6D:Ⅳ型(IMA:腸系膜下動脈;LCA:左結腸動脈;SA:乙狀結腸動脈;SRA:直腸上動脈)
六、LCA和IMV位置關系
根據在IMA根部水平位置,LCA與IMV的走行關系分為三個類型:Ⅰ型(內側型):LCA走行于IMV內側,共71例(71/168,42.3%)(圖7A);Ⅱ型(外側型),LCA走行于IMV外側,并與之相鄰伴行向外上方向,共76例(76/168,45.2%)(圖7B);Ⅲ型(遠側型),LCA遠離IMV外側走行,共21例(40/177,12.5%)(圖7C)。無左型共9例,不納入統計范圍。

圖7 三維重建左結腸動脈與腸系膜下靜脈走行關系。7A:Ⅰ型;7B:Ⅱ型;7C:Ⅲ型(LCA:左結腸動脈;IMV:腸系膜下靜脈)
討 論
結直腸癌是國際上第三大最常見的癌癥[1],腹腔鏡結直腸手術已被全世界廣泛接受。腹腔鏡結直腸手術具有切口小、放大手術視野、解剖精細、對臟器干擾少、術后恢復相對較快等諸多優勢。但是,由于結直腸血管分型及變異較多、血管走行多樣等,加之腹腔鏡手術觸覺反饋相對于人手較弱,對感知血管帶來一定難度,以及大部分腹腔鏡為2D圖像顯示,腹腔鏡結直腸手術仍然具有一定挑戰和難度,因此術前評估血管情況及術中精細解剖脈絡化血管顯得尤為重要。我們的研究顯示,CTA和三維重建技術可以準確地評估IMA及其分支的解剖結構、變異及走行等情況,建議術前行血管三維重建,為腹腔鏡結直腸手術提供術前參考和術中指導。
在IMA分型方面,Ⅰ型(LCA單獨發出,SA和SRA共干)最為常見,出現概率為58.19%,其次為Ⅱ型(23.16%)和Ⅲ型(13.56%),最少為Ⅳ型(5.08%)。這與諸多學者對IMA的分型研究結果基本一致[8-10],說明CTA和血管三維重建技術對結直腸血管評估和識別的準確性,可以較好地為術者提供術前參考。術前預判IMA的分型,在保留LCA的直腸癌低位前切除術中具有重要意義。在直腸癌外科手術中,保留LCA的低位前切除術是直腸癌的一種可供選擇的手術方式。它的優點包括為吻合提供良好的血液供應,并為自主神經提供更好的保護,特別是對于高齡、合并糖尿病、高血壓、廣泛動脈疾病的患者[3]。盡管關于保留LCA仍存在爭議和爭論,但許多外科醫師選擇進行該手術,在徹底廓清區域淋巴結的同時,解剖并保留LCA。術前預知IMA分型,可以根據不同分型,提前設計血管的結扎方式和位置(圖7),有利于術中尋找、判定和精準保留LCA,結扎切斷SA和SRA。特別是在無左型的患者中,可以提前預知LCA缺如,盡量避免花費較多手術時間去裸化IMA主干尋找并不存在的LCA。
在LCA方面,我們的研究顯示LCA出現的概率為94.9%(168/177),只有9例患者LCA缺如。Jia等[8]報道在188例患者中LCA出現概率為95.2%,這與我們研究結果基本一致。我們基于重建圖像質量的改進,可以觀察到血管的末梢分支,進一步觀察了LCA的分布范圍。根據LCA的分布范圍,將LCA分為了四個類型:Ⅰ型(高位型)、Ⅱ型(中位型)、Ⅲ型(低位型)和Ⅳ型(無左型)。其中,Ⅰ型最為常見,Ⅱ型次之,Ⅲ型和Ⅳ型均少見。在Ⅰ型患者中,LCA的血液供應范圍包括橫結腸遠端、結腸脾曲和降結腸,因此保留LCA可以使這部分結腸具有較充足的血供,而不保留LCA的手術可能使部分腸管術后血供變弱。進一步探究直腸癌保左與不保左的術后血流通路的不同和脾曲的血液供應,也是我們繼續研究的方向,以期為大家關注的是否保左問題進一步提供參考。
在IMA根部水平位置,我們還研究了LCA與IMV的走行關系,分為三個類型:Ⅰ型(內側型)、Ⅱ型(外側型)和Ⅲ型(遠側型)。其中,Ⅱ型(外側型)最常見,其次為Ⅰ型(內側型),最少為Ⅲ型(遠側型)。因為LCA與IMV的復雜走行關系,在術中處理IMV時會有諸多挑戰。在傳統根部結扎切斷IMA根部后,往往繼續向外側分離,將面對LCA與IMV。Ⅰ型(內側型)和Ⅱ型(外側型)是相對不容易處理的類型,兩者緊密伴行,在處理IMV時出血往往是結直腸癌術中出血的常見原因之一。我們還測量了LCA距離IMA發出點的水平距離(D2),其平均值為(3.22±1.64)cm。術前通過三維重建獲知LCA與IMV的走行關系和LCA到IMA根部的水平距離,可能為手術帶來事半功倍的效果,也是減少出血可能的途徑之一。
術前CTA和血管三維重建可為外科醫生在手術前提供動脈分型和變異的基本情況,這對安全有效地進行結直腸癌手術有較大幫助和重要的參考意義。與數字減影血管造影[11](DSA)相比,CTA及血管三維重建具有一定優勢。首先,CTA及血管三維重建是非侵入性無創性檢查,相對DSA無創性和安全性更佳[12]。其次,CTA及血管三維重建是三維立體圖像,可以更好呈現血管以及腫瘤的毗鄰的三維立體關系,進一步更好的指導手術[13-14];第三,血管三維重建技術是可以對IMA系統進行快速重建,可以以更快的速度完成檢查,同時相對于DSA費用也更低。
我們的研究同時也具有一定的局限性。首先,該研究是回顧性研究,前瞻性研究可能會提供更高級別的證據,進一步提高結果的可信度。其次,該研究是單中心研究,納入的病例數有限,多中心、大樣本的研究是我們下一步的目標,以期更準確的評估IMA的相關解剖,減少偏倚。
總之,我們的研究表明,CTA和血管三維重建技術可以準確的評估IMA及其分支的解剖結構、變異及走行等情況,建議術前行血管三維重建,為腹腔鏡結直腸手術提供術前參考和術中指導。

