快速康復外科在腹腔鏡再次膽道探查術中的應用價值*
張 濤,鄭明友,黃書明,樊大明,李劍波,商陽陽,譚明達,陳圣開
(中國科學院大學重慶醫院肝膽胰外科,重慶 401121)
腹腔鏡下手術逐步取代傳統開腹術成為治療膽結石的標準方法[1-2]。膽道手術后的結石復發已成為膽道外科醫生無法避免的常見問題[3-4]。傳統的外科觀念認為,腹腔鏡是再次膽道探查術的禁忌[5]。但隨著技術的日益成熟及器械的完善,為腹腔鏡再次膽道探查術治療膽總管結石提供了必要條件[6-7]。2001年WILMORE等[8]首先提出快速康復外科(fast track surgery,FTS),微創的治療、最佳的圍術期疼痛管理、術后早期的飲食恢復及下床活動等是其核心理念[9]。近年來的研究表明,FTS在腹腔鏡膽道探查中的應用是安全且有效的[10-11],但尚無在腹腔鏡再次膽道探查術中應用的研究報道。本研究將FTS理念應用于腹腔鏡再次膽道探查術中,取得了滿意的療效,現報道如下。
1 資料與方法
1.1 一般資料
選取2017-2019年在本科就診的有膽道手術史的膽總管結石患者52例為研究對象,分為FTS組28例、對照組24例。納入標準[12]:(1)曾因膽結石行膽囊切除或膽總管探查術;(2)腹部彩超、CT或MRCP確診為肝外膽管合并或不合并肝內膽管(1、2級膽管)復發或殘余結石;(3)肝內外膽管無狹窄、畸形及惡變,膽總管內徑大于或等于6 mm。排除標準:(1)重癥膽管炎需急診手術;(2)預計腹腔鏡膽道探查術無法取盡結石,或合并復雜肝內膽管結石需行肝葉切除;(3)合并嚴重心、肺、腎疾病及精神障礙;(4)伴有肢體活動障礙、無法經口進食等,無法實施FTS方案。本研究經醫院倫理委員會批準,患者簽署知情同意書。兩組患者一般資料比較差異無統計學意義(P>0.05),見表1。

表1 兩組患者一般資料比較
1.2 方法
1.2.1術前方案
對照組:術前禁食12 h,禁飲6 h,常規留置胃管、尿管。FTS組:術前禁食6 h,禁飲2 h,術前2 h口服10%葡萄糖500 mL(糖尿病患者口服木糖醇500 mL),不做腸道準備,不常規留置胃管、尿管,或視術中情況安置,麻醉清醒后即拔除。
1.2.2術中方案
對照組:全身麻醉以阿曲庫銨0.7 mg·kg-1·h-1、丙泊酚2~4 mg·kg-1·h-1泵入,2%~3%肺泡氣最低有效濃度(MAC)異氟醚吸入,間斷加入舒芬太尼0.1 μg/kg,術中調整室溫為25 ℃,常規放置腹腔引流管,術后3~5 d拔除。FTS組:連續硬膜外麻醉+全身麻醉(短效麻醉藥),麻醉維持以阿曲庫銨0.5 mg·kg-1·h-1泵入,1.0%~1.5% MAC異氟醚吸入,每60~80分鐘追加0.75%羅哌卡因3~5 mL,根據血壓、心率情況加舒芬太尼,術中調整室溫為25 ℃,靜脈輸液加溫,腹腔沖洗液加溫至40 ℃,使用加溫毯,將患者體溫控制在37 ℃左右,視術中情況選擇性放置腹腔引流管。
1.2.3術后方案
對照組:鎮痛藥物在術后疼痛無法忍受時給予,肛門排氣后恢復進食水,患者自愿活動或術后2~3 d被動活動,采用傳統方法夾閉T管(術后10~14 d),開始進食前后夾閉,逐漸白天夾閉至全天夾閉。FTS組:持續硬膜外鎮痛至術后48 h,口服非甾體類鎮痛藥物,術后6 h恢復飲水,24 h內恢復飲食,手術當天床上活動,術后第1天下床活動,在術中證實膽總管下段通暢的前提下,術后第1天抬高T管20~30 cm,術后第3天試行間斷夾閉T管,患者無不適則第7天完全夾閉T管。
1.2.4觀察指標
記錄兩組患者術后下床時間、排氣排便時間、恢復進食時間、住院時間及費用,對比血清前清蛋白(PA)、體重下降情況等營養指標,觀察術后并發癥發生情況和鎮痛效果。
1.3 統計學處理
2 結 果
2.1 兩組術后恢復指標比較
兩組患者均治愈出院。與對照組比較,FTS組術后排便時間、下床時間、排氣時間、進食時間明顯提前,住院時間明顯縮短,住院費用大幅降低,差異均有統計學意義(P<0.05),見表2。
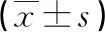
表2 兩組患者術后恢復指標比較
2.2 兩組手術前后營養指標比較
兩組術前、術后第3天PA水平無明顯差異(P>0.05)。FTS組術后第5天體重下降較對照組小(P<0.05),見表3。
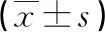
表3 兩組患者手術前后營養狀況比較
2.3 兩組并發癥發生情況比較
FTS組并發癥發生率低于對照組,其中肺部及尿路感染的發生率比較差異有統計學意義(P<0.05);膽漏、切口感染、腹腔感染、心腦血管并發癥發生率比較,差異無統計學意義(P>0.05),見表4。

表4 兩組患者并發癥發生情況比較
2.4 兩組鎮痛效果比較
兩組患者鎮痛效果比較差異有統計學意義(P<0.05),FTS組患者惡心、嘔吐的發生率明顯低于對照組(P<0.05),見表5。

表5 兩組患者鎮痛效果比較[n(%)]
3 討 論
快速康復理論在腹腔鏡膽道探查術中的成功運用是一項系統工程[13-14],需要多學科的良好溝通、合作,綜合應用多種模式的干預措施。復發性膽管結石治療方式的選擇是肝膽外科的難題[15]。以往觀點認為內鏡下逆行胰膽管造影+乳頭括約肌切開術是治療復發性膽管結石的首選方案[16],但可能引起出血、胰腺炎、十二指腸穿孔、膽管炎等并發癥[17]。更重要的是ERCP對Oddi括約肌完整性的破壞,容易引發功能性失調及其他遠期并發癥[18]。隨著對Oddi括約肌的重視及腔鏡外科的發展,有學者開始采用腹腔鏡進行再次膽道探查治療復發性膽總管結石,其不損傷Oddi括約肌、創傷小[19],取得了較好的療效[20]。本研究結果顯示,在FTS處理方案指導下行腹腔鏡再次探查術治療膽總管結石,手術安全性較高,患者康復較快,可降低并發癥發生率,縮短住院時間,減少住院費用。結合臨床實踐,筆者有以下體會和經驗。
3.1 術前宣教與準備
復發性膽管結石患者術前常伴有焦慮情緒,術前向患者宣講FTS的措施及意義,告知采用微創治療方式,可消除患者的焦慮并取得配合。FTS實施中縮短術前禁食時間,術前2 h口服葡萄糖水500 mL,使患者免受饑餓打擊,減少術后應激反應,減少術后胰島素抵抗的發生[21]。不常規放置胃管,不進行機械性腸道準備,以及早期恢復飲食,均可有效減少患者不適及引起的應激反應。本研究中FTS組患者術后PA水平高于對照組,體重下降程度小于對照組,說明FTS組患者營養狀況較好。
3.2 麻醉方式與術中處理
FTS組術中采用全身麻醉聯合連續硬膜外麻醉,術后采用持續硬膜外鎮痛及口服非甾體類鎮痛藥物模式。良好的麻醉方式和優化的術后鎮痛模式,為患者早期下床活動提供保障,對術后快速康復起到積極的作用。另外,術中液體和體溫的控制也是FTS實施的關鍵步驟。快速康復主張限制性補液,應根據患者的具體情況進行分析。如果患者的體溫在手術結束后降低1~3 ℃,復溫過程中產生應激反應可損傷凝血機制及白細胞功能,增加術中出血量和心血管負擔,進而延緩術后恢復[22]。本研究中所有患者均有手術史,手術時間較初次手術患者長,筆者更重視維持循環穩定,確保麻醉止痛效果。
3.3 手術方式
腹腔鏡再次膽道探查術的技術難點是建立氣腹及分離腹腔粘連時避免各種副損傷的發生[23]。分離粘連時需仔細、耐心逐步進行。注意尋找膽囊管殘端、鈦夾、T管瘺管等標志物能找到膽總管,用細針穿刺抽出膽汁可證實。顯露膽總管是腹腔鏡膽道探查手術是否可行的關鍵因素[24]。此后與腹腔鏡膽道探查常規處理方式相同,術中通過電子膽道鏡、術中造影等證實無殘余結石、十二指腸乳頭收縮功能良好者,可行膽總管一期縫合不留置T管。根據術中情況按需放置腹腔引流管,術后24 h后見引流液為非膽汁性液后即可拔除,可以降低感染的風險,也能方便患者早期下床活動。
3.4 飲食及活動管理
傳統觀念認為肛門排氣標志著腹部手術后胃腸功能恢復,此為飲食恢復的標志。現代觀念認為患者在術后早期就可進水及流質飲食,并不會增加患者腹脹、惡心及嘔吐等風險。FTS鼓勵患者術后早期活動,因為術后長時間臥床可使患者肌肉萎縮,影響肺功能,易誘發靜脈血栓及其他并發癥。因此建議患者手術當天進行床上活動,術后第1天下床進行適當活動。而連續硬膜外阻滯對疼痛的緩解,以及引流管、鼻胃管、尿管的停用或早期拔除亦為術后的早期活動創造了有利條件。
綜上所述,FTS聯合腹腔鏡再次膽道探查術治療膽總管結石患者,能促進機體功能恢復,縮短住院時間,降低住院費用。

