格列本脲聯合二甲雙胍治療妊娠期糖尿病的效果與安全性
盧秀娟
曹縣縣立醫院婦產科,山東菏澤 274400
作為一種常見的婦產科疾病,妊娠期糖尿病具有很大的危害性,孕婦在懷孕過程中血液中異常升高的葡萄糖會隨著胎盤不斷地進入到胎兒身體當中,引起巨大兒,極大地增加了孕婦分娩的難度[1]。此外,妊娠期糖尿病患者的血糖水平若是沒有得到有效的控制,還會導致新生兒糖尿病,在嚴重的情況下還會導致流產或者死胎。現階段,臨床上在治療妊娠期糖尿病時具有很多方法,如果患者通過飲食治療等無法有效地控制血糖,則只能通過藥物控制的方式治療[2]。妊娠期糖尿病藥物治療的一種常用方法就是胰島素治療,不過很多研究顯示[3-4],妊娠期糖尿病患者長期應用胰島素治療,很容易引起低血糖等各種并發癥,其自身的胰島素抵抗也會越來越強,因此其總體效果方面欠佳。作為一種常用的降糖藥物,格列本脲可以對患者的胰島β細胞產生刺激作用,然后作用在其肝臟當中,對肝糖原分解進行抑制,進一步地降低肝臟中的葡萄糖生成和輸出量,在治療妊娠期糖尿病時有著很好的效果。對此,該文選擇該院2018年3月—2020年6月收治的126例相關病例,分析并研究了妊娠期糖尿病患者在治療過程中采用格列本脲聯合二甲雙胍的效果。現報道如下。
1 資料與方法
1.1 一般資料
選擇該院接收的妊娠期糖尿病患者126例納入研究,通過隨機分組的方式予以處理,分為甲組和乙組,每組63例。甲組35例初產婦,28例經產婦;年齡23~39歲,平均(29.2±5.6)歲;孕周22~35周,平均(28.1±3.9)周。乙組36例初產婦,27例經產婦;年齡22~38歲,平均(29.0±5.5)歲;孕周23~35周,平均(28.3±3.8)周。兩組基本資料差異無統計學意義(P>0.05),具有可比性。
納入標準:①符合妊娠期糖尿病的診斷標準;②在妊娠期間沒有進行其他降糖治療;③了解和同意該次研究的全部內容,在知情同意書中簽字;④得到了倫理部門的嚴格審批。排除標準:①合并認知障礙、意識障礙和溝通障礙;②合并嚴重臟器功能不全;③合并嚴重心腦血管疾病;④合并惡性腫瘤;⑤臨床資料不完整。
1.2 方法
甲組接受常規胰島素皮下注射治療,在每天早餐前和晚餐前30 min采用諾和靈30R(國藥準字J20050012;規格:3mL∶300 U),注射初始劑量為0.2 U/kg,其中早餐注射劑量占總量的2/3,晚餐注射劑量占總量的1/3[5-6]。
乙組在此基礎上接受接受二甲雙胍(國藥準字H20023370;規格:0.5 g)聯合格列本脲(國藥準字H14021190;規格:2.5 mg)治療,二甲雙胍的服用方式為口服,服用劑量為0.5 g/次,服用2次/d,格列本脲的服用方式為口服,服用劑量為2.5 mg/次,服用3次/d。
1.3 觀察指標
在治療前后,比較兩組的空腹血糖水平、餐后2 h血糖水平。
在治療前后,比較兩組的胰島素功能,包括胰島β細胞功能指數(HOMA-β)、胰島素抵抗指數(HOMAIR)等。
比較兩組的妊娠結局,主要包括巨大兒、高膽紅素血癥、低血糖癥、羊水過多。
比較兩組的不良反應,主要包括發熱、頭痛和失眠。
1.4 統計方法
采用SPSS 21.0統計學軟件予以數據處理,計量資料用(±s)表示,組間差異比較采用t檢驗;計數資料以頻數和百分比(%)表示,組間差異比較采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 血糖水平
治療前,兩組的空腹血糖水平、餐后2 h血糖水平比較差異無統計學意義(P>0.05),治療后,乙組的空腹血糖水平、餐后2 h血糖水平與甲組比較明顯更低,差異有統計學意義(P<0.05)。見表1。
表1 兩組患者血糖水平比較[(±s),mmol/L]
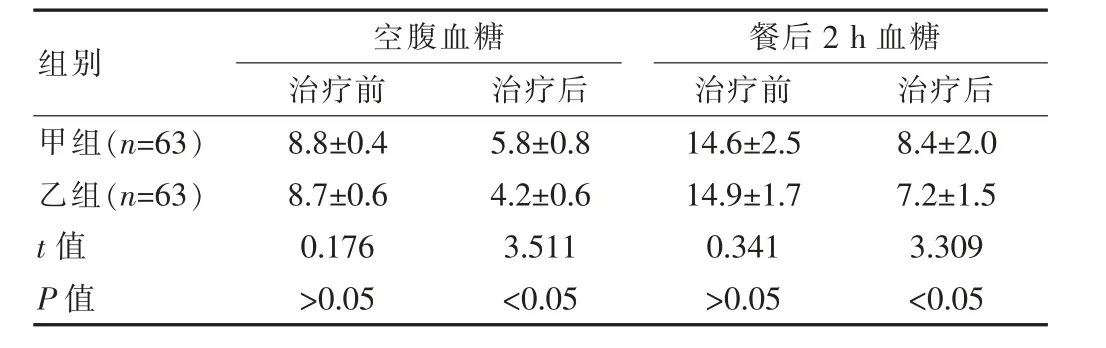
表1 兩組患者血糖水平比較[(±s),mmol/L]
組別空腹血糖治療前 治療后餐后2 h血糖治療前 治療后甲組(n=63)乙組(n=63)t值P值8.8±0.48.7±0.60.176>0.055.8±0.84.2±0.63.511<0.0514.6±2.514.9±1.70.341>0.058.4±2.07.2±1.53.309<0.05
2.2 胰島素功能
治療前,兩組的HOMA-β、HOMA-IR等胰島β細胞功能比較差異無統計學意義(P>0.05),治療后,乙組的HOMA-β、HOMA-IR等胰島β細胞功能與甲組比較明顯更優,差異有統計學意義(P<0.05)。見表2。
表2 兩組患者胰島素功能比較(±s)
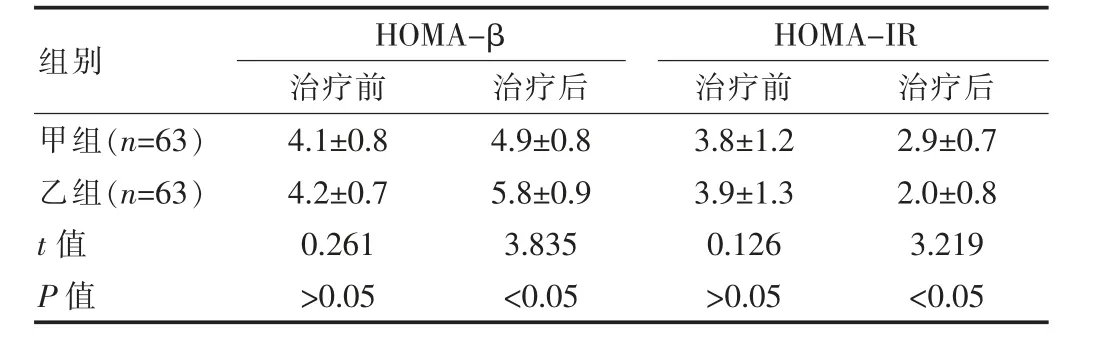
表2 兩組患者胰島素功能比較(±s)
組別HOMA-β治療前 治療后HOMA-IR治療前 治療后甲組(n=63)乙組(n=63)t值P值4.1±0.84.2±0.70.261>0.054.9±0.85.8±0.93.835<0.053.8±1.23.9±1.30.126>0.052.9±0.72.0±0.83.219<0.05
2.3 妊娠結局
甲組的不良妊娠結局發生率為44.4%,乙組的不良妊娠結局發生率為12.7%,乙組的不良妊娠結局發生率與甲組比較明顯更低,差異有統計學意義(P<0.05)。見表3。

表3 兩組患者妊娠結局比較
2.4 不良反應發生率
甲組的不良反應發生率為6.3%,乙組的不良反應發生率為7.9%,乙組的不良反應發生率與甲組差異無統計學意義(P>0.05)。見表4。
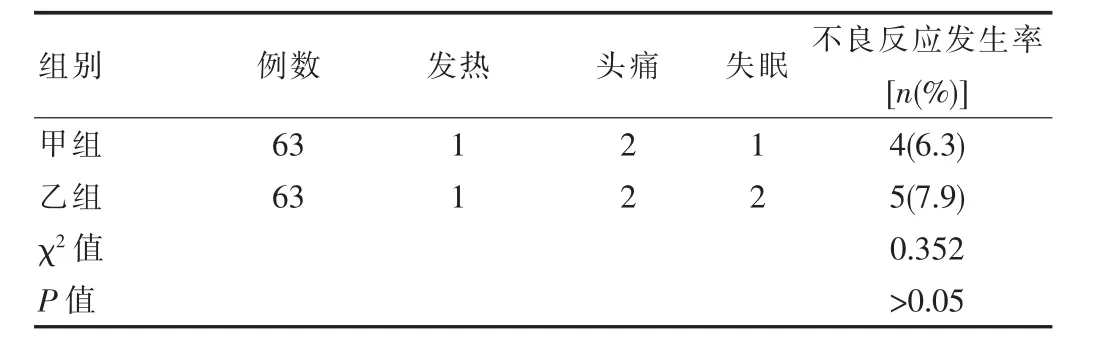
表4 兩組患者不良反應發生率比較
3 討論
妊娠期糖尿病是一種常見病,其主要是因為患者機體中的胰島素分泌不足引起的疾病[7]。妊娠期糖尿病患者在病情不斷進展的同時會引起各種炎癥反應、免疫反應,胰島功能障礙和胰島素抵抗等,對孕婦及胎兒的身體健康具有很大的危害[8]。在妊娠期糖尿病患者的治療中常用的方式包括藥物治療、飲食調整治療以及運動干預等,胰島素是主要的控制血糖藥物,不過隨著治療時間的延長,很多患者會出現胰島素耐藥性加強的情況,導致治療效果受到影響,不能夠很好地控制患者的血糖水平[9-10]。一旦孕婦的血糖水平控制不好,會導致其血管壁出現病變反應,而且其組織細胞的供血量也會受到影響,從而導致胎盤早剝和早產等風險的增加,同時異常升高的血糖水平也會誘發新生兒呼吸窘迫、胎兒窒息等各種不良妊娠結局[11-12]。妊娠期糖尿病患者的治療具有較大的難度,一方面要考慮血糖的控制效果,另一方面還要顧及到藥物對母體及胎兒造成的不利影響,因此必須要選擇不會影響胎盤的藥物進行治療[13]。
在人體當中胰島素具有十分重要的作用,作為一種蛋白質激素,胰島素主要由腎臟β細胞分泌,其能夠對人體的血糖水平進行平衡和調節,胰島素分泌不足是造成糖尿病的主要原因[14-15]。作為一種常用的降糖藥物,二甲雙胍能夠使患者機體當中的原有胰島素作用得以增強,而且還可以控制腸道對糖的攝入量,提高外周糖的攝取和利用水平,而且還可以有效地強化胰島素的敏感性,在控制血糖水平的同時不容易導致低血糖等并發癥[16]。作為第二代磺酰脲類藥物,格列本脲能夠提高患者的胰島素分泌水平,且其主要的存在形式為蛋白結合,并不會在胎盤中通過,而且就算提高格列本脲的濃度,也不會增加胎盤通過率[17]。格列本脲和二甲雙胍聯合應用可以發揮協同效應,能夠有效提高胰島素的分泌水平,更好地控制患者的血糖水平。在該次研究中,甲組接受常規胰島素皮下注射治療,乙組在此基礎上接受格列本脲治療,結果顯示,治療前,兩組的空腹血糖水平、餐后2 h血糖水平比較差異無統計學意義(P>0.05),治療后,乙組的空腹血糖水平、餐后2 h血糖水平與甲組比較明顯更低(P<0.05)。這一結果表明格列本脲和二甲雙胍聯合應用可以有效控制患者的血糖水平。在該次研究中,治療前,兩組的HOMA-β、HOMAIR等胰島β細胞功能比較差異無統計學意義(P>0.05),治療后,乙組的HOMA-β、HOMA-IR等胰島β細胞功能與甲組比較明顯更優(P<0.05),表明格列本脲和二甲雙胍聯合應用能夠改善患者的胰島β細胞功能。甲組的不良妊娠結局發生率為44.4%,乙組的不良妊娠結局發生率為12.7%,乙組的不良妊娠結局發生率與甲組比較明顯更低(P<0.05),該結果符合高坤等[18]人的文獻結果,表明兩種藥物聯合應用可以有效改善患者的不良妊娠結局。甲組的不良反應發生率為6.3%,乙組的不良反應發生率為7.9%,乙組的不良反應發生率與甲組比較差異無統計學意義(P>0.05),這一結果證實了兩種藥物聯合應用的安全性。
綜上所述,在妊娠期糖尿病的臨床治療中,采用格列本脲聯合二甲雙胍的方案可以起到很好的作用,不僅能夠控制其血糖水平,改善其不良妊娠結局,而且安全性很高,不良反應很少。

