2型糖尿病患者血清IL-33水平與頸動脈內(nèi)膜中層厚度的相關性研究
張嵐,譚泳梅,周波,唐云云
珠海高新技術產(chǎn)業(yè)開發(fā)區(qū)人民醫(yī)院內(nèi)一科,廣東珠海 519085
2型糖尿病是以血糖功能紊亂為主要特征的內(nèi)分泌代謝性疾病,患者胰島素分泌相對不足導致血糖急劇升高,出現(xiàn)多食多飲多尿和體重降低癥狀,對患者的生命健康和生活質量產(chǎn)生嚴重的負面影響[1]。近年來T2DM的發(fā)病率逐年升高,已成為危害人類健康的社會性問題,我國T2DM也有著較高的發(fā)病率,約為10%~20%[2]。糖尿病的發(fā)病過程中由于血糖的持續(xù)升高會引發(fā)諸多的并發(fā)癥,最嚴重的慢性并發(fā)癥是大血管病變,其病理基礎是動脈粥樣硬化,若糖尿病合并高血壓將加重血管的動脈粥樣硬化[3]。動脈粥樣硬化最早期的影像學改變是內(nèi)膜增厚,頸動脈內(nèi)膜中層厚度(carotid intima-media thickness,IMT)可作為反映動脈粥樣硬化進程中形態(tài)學的明確依據(jù),間接地反映糖尿病大血管病變的程度[4-5]。白介素-33(interleukin-33,IL-33)被研究證實廣泛分布和表達于各細胞及組織中,被認為是一種具有抗炎作用的細胞因子,可參與機體的體液免疫、細胞免疫以及部分心血管疾病的發(fā)病過程[6]。因此,該研究對2019年7月—2020年9月期間該院收治100例T2DM患者的血清IL-33水平進行檢測,并探討其與患者IMT的相關性。現(xiàn)報道如下。
1 資料與方法
1.1 一般資料
選取該院收治100例T2DM患者為研究對象。納入標準:①患者確診為T2DM,符合《中國2型糖尿病防治指南(2017年版)》中相關診斷標準[7];②患者年齡35~70歲;③患者基礎資料、臨床檢測資料完整;④自愿參與該項研究;⑤研究方案無倫理學爭議。排除標準:①妊娠及哺乳期婦女;②全身惡性疾病患者;③炎癥性疾病患者。患者入院后根據(jù)彩色多普勒超聲檢測患者IMT值,將其分為IMT正常組(IMT<1.0mm)33例、IMT增厚組(1.0mm≤IMT≤1.2mm)36例和斑塊組(IMT>1.2mm)31例。該研究經(jīng)該院倫理學委員會批準開展實施,患者或其家屬均知情同意。
1.2 檢測方法
3組患者入院后采集空腹靜脈血約3mL,分離血清,以酶聯(lián)免疫吸附試驗法檢測患者的血清IL-33水平,檢測試劑盒由BIO-Legend公司提供。采用瑞士羅氏cobas c501型全自動生化分析儀及配套試劑檢測患者的血糖指標和血脂指標包括空腹血糖(FPG)、糖化血紅蛋白(HbA1c),三酰甘油(TG)、總膽固醇(TC)、低密度脂蛋白(LDL-C)和C肽、同型半胱氨酸(homocysteine,Hcy)。
1.3 統(tǒng)計方法
2 結果
2.1 3組患者一般資料比較
3組患者的年齡、性別對比差異無統(tǒng)計學意義(P>0.05),斑塊組身體質量指數(shù)(BMI)高于IMT增厚組,且高于IMT正常組,差異有統(tǒng)計學意義(P<0.05),見表1。
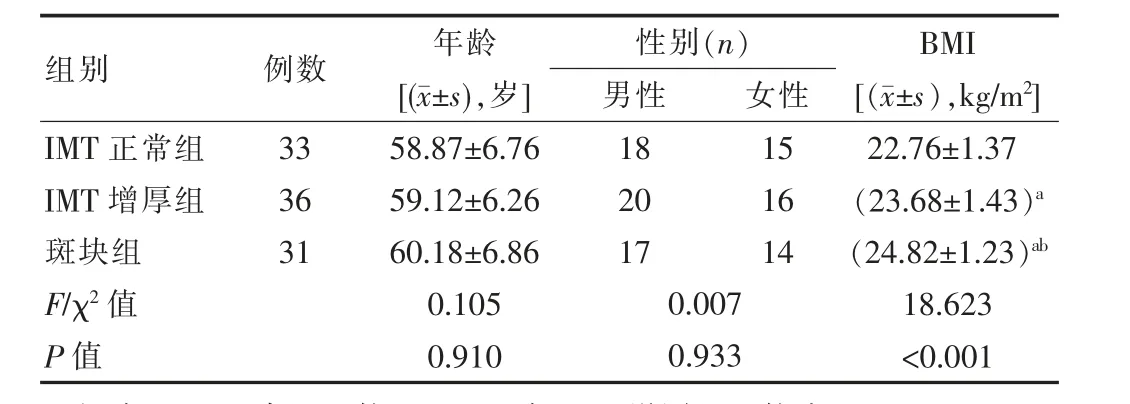
表1 3組患者一般資料比較
2.2 3組患者IL-33、IMT、C肽和Hcy水平比較
斑塊組患者IL-33、C肽水平低于IMT增厚組和IMT正常組,而斑塊組患者的IMT、Hcy高于IMT增厚組和IMT正常組,差異有統(tǒng)計學意義(P<0.05),見表2。
表2 3組患者IL-33、IMT、C肽和Hcy水平比較(±s)

表2 3組患者IL-33、IMT、C肽和Hcy水平比較(±s)
注:與IMT正常組比較,a P<0.05;與IMT增厚組比較,b P<0.05
組別 IL-33(pg/mL) IMT(mm) C肽(ng/mL) Hcy(μmol/L)IMT正常組(n=33)IMT增厚組(n=36)斑塊組(n=31)F值P值98.28±11.92(72.18±9.22)a(49.12±7.10)ab 0.76±0.19(1.09±0.09)a(1.34±0.11)ab 2.87±0.56(2.11±0.45)a(1.67±0.50)ab 5.28±1.87(7.72±2.21)a(10.23±3.92)ab 208.026<0.001146.240<0.00146.788<0.00125.540<0.001
2.3 3組患者血糖指標比較
斑塊組患者FPG、HbA1c高于IMT增厚組和IMT正常組,差異有統(tǒng)計學意義(P<0.05),見表3。
表3 3組患者血糖指標比較(±s)
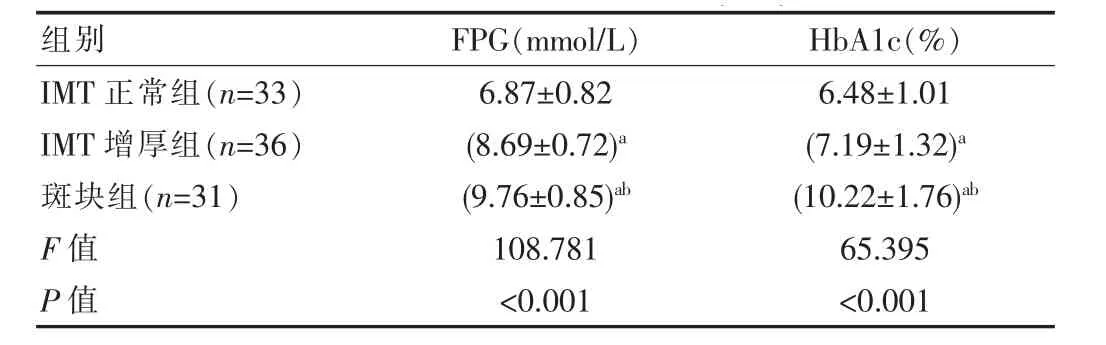
表3 3組患者血糖指標比較(±s)
注:與IMT正常組比較,a P<0.05;與IMT增厚組比較,b P<0.05
組別FPG(mmol/L) HbA1c(%)IMT正常組(n=33)IMT增厚組(n=36)斑塊組(n=31)F值P值6.87±0.82(8.69±0.72)a(9.76±0.85)ab 6.48±1.01(7.19±1.32)a(10.22±1.76)ab 108.781<0.00165.395<0.001
2.4 3組患者血脂指標比較
斑塊組患者的TG、TC、LDL-C高于IMT增厚組和IMT正常組,差異有統(tǒng)計學意義(P<0.05),見表4。
表4 3組患者血脂指標比較[(±s),mmol/L]
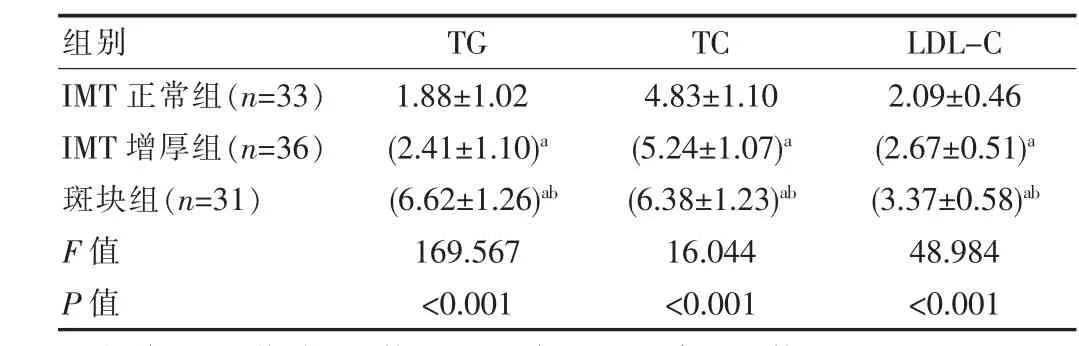
表4 3組患者血脂指標比較[(±s),mmol/L]
注:與IMT增厚組比較,a P<0.05;與IMT正常組比較,b P<0.05
組別 TG TC LDL-C IMT正常組(n=33)IMT增厚組(n=36)斑塊組(n=31)F值P值1.88±1.02(2.41±1.10)a(6.62±1.26)ab 4.83±1.10(5.24±1.07)a(6.38±1.23)ab 2.09±0.46(2.67±0.51)a(3.37±0.58)ab 169.567<0.00116.044<0.00148.984<0.001
2.5 血清IL-33與臨床各指標水平相關性分析
經(jīng)Pearson檢驗分析,血清IL-33與C肽水平呈正相關性(r=0.498,P=0.001),與IMT、BMI、FPG、HbA1c、TG、TC、LDL-C、Hcy水平呈負相關性(r=-0.522、-0.481、-0.513、-0.508、-0.463、-0.474、-0.515、-0.491,P<0.005)。
3 討論
糖尿病對機體的危害性不僅僅體現(xiàn)在三多一少方面,還體現(xiàn)在由于機體持續(xù)的高血糖的影響,可導致諸多并發(fā)癥的出現(xiàn),其中高血糖會導致患者的血流發(fā)生改變,出現(xiàn)動脈粥樣硬化,進而引發(fā)機體的大血管病變。IMT是反映機體動脈粥樣硬化的一個重要指標,也是大血管病變發(fā)生的一個重要預測因子[8]。但在具體的臨床實踐中IMT的測量受到主觀性的影響較大,在應用過程中仍然存在著一定的不確定性,因此尋找反映動脈粥樣硬化早期的客觀依據(jù)依然是目前研究的主要方向。 IL-33于2005年被發(fā)現(xiàn),隨后的研究證實其基因廣泛分布和表達于各細胞及組織中,IL-33又名IL-1F11,由Th2細胞,肥大細胞和先天性的淋巴細胞產(chǎn)生,主要參與Th2細胞介導的免疫應答、調節(jié)肥大細胞的功能,還作為一種細胞內(nèi)核因子,調節(jié)基因轉錄[9]。IL-33可引起并調控多種炎癥反應。
該研究表明,隨著患者IMT增厚BMI水平也依次遞增。在各組臨床指標比較中,隨著IMT的升高,IL-33水平降低,其他血糖、血脂指標則呈現(xiàn)升高或降低的規(guī)律性變化。初步表明IL-33可能在T2DM患者頸動脈粥樣硬化的形成過程中發(fā)揮著重要作用,具有明顯的抗炎和抗動脈粥樣硬化的特性。因為IL-33是白細胞介素家族中的一員,廣泛存在于機體的各組織細胞中,主要參與Th2細胞介導的免疫應答、調節(jié)肥大細胞的功能,有效調節(jié)基因轉錄。IL-33可通過對巨噬細胞、肥大細胞等免疫細胞功能的調節(jié)作用,發(fā)揮對機體各種炎癥因子的抑制作用,從而抑制機體血管內(nèi)的血栓生成,增加斑塊的穩(wěn)定性[10-11]。在進一步的相關性分析中顯示,IL-33與C肽水平呈正相關性,與IMT、BMI、FPG、HbA1c、TG、TC、LDL-C、Hcy水平呈負相關性。表明IL-33與T2DM病情進展過程及血脂、血糖指標的變化有一定的相關性。也進一步表明了IL-33作為一種抗炎因子在T2DM患者頸動脈粥樣硬化的形成過程中發(fā)揮著積極的調控作用,因此IL-33可作為一種新的靶點在糖尿病患者頸動脈粥樣硬化斑塊并發(fā)癥的檢測、預防和治療中發(fā)揮重要作用。
綜上所述,T2DM患者中血清IL-33水平處于低表達,并與IMT呈現(xiàn)負相關性,提示IL-33可能參與T2DM動脈粥樣硬化的發(fā)生發(fā)展過程。因此,檢測IL-33有助于評估T2DM動脈粥樣硬化。

