直腸癌骨轉移患者預后預測列線圖的構建及分析
許建發,檀紫瑞,李 杰,王 淼,王貴英
(1. 河北醫科大學第四醫院,a. 骨科;b. 胸外科;c. 乳腺外科,河北 石家莊 050011;2.河北醫科大學第三醫院 外科,河北 石家莊 050051)
結直腸癌(colorectal carcinoma,CRC)是最常見的惡性腫瘤,其發病率居世界惡性腫瘤第3位,常見于肝臟及肺臟等部位轉移,骨轉移并不常見[1-3]。而且研究表明[4-5]:大部分骨轉移都是伴隨著肝轉移及肺轉移同時存在的,孤立的骨轉移則更加罕見,其發病率不足1%。但近年來隨著外科手術及綜合治療技術的發展,特別是靶向藥物和免疫治療等新療法的應用,結直腸癌患者甚至是晚期轉移性結直腸癌患者的總生存率也明顯提高,骨轉移的發病率也明顯增加。然而,目前大部分結直腸癌骨轉移的研究[6-7],都是把結直腸癌放在一起進行研究,但結直腸腫瘤畢竟是作為兩個不同的獨立個體而存在的,兩者也具有不同的臨床及病理特性。Sundermeyer等[8]也指出就發生骨轉移的頻率而言,直腸癌更容易發生骨轉移。本研究重點在于對直腸癌骨轉移進行單獨分析,探討直腸癌發生骨轉移患者的臨床特征及影響預后的預測因素。美國國立癌癥研究所監測、流行病學和結果(Surveillance,Epidemiology,and End Results,SEER)數據庫是由美國國家癌癥研究所創建的大型腫瘤登記注冊數據庫,它提供了不同組織病理學癌癥亞型的發病率、生存率和病死率數據,為所有的臨床工作者的臨床及基礎研究提供數據支持。本文通過回顧性分析SEER數據庫中1973-2017年的直腸癌骨轉移患者的病理資料,分析影響直腸癌骨轉移患者預后的預測因素并構建列線圖,應用我院收集的直腸癌骨轉移患者的臨床數據進行驗證。
1 資料與方法
1.1資料來源 SEER數據庫詳細記錄了美國部分地區1973年來的上百萬患者的臨床資料及預后信息。本次研究通過SEER*Stat (8.3.7版本)軟件搜集SEER數據庫中1973年至2017年間的直腸癌骨轉移患者的臨床資料。納入標準:(1)明確的病理診斷為直腸癌;(2)初診時已確定發生骨轉移;(3)患者的腫瘤類型、分化程度、臨床分期(AJCC 7th ed)、是否伴有腦轉移及肝轉移以及放化療等信息完整;(4)隨訪及預后信息完整。排除標準:(1)生存期不足1個月;(2)隨訪信息不完整的病例。根據以上標準,共671例患者符合要求,并納入本項研究,作為建模組。并納入我院收集的108例直腸癌骨轉移患者的臨床數據作為驗證組。本研究還納入患者的總生存(overall survival, OS)時間及生存狀態。
1.2因素分析 在分析影響直腸癌骨轉移患者預后的預測因素時,我們將年齡、種族、性別、組織學分級、T、N、M分期(AJCC 7th ed)、手術、淋巴結轉移、腦轉移、肝轉移、肺轉移、放化療等14個因素納入研究,并進行統計學分析。
1.3統計學方法 應用X-tile軟件截取連續性變量年齡的最佳界值,將年齡作為分類變量處理。應用多因素Lasso回歸進行多因素分析,得出影響直腸癌骨轉移患者預后預測的影響因素,然后將這些因素納入并構建預測直腸癌骨轉移患者1、2年預后生存率的列線圖。采用Bootstrap法對模型進行內部驗證,計算C指數值;通過臨床決策曲線(DCA)對該預測模型進行評價;同時,應用列線圖預后模型的校正曲線進行一致性評價,應用驗證組的數據進行驗證,并繪制決策樹進行臨床分類診治。以上統計均通過易侕軟件、R(3.6.3版本)軟件分析完成。檢驗水準α=0.05,以P<0.05為差異有統計學意義。
2 結 果
2.1臨床病理學資料 本次研究共納入直腸癌骨轉移患者779例,其中671例患者來自SEER數據庫,作為建模組,108例患者來自我院隨訪室,作為驗證組。隨訪時間為1~81個月,中位隨訪時間為9.5個月,1年生存率為38.45%。見表1。
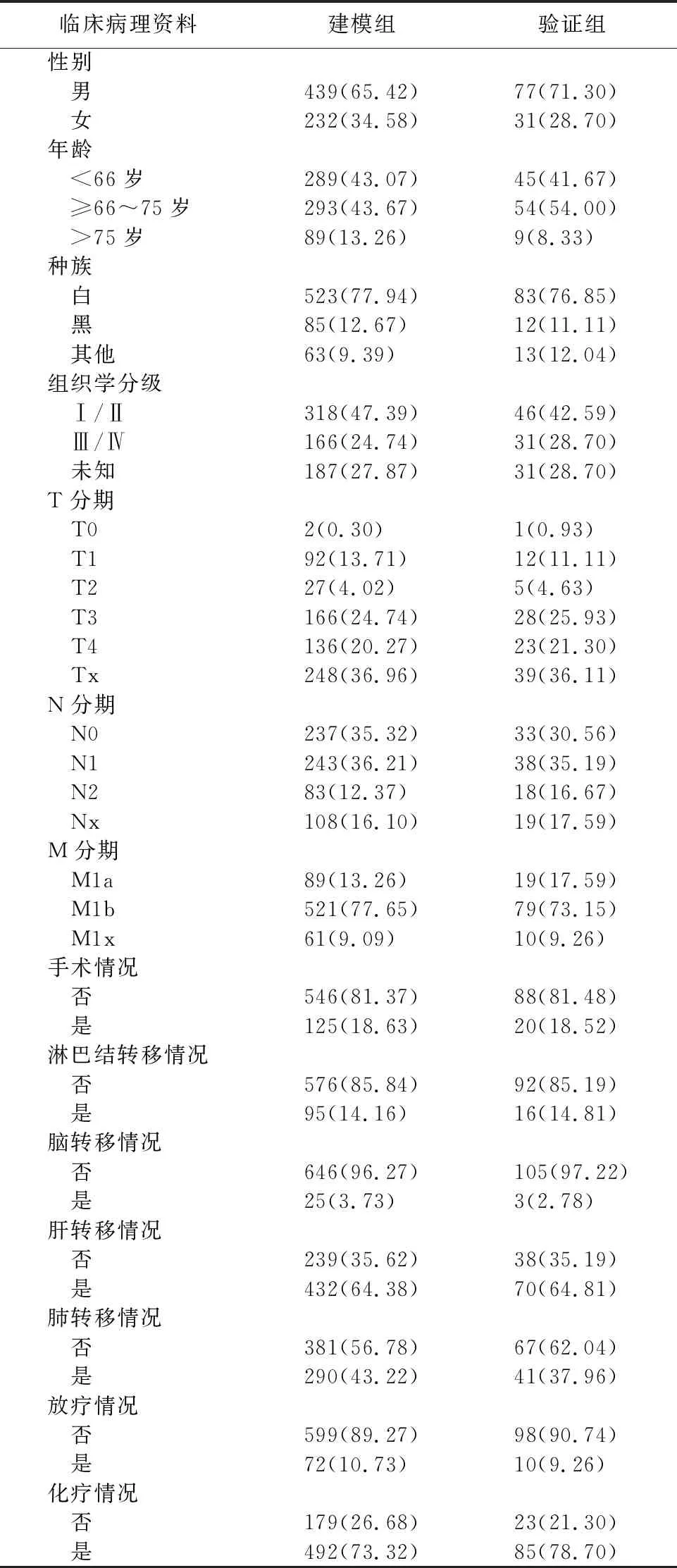
表1 直腸癌骨轉移患者臨床病理學資料[例(%)]
2.2年齡界值確認 應用X-tile對連續性變量年齡進行分析,在直腸癌骨轉移患者中年齡的最佳界值為59歲及79歲,由此將連續性變量年齡分為3組(≤59歲,≥60~78歲,≥79歲)。結果表明≤59歲的直腸癌骨轉移患者預后最好,≥60~78歲的患者預后次之,≥79歲的患者預后最差,見圖1。
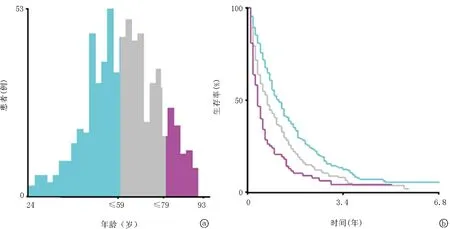
圖1 X-tile軟件分析SEER數據庫直腸癌骨轉移患者的最佳年齡界值 a:不同年齡段患者生存差異;b:不同年齡段患者生存曲線
2.3總生存率的影響因素 在參與多因素Lasso回歸分析的14個臨床病理因素中,年齡、組織學分級、M分期、手術情況、淋巴結轉移情況、放療及化療等7個因素與總生存率存在明顯相關性,是影響直腸癌骨轉移患者預后預測的影響因素,見圖2。這7個因素可納入預后預測生存模型,得出預測直腸癌骨轉移患者1年及2年預后總生存率的列線圖,見圖3。
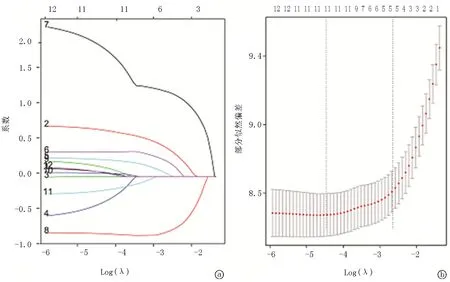
圖2 應用Lasso多因素回歸模型篩選預后因素 Lambda取1倍標準誤
然后,使用Bootstrap法對列線圖進行內部驗證,自抽樣次數B=500,結果顯示,內部驗證的C指數為0.75,驗證組C指數為0.74,通過DCA評估該預后模型可信度較高(圖4),繪制建模組及驗證組列線圖的校準圖均顯示:通過該列線圖得出的生存率預測值與實際觀測值之間具有較好的一致性(圖5~6)。根據上述結果繪制決策樹幫助臨床進行分類決策(圖7)。
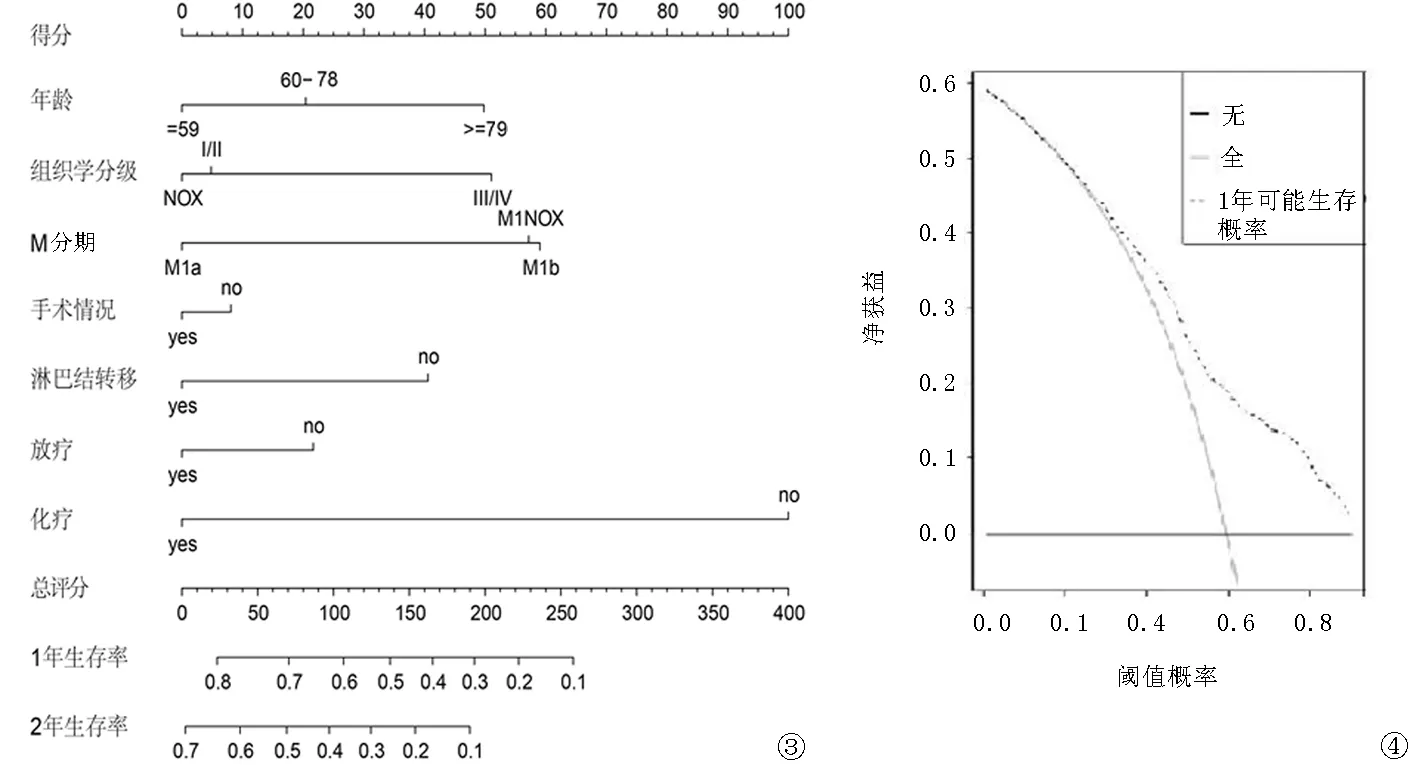
圖3 直腸癌骨轉移患者1年及2年OS列線圖預后模型 圖4 DCA曲線用于評估直腸癌骨轉移患者預后模型 直腸癌骨轉移患者1年生存率的DCA曲線
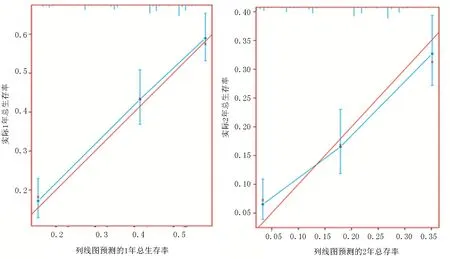
圖5 建模組列線圖的校準曲線(分別為1年和2年生存率)
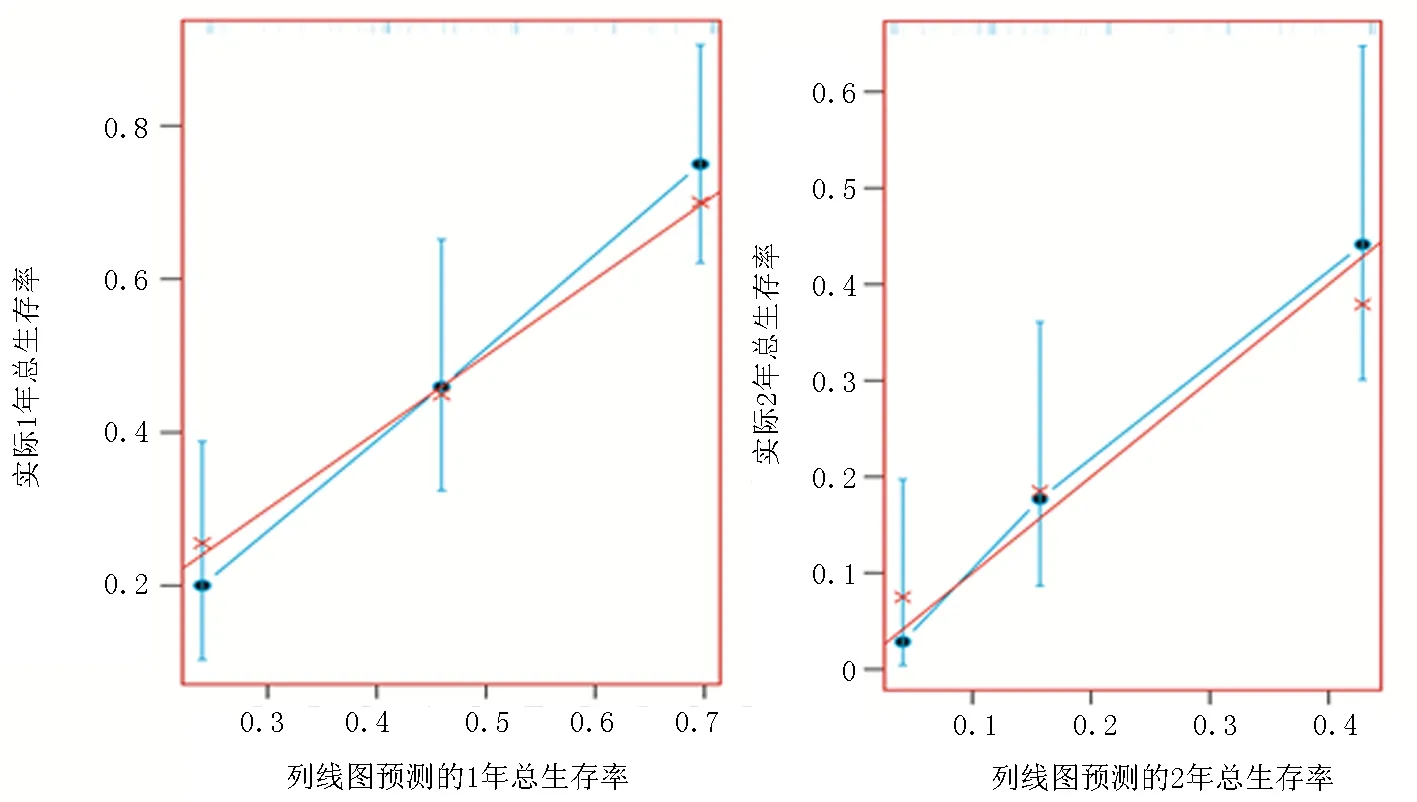
圖6 驗證組列線圖的校準曲線(分別為1年和2年生存率)
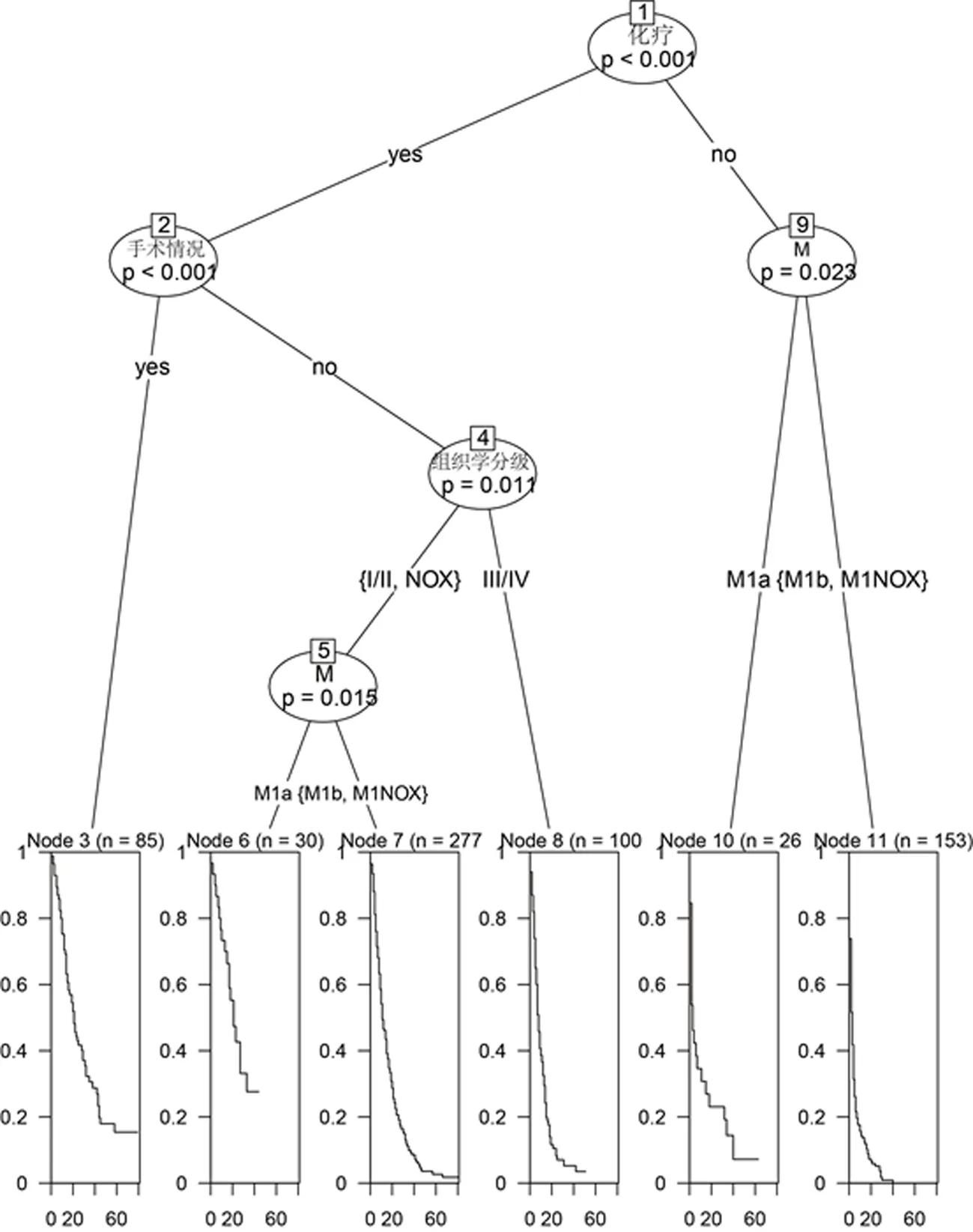
圖7 分類決策樹
3 討 論
Curling等于1870年在對直腸癌患者進行尸檢時首次發現了直腸癌骨轉移這種罕見征像。結直腸癌骨轉移常見于脊柱和骨盆,也可見于股骨、肱骨以及顱骨等部位。目前研究表明[9],結直腸癌骨轉移常與肝或肺轉移同步發生,孤立的骨轉移比較罕見,發生率為1%~2%。故在本次研究中,將直腸癌是否出現肝轉移、肺轉移、腦轉移均納入初步分析指標。但目前隨著綜合治療技術的發展,結直腸癌甚至是晚期結直腸癌患者生存期明顯延長,結直腸癌骨轉移也更加常見[10]。但目前對于結腸癌及直腸癌骨轉移的單獨研究比較少見,而結直腸癌兩者本身也存在不同的生理及病理特性[11]。李昂等[12]的研究也表明腫瘤位于結直腸的位置也是結直腸癌發生骨轉移的獨立危險因素,直腸癌較結腸癌更容易發生骨轉移,這可能與直腸中下靜脈回流至下腔靜脈過程中,與無瓣膜的Batson椎靜脈叢相交通,此處血流緩慢,癌細胞更容易在此聚集。另外,有研究也表明,結、直腸癌轉移模式存在顯著不同,結腸癌患者中腹部轉移率更高,直腸癌患者中胸腔、腦和骨骼的轉移率更高[13]。由于結腸癌與直腸癌不同的病理及生理特性,所以影響結直腸癌骨轉移患者預后的因素也肯定不同,故在本次研究中,我們單獨對影響直腸癌骨轉移預后預測的因素進行分析。
在本次研究中,我們經過篩選共納入直腸癌骨轉移患者779例,其中來自SEER數據庫671例患者作為建模組,來自我院隨訪室的108例患者作為驗證組,并對年齡、種族、性別、組織學分級、T、N、M分期(AJCC 7th ed)、手術、淋巴結轉移、腦轉移、肝轉移、肺轉移、放化療等14個因素進行分析。經過多因素Lasso回歸分析(Lambda取1倍標準誤),只有年齡、組織學分級、M分期、手術情況、淋巴結轉移情況、放療及化療等7個因素與預測患者預后總生存率存在明顯相關性,并將其納入預后預測模型,繪制列線圖。
綜合因素分析:(1)種族情況。種族在本次研究中,雖然種族因素與直腸癌骨轉移患者預后預測未表現出相關性,但需要提出的是,本次研究中白種人及黑種人占大多數,黃種人占比較低,并不能確定黃種人的總生存率與其他人種差異無統計學意義,尚需進一步驗證。(2)性別。性別在多因素分析中與直腸癌骨轉移患者預測總生存率未表現出顯著相關性,這可能與直腸癌并不是一種受激素調控的腫瘤有關。(3)年齡。在本次研究中,患者的年齡是唯一一個連續性變量,我們應用X-tile軟件對其進行處理,并選取2個截點值使其變成分類變量進行多因素分析,最后被納入預后預測模型。結果表明≤59歲的直腸癌骨轉移患者預后最好,≥60~78歲的患者預后次之,≥79歲的患者預后最差,這與之前的研究相一致[14]。(4)組織學分級。組織學分級是影響直腸癌骨轉移預后的關鍵因素,由于腫瘤組織學分級越高,腫瘤本身的侵襲性越大,越容易出現骨轉移,且預后越差[15]。(5)M分期。SEER數據庫主要提供了直腸癌患者出現M1a及M1b的資料,M1a提示腫瘤轉移局限于單個器官內;M1b提示轉移至多個器官。而直腸癌的轉移情況與直腸癌骨轉移患者預后是密切相關的,轉移部位越多,級別越高,預后越差[9]。(6)手術情況。直腸癌骨轉移的治療主要是多學科綜合治療,手術是至關重要的一環,根據本研究可知,手術對直腸癌骨轉移的預后具有積極意義。(7)淋巴結轉移情況。研究發現,區域淋巴結受累對腫瘤活躍程度具有一定的提示作用,區域及遠處淋巴結受累的直腸癌患者更容易出現骨轉移[16-17]。(8)放療情況。低位直腸癌對放療比較敏感,可以作為直腸癌的輔助治療方法,對直腸癌骨轉移患者的預后具有積極意義[18]。(9)化療情況。5-氟尿嘧啶(5-FU)是直腸癌患者化療的一線推薦藥物[19],SEER數據庫雖然沒有提供具體化療方案,但可以肯定是遵循美國國立綜合癌癥網絡(National Comprehensive Cancer Network, NCCN)指南推薦的標準治療方案執行的,數據具有一致性。結果也表明化療對抑制直腸癌出現骨轉移具有積極意義。在本次模型構建納入的7個因素中,是否對原發灶進行化療所占權重最高,這也與既往報道中直腸癌對化療比較敏感的結果相一致[20]。(10)T分期及N分期。在本次研究中,進行多因素分析時并未表現出與直腸癌骨轉移患者總生存率存在顯著相關性,這可能與直腸癌一旦出現骨轉移,則腫瘤大小、局部淋巴結及局部浸潤情況的作用則可能被掩蓋,對直腸癌骨轉移患者總生存率并無明顯影響。(11)腦轉移、肝轉移、肺轉移。而在本研究中,腦轉移、肝轉移、肺轉移3個因素也未被納入預測模型,盡管已有大量研究表明,結直腸癌肝轉移及肺轉移是出現骨轉移的先行者,但綜合各種因素進行分析,并未表現出統計學意義。
根據多因素分析結果篩選指標繪制的決策樹可以幫助我們對患者進行分類管理。對于直腸癌骨轉移患者,應該首先考慮是否經過化療,其次考慮是否接受過手術及M分期情況。其中手術及M分期情況可以放在同一層次考慮。對于未接受手術的患者再考慮患者組織學分級。根據上述因素對患者進行分組診療、評估,更加精準地評估患者病情,制定更佳的治療方案,改善患者預后。
總之,本研究將年齡、組織學分級、M分期、手術情況、淋巴結轉移情況、放療及化療等7個因素納入預后預測模型,并將各個因素對于直腸癌骨轉移患者預后的影響效能進行了量化。通過進行內部驗證,本研究構建的列線圖的C指數為0.75(驗證組C指數為0.74),通過分析繪制的DCA也表明該模型具有較好的臨床效能;繪制出的校正曲線也表現出了良好的一致性,表明該列線圖對于預測直腸癌骨轉移患者1及2年的預后生存率具有較高的臨床價值。另外,該研究構建的決策樹也為直腸癌骨轉移患者的分類診治提供比較清晰的思路,具有較強臨床應用性。

