急性心肌梗死冠狀動脈介入術后心肌微循環灌注障礙的影響因素及與乳酸關系
史 駿,劉新兵,白艷艷,岳丹丹,王曉青,劉天華,馮六六
(上海市楊浦區市東醫院 心內科,上海 200438)
急性心肌梗死(acute myocardial infarction, AMI)屬于心血管常見病[1],早期可因粥樣硬化斑塊損傷、管腔完全閉塞,導致心肌細胞缺血缺氧、壞死,出現持久性胸痛,是目前危害國民健康重要殺手之一[2]。為了挽救患者生命安全,常進行介入治療,其可開通血管,恢復心肌早期再灌注,成功溶解血栓,但隨著相關研究深入,學者發現梗死血管開通并不代表心肌細胞組織完全灌注,30%患者可發生心肌血流量減少,引起心肌微循環灌注障礙,影響術后恢復,增加病死率,故近年來開始廣泛受到醫者重視[3]。而如何提高微循環灌注、降低循環灌注障礙成為當下重點關注問題。乳酸屬于無氧代謝產物,可反映細胞缺氧程度和組織灌注不良情況[4],有學者認為其在AMI患者危急重判定中具有重要意義,但相關報道較少。本研究探討影響介入手術后心肌微循環灌注障礙危險因素,并分析乳酸預測心肌微循環灌注障礙的價值以及與疾病預后之間相關性,報道如下。
1 資料與方法
1.1病例選擇 2019年2月至2020年7月我院收治的急性心肌梗死冠狀動脈介入手術患者132例,男71例,女61例,年齡34~76歲,平均(51.46±13.15)歲;Killip分級:I級41例,Ⅱ級60例,Ⅲ級31例。根據術后TIMI心肌組織灌注分級(TMPG)分為兩組,觀察組56例,TMPG 0~2級,心肌微循環灌注不良;對照組76例,TMPG 3級,心肌微循環灌注良好。TMPG:3級:心肌內造影劑排空和灌注正常,未發生延遲;2級:心肌內造影劑淤滯于心肌內,且<30 s;1級:造影劑淤滯于心肌內超過30 s,心肌有造影劑灌注,排空很慢;0級:心肌內無造影劑灌注。符合《赫爾辛基宣言》的倫理審查。
1.2納入及排除標準 ①患者符合2016《急性 ST 段抬高心肌梗死的救治及中國經皮冠狀動脈介入治療指南》[5]中介入治療適應證;②胸痛發作持續時間≥30 min;③各項資料齊全。排除標準:①存在低氧血癥及呼吸衰竭者;②合并癲癇、下肢動脈閉塞癥、肺血栓栓塞癥、主動脈夾層動脈者;③合并急慢性肝腎功能不全者;④存在活動性內臟出血、心源性休克者;⑤既往對肝素、含碘造影劑過敏者。
1.3方法
1.3.1冠狀動脈介入治療 在血管造影系統引導下完成動脈介入治療。入院后便開始進行鎮靜、止痛、臥床、吸氧等綜合治療,一旦確診為急性心肌梗死,可根據體重給予靜脈注射60~80 U/kg普通肝素,口服硫酸氫氯吡格雷300 mg/替格瑞洛180 mg,阿司匹林(腸溶片) 300 mg。入院后即可進行冠狀動脈造影檢查,手術入徑選擇橈或股動脈,置入6 F或7 F動脈鞘,經橈動脈入徑經動脈鞘注入雞尾酒(100 μg硝酸甘油+1 mg利多卡因)、3000 IU肝素鈉。明確冠狀動脈病變情況后進行PCI治療,根據體重給予70~100 U/kg肝素。若術中顯示冠狀動脈血栓負荷重,需給予手動血栓抽吸;對于灌注未達到TIMI 3級,需冠狀動脈內給予10 μg/ml替羅非班,3 min內注射完,并維持0.15 μ g/(kg·min)至術后24 h;對于多支病變,急診僅干預梗死相關動脈(IRA);對于機械并發癥或血流動力學不穩定者,置入主動脈內球囊反搏。
1.3.2資料收集 收集患者各項資料,比如性別、年齡、慢性疾病合并情況、吸煙史、血壓、Killip分級、FMC至肝素給予時間(first medical contact time, FMC-H)、癥狀-至首次醫療接觸(FMC to heparin, FMC)時間、冠狀動脈血流(thrombolysis in myocardial infarction, TIMI)分級以及心血管事件發生率。
1.3.3乳酸測定 采取動脈血標本,5 min內完成測定,使用美國Instrumentation Labratory公司提供Gem Premier 3000型號血氣分析儀測定乳酸濃度,按電極法測定,正常值0.5~1.7 mmol/L。
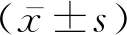
2 結 果
2.1基線資料比較 兩組性別、年齡、Killip分級、病變分支比較差異無統計學意義(P>0.05),而FMC-H時間、癥狀-FMC時間、TIMI血流、MACEs率、糖尿病病史、冠狀動脈慢血流、高血壓病史、吸煙史差異有統計學意義(P<0.05)。見表1。
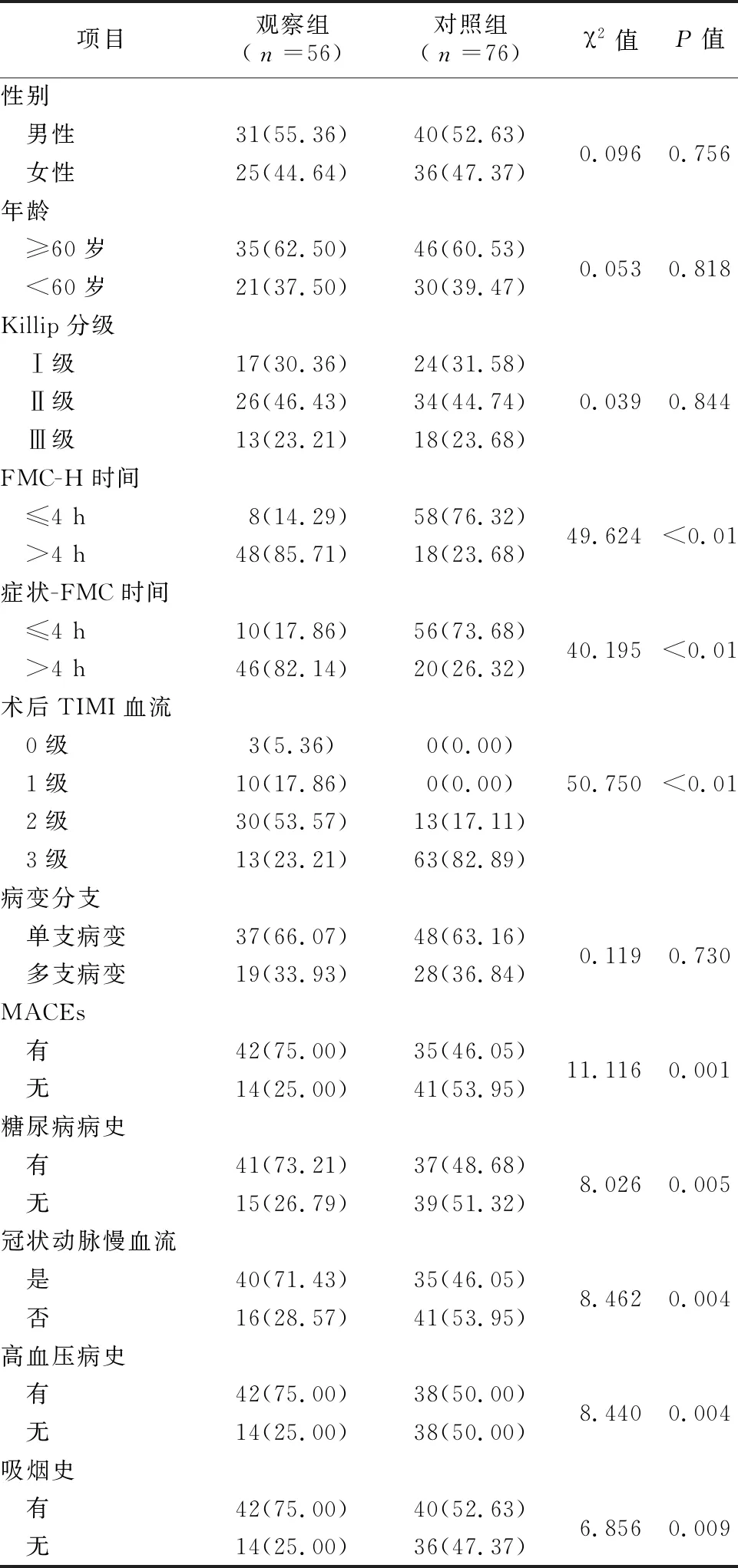
表1 兩組基線資料比較[例(%)]
2.2二元Logistic回歸分析 以“心肌微循環灌注是否障礙”為因變量(賦值:0=灌注正常,1=灌注障礙),以“FMC-H(0=≤4 h;1=>4 h)、癥狀-FMC(0=≤4 h;1=>4 h)、TIMI血流(0=3級;1=2級、1級、0級)、MACEs(0=無;1=有)、糖尿病病史(0=無;1=有)、冠狀動脈慢血流(0=否;1=是)、高血壓病史(0=無;1=有)、吸煙史(0=無;1=有)”為自變量,納入二元Logistic回歸分析,糖尿病病史、冠狀動脈慢血流、有高血壓病史、吸煙史、FMC-H>4 h、癥狀-FMC>4 h、TIMI血流0級~2級、MACEs是影響患者發生心肌微循環灌注障礙的獨立因子(P<0.05)。見表2。
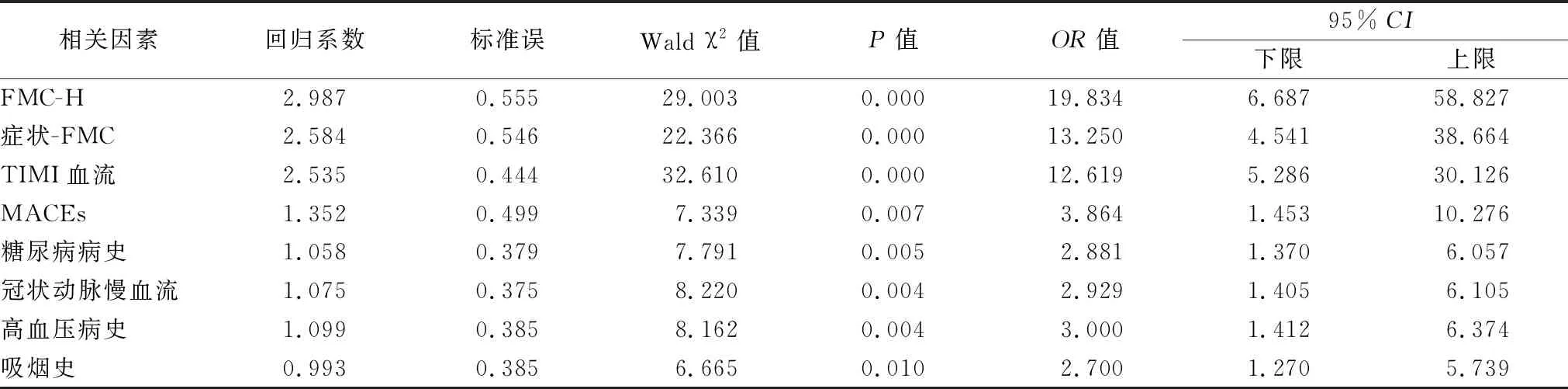
表2 影響心肌微循環灌注狀態因素
2.3乳酸水平預測心肌微循環灌注障礙效能 乳酸最佳分界點為1.7 mmol/L,乳酸≥1.7 mmol/L判定為心肌微循環灌注障礙者,乳酸<1.7 mmol/L判定為心肌微循環灌注正常者。乳酸預測準確率為93.94%(124/132)。ROC曲線分析顯示,乳酸預測的AUC為0.936,根據最佳臨界值,當乳酸正確指數為0.872時,其預測靈敏度91.10%,特異度96.10%。以ROC曲線靠左上方約登指數的最大切點作為最佳臨界值,該點預測敏感度、特異度。見表3~4,圖1。
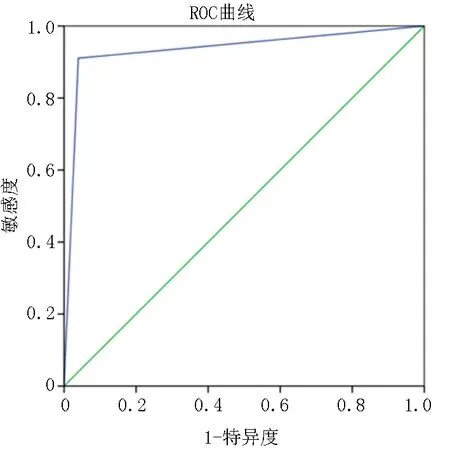
圖1 乳酸預測心肌微循環灌注情況的ROC曲線
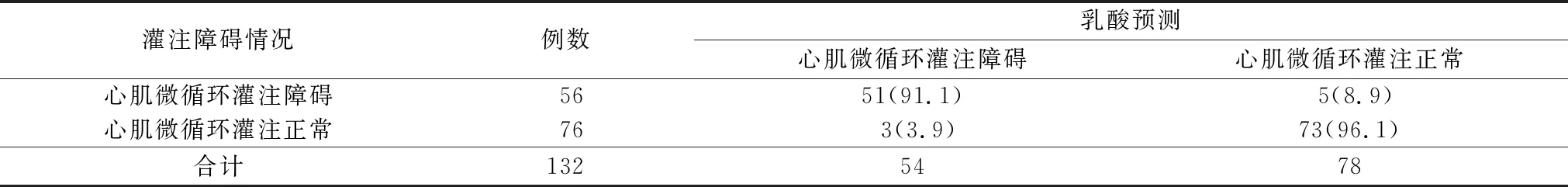
表3 乳酸水平預測心肌微循環灌注障礙準確性[例(%)]

表4 乳酸對心肌微循環灌注情況的預測價值
2.4各項指標比較 觀察組乳酸水平高于對照組,FMC-H時間、癥狀-FMC時間長于對照組,TIMI血流低于對照組(P<0.05)。見表5。
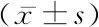
表5 兩組各項指標比較
2.5各指標間相關性 心肌微循環灌注狀態與乳酸、FMC-H時間、癥狀-FMC時間呈負相關性,與TIMI血流、MACEs、糖尿病病史、冠狀動脈慢血流、高血壓病史、吸煙史呈正相關性(P<0.05)。而乳酸與FMC-H時間、癥狀-FMC時間呈正相關性,與TIMI血流、MACEs、糖尿病病史、冠狀動脈慢血流、高血壓病史、吸煙史呈負相關性(P<0.05)。如表6所示。同時心肌微循環灌注障礙中乳酸與FMC-H時間、癥狀-FMC時間、TIMI血流的散點圖見圖2~4。
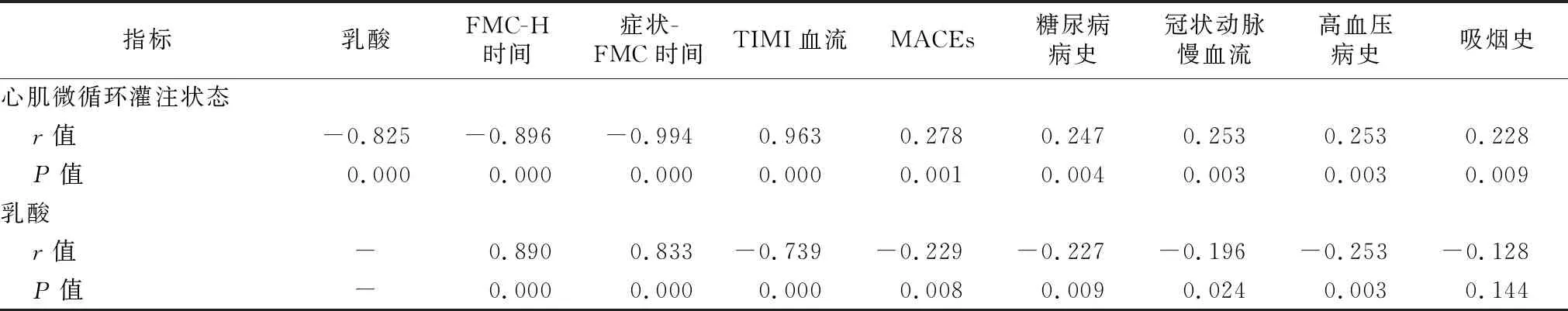
表6 各指標之間相關性
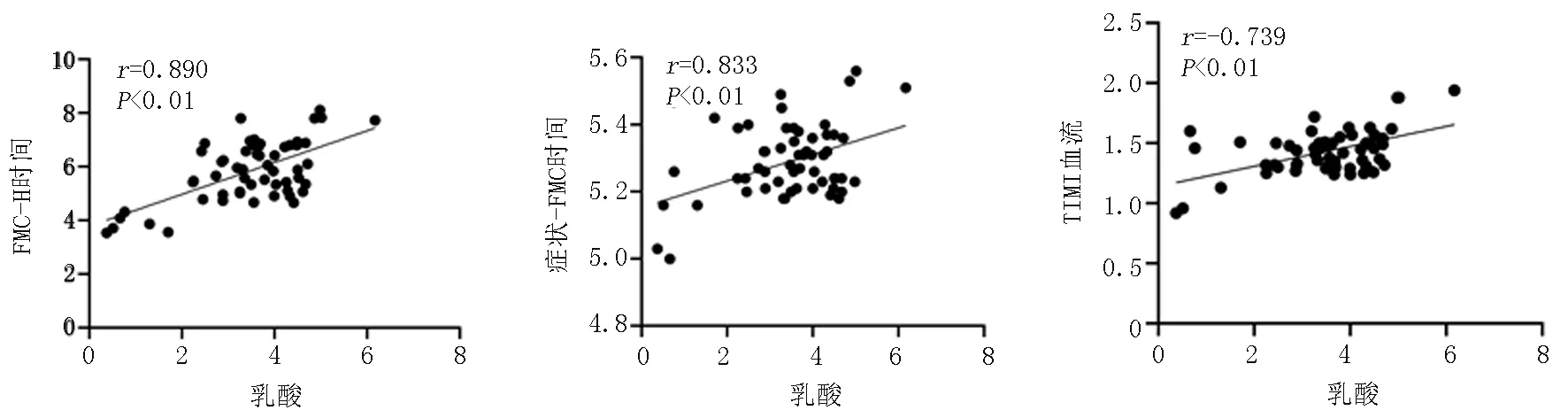
圖2 乳酸與FMC-H時間相關性 圖3 乳酸與癥狀-FMC時間相關性 圖4 乳酸與TIMI血流相關性
3 討 論
AMI早期可因冠狀動脈阻塞、斑塊易損,血流急劇減少或完全阻斷,導致心肌缺血壞死,是冠心病中嚴重、常見表現形式之一,也是心血管疾病死亡的主要原因[6]。為了降低病死率、病殘率,需盡早恢復有效前向血流、開通血管,隨著微創技術發展,介入治療在AMI早期救治方面應用越來越廣,雖可獲取滿意療效,但部分患者即便恢復前向血流,心肌組織仍處于低灌注狀態,從而削弱了血管開通帶來的益處,影響預后[7]。為了在根本上防止心肌微循環灌注障礙發生,還需對影響因素進行深入探討。
經二元Logistic回歸分析,有糖尿病病史、冠狀動脈慢血流、有高血壓病史、有吸煙史、癥狀-FMC>4 h、FMC-H>4 h、TIMI血流0級~2級、有MACEs是影響患者發生心肌微循環灌注障礙的獨立危險因素。作用機制如下:①FMC-H:觀察組FMC-H≤4 h率低于對照組,可見越早給予普通肝素治療,心肌微循環灌注效果越好。主要是因早期運用普通肝素能夠阻斷血栓擴大和凝血瀑布鏈,促使已形成血栓溶解,以便機體盡快恢復前向血流和閉塞血管,提高心肌微循環灌注水平,改善預后。對此需盡早給予肝素治療,從而降低病死率,促使病情康復[8-9];②癥狀-FMC:兩組對比癥狀-FMC時間存在明顯差異,說明就診時間延誤可嚴重影響后續心臟功能。而影響再灌注時間因素分為兩個部分,即院內延遲、院前延遲。一方面院前延遲又分為轉運延遲、患者延遲,前者是指醫療急救系統轉運患者時間過長;后者是指患者就診意識不足,未認識到疾病嚴重性和危害性,導致就診時間較晚;另一方面院內延遲是指院內就診人數較多,導致整個救治時間延誤。總之,為了縮短延遲時間,需提高醫務人員和廣大患者對疾病認知,為群眾宣教“早發現、早診斷、早治療”意義,保證患者得到“第一效果、第一速度、第一時間”的救治[10-11];③TIMI血流:冠狀動脈無復流主要發生在介入術后。一旦出現血流灌注阻塞或無復流,可嚴重影響血流灌注,加劇微血管損傷,從而導致微循環灌注障礙[12];④MACEs:一旦機體合并心血管事件,可在血運重建過程中,出現心肌間出血、內皮細胞腫脹等,從而阻斷心肌微循環灌注。為此需積極處理心血管事件,為手術成功打下良好基礎[13];⑤高血壓病史:血壓長時間處于高水平狀態,可使微動脈發生重塑,損傷微血管內皮,導致冠狀動脈微循環障礙,而存在高血壓史者,可因血管收縮因子和擴張因子失衡,損傷微動脈內皮,減弱擴血管作用,從而增加微循環阻力,加重心肌缺血,產生微循環障礙;⑥糖尿病史:長時間慢性高血糖可影響血小板功能和結構,損傷血管內皮細胞,引起微血管病變,同時還可減弱血管內皮細胞修復能力,導致冠狀動脈循環障礙,故學者認為糖尿病是引發微循環障礙的主要原因,而本文結果證實此項說法;⑦吸煙史:吸煙是引發心血管的主要危險因素之一,煙草燃燒可產生一氧化碳和尼古丁,而一氧化碳會阻礙血紅蛋白和氧氣結合,引起血管內皮缺氧、水腫;尼古丁可刺激交感神經興奮,釋放兒茶酚胺,導致冠狀動脈微循環障礙;⑧冠狀動脈慢血流:冠狀動脈血流緩慢主要是因氧自由基增多、缺氧導致,由于大量紅細胞長時間聚集于微血管內皮,可導致局部血流停滯,介導黏附,引起冠狀動脈微循環障礙。
乳酸來自于小腸、腦、皮膚、骨骼肌,屬于葡萄糖無氧代謝的產物,2/3來自游離脂肪供能,1/3來自于葡萄糖供能。經ROC曲線分析,乳酸預測準確率為93.94%,靈敏度91.10%,特異度96.10%,說明乳酸在預測心肌微循環灌注障礙中具有較高效能。同時觀察組乳酸水平高于對照組,經Pearson法分析,心肌微循環灌注狀態與乳酸呈負相關性,說明乳酸水平能夠反映心肌微循環灌注情況。當機體心臟發生缺血缺氧時,無氧酵解成為主要供能途徑,可產生乳酸,而大量乳酸容易引起代謝酸中毒,降低細胞內鉀離子,誘發心律失常和微循環障礙,故說明乳酸與心肌微循環存在一定相關性[14-15]。此外,乳酸與FMC-H時間、癥狀-FMC時間呈正相關性,與TIMI血流、MACEs、糖尿病病史、冠狀動脈慢血流、高血壓病史、吸煙史呈負相關性,說明乳酸與AMI預后的多項指標也存在相關性。AMI發病期間,可因心肌缺血缺氧,增加無氧酵解,產生乳酸,但進行介入術后,可改善組織灌注和缺氧狀態,恢復梗死區域血流灌注,降低乳酸水平,一旦冠狀動脈微循環障礙,可影響心肌環境,“重復”缺氧缺血狀態,而發生此項原因為TIMI血流不佳,也是導致乳酸升高主要因素[16]。
綜上所述,AMI介入術后發生心肌微循環障礙幾率較高,且影響因素較多,故需針對高危因素進行預防、治療,為預后打下良好基礎,同時還需將乳酸作為判定微循環障礙的重要觀察指標,以便為后期治療、預后評估提供科學意見。但本研究例數較少,部分結果無法反映整體情況,故需后期擴大樣本進一步探索。

