貴陽市某地成人HIV抗病毒治療效果及影響因素
鄭燕 曾文姬 宋業兵 劉水青 羅天瓊 黎雙雙 聶婷婷
(貴陽市公共衛生救治中心,貴州 貴陽 550002)
艾滋病(AIDS)是由人類免疫缺陷病毒(HIV)感染引起的,表現為感染者免疫系統進行性破壞,進而引起的各種機會性感染、腫瘤甚至死亡[1]的一種疾病。目前為止無疫苗可預防也無藥物可治愈。高效抗逆轉錄病毒治療(HARRT)是目前針對HIV最有效的治療手段[2],早期的ART不僅能大大減少HIV感染者各種機會性感染的發生[3]、個體發病和死亡的風險[4],同時能減少病毒的傳播風險[5-6]。本研究為了解我市HIV感染者抗病毒治療現狀,分析影響我市抗病毒治療效果的因素,為提高艾滋病抗病毒治療水平提供參考。
1 資料與方法
1.1一般資料 選取我院艾滋病抗病毒治療門診隨訪病例702例為研究對象。納入標準:接受HIV抗病毒治療大于半年;年齡>18歲;患者知情同意;截至調查日期檢測HIV病毒載量和CD4+淋巴細胞計數者。排除標準:患者年齡<18歲;有心理疾病、意識障礙或者溝通障礙等不能完成本次調查者;拒絕接受調查者。
1.2方法 基于HIV感染者的特殊性,本研究采取方便抽樣的方法。根據納入和排除標準,從數據庫中篩選出符合標準的病例,根據抽樣名單本著自愿原則,通過統一培訓的調查員用統一制定的調查表對研究對象進行一對一問卷調查。調查內容包括:患者治療編號、年齡、性別、民族、婚姻、文化程度、職業等,服藥依從性情況以及病毒載量和CD4+淋巴細胞檢測情況等。
1.3統計學方法 調查問卷采用Epidata3.1軟件雙錄入,采用SPSS18.0軟件數據分析,計數資料用%表示,行χ2檢驗,P<0.05差異有統計學意義。
2 結 果
2.1一般人口學特征 此次共調查702人,有效問卷697份問卷,問卷有效率99.29%。被調查者中男483例(69.30%),性別比例2.26:1;以漢族為主545例(78.19%);18~70歲,平均年齡(35.58±9.83)歲;未婚383例(54.95%),離異或喪偶的分別為12.20%和1.87%;以大專及以上為主408例(58.54%);待業者居多237例(34.00%),其次為自由職業者196例(28.12%);本次參與調查者以性傳播為主444例(63.70%),其中同性傳播322例(46.20%);個人收入<5000元/月的347例(49.79%)。見表1。
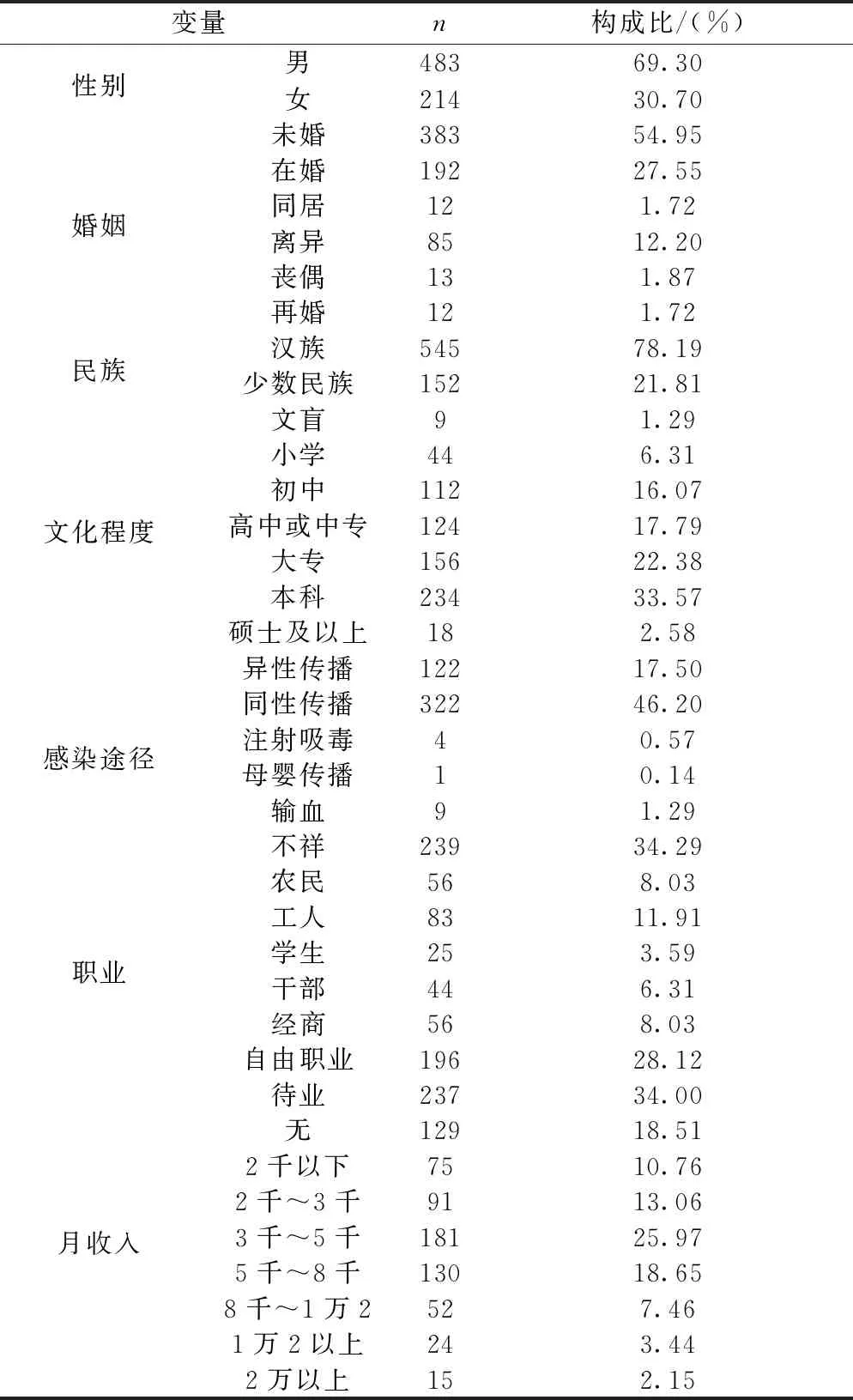
表1 被調查者一般人口學特征
2.2被調查者抗病毒治療情況 被調查者初始抗病毒治療方案主要為,替諾福偉(TDF)+拉米夫定(3TC)+依非韋倫(EFV)共451例(64.71%);齊多夫定(AZT)+3TC+奈韋拉平(NVP)方案共66例(9.47%);AZT+3TC+EFV方案共59例(8.46%);治療方案是二線及自費共22例(3.16%)。現在治療方案主要是,TDF+3TC+EFV共473例(67.86%),其次為二線及自費共181例(25.97%)。基線CD4+T淋巴細胞計數≤200個/ul者147例(21.09%),在200~350個/ul者62例(8.90%),>350個/ul者482例(69.15%)。根據被調查者最近一次病毒載量檢測結果顯示,病毒被完全抑制(<20 copy/ul)的601例(86.23%),病毒載量≥400者24例(3.44%)。抗病毒治療時間在6~12月者45例(6.46%),病毒有效抑制率53.33%;抗病毒治療時間在13~24月者85例(12.20%),病毒有效抑制率72.94%;抗病毒治療時間在25~48月者122例(17.59%),病毒有效抑制率88.52%;抗病毒治療時間>48月者445例(63.85%),病毒有效抑制率91.46%。
2.3被調查者病毒抑制效果的影響因素分析 將被調查者病毒是否被抑制作為因變量,分析病毒抑制的相關影響因素。結果顯示,性別、年齡、接受抗病毒治療時長等均影響被調查者的病毒抑制情況,男性、<35歲、接受抗病毒治療時間越長的感染者,病毒被有效抑制的比例越高,差異有統計學意義(P<0.05)。見表2。
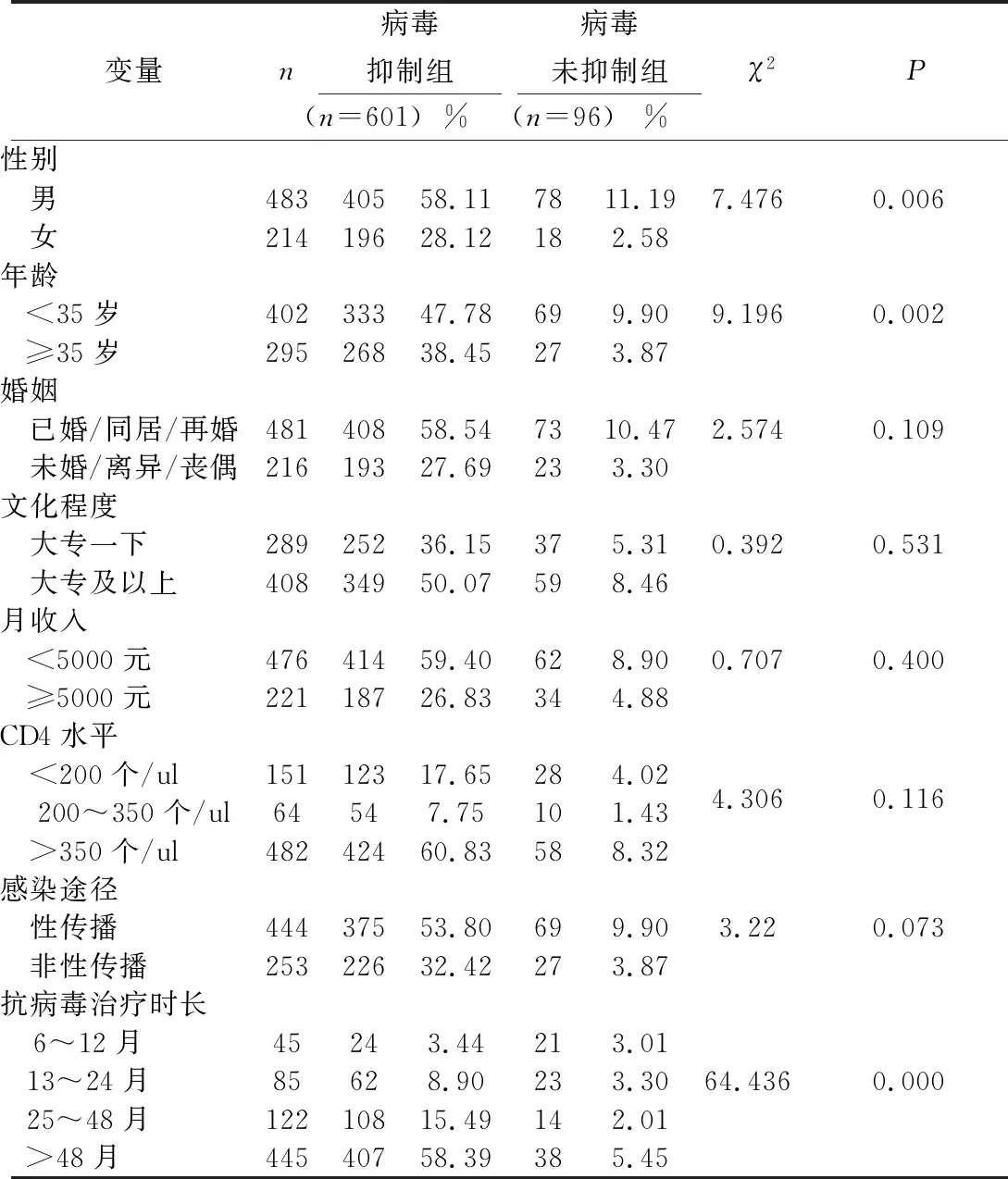
表2 被調查者病毒抑制效果的分析
2.4被調查者漏服藥情況 697例被調查者中,自訴在近半年有漏服藥情況72例(10.33%)。其中男42例(6.03%)高于女性(χ2=12.183,P=0.000)。收入<5千元/月者以及未婚/離異/喪偶的患者均較收入>5千元/月者和在婚/同居的患者漏服藥高2倍以上。對漏服藥物的原因進行分析發現,“出門忘記帶藥想起回家拿又遠”占50.69%(73/144)、“毒副作用”占34.42%(50/144)、“容易忘記”占6.94%(10/144)。有96.27%的被調查者愿意與醫師一起討論做出抗病毒治療方案的決定。
3 討 論
目前ART需要HIV感染者終身服藥,本次調查的697名HIV感染者,以性傳播為主;平均年齡(35.58±9.83)歲;學歷以大專及以上為主、職業以待業和自由職業者居多,與云南省艾滋病流行特征基本一致[7]。基線CD4+T淋巴細胞計數>350個/ul者482例(69.15%),較涼山州的38.2%高,提示該地的艾滋病防治工作取得了一定成效[8]。
697例被調查者初始抗病毒治療方案主要為TDF+3TC+EFV占64.71%。治療方案是二線及自費共22例(3.16%)。根據最近一次病毒載量檢測結果分析,顯示病毒被完全抑制的601例(86.23%)。男性、年齡<35歲、接受抗病毒治療時間越長的感染者,病毒被有效抑制的比例更高,差異有統計學意義(P<0.05)。如果有更好的抗病毒治療藥物可供選擇,有84.51%(589/697)的人愿意選擇更好的抗病毒自費藥,其中有83.36%(491/589)的人能承受自費藥物費用在1000元/月以下。建議在抗病毒治療初期制定最優的個體化抗病毒治療方案,既減少毒副作用給患者帶來的依從性下降,又能快速降病載。
697例被調查者中,自訴在近半年有漏服藥情況72例(10.33%)。男性高于女性(χ2=12.183,P=0.000)。對漏服藥物的原因進行分析,發現“出門忘記帶藥想起回家拿又遠”、“毒副作用”、“容易忘記”是感染者漏服藥物的主要原因。本次被調查者中,有96.27%的被調查者愿意與醫師一起討論做出抗病毒治療方案的決定。可能與該地感染者受教育程度以及收入水平普遍較高有關。HIV感染者服藥依從性差會嚴重影響到抗病毒治療的效果[9],建議:(1)加強HIV感染者治療早期服藥依從性教育,及時發現并準確的處理藥物不良反應,提高其依從性;(2)加強醫護人員特別是個案管理師的培訓,提高個案管理師的業務能力和溝通技能,為感染者提供更高質量的就醫體驗;(3)優化ART方案的同時加大隨訪力度,密切關注感染者在ART早期的服藥情況。(4)充分發揮社會小組和民間組織的力量,創新宣傳模式,采取同伴教育等多種途徑和方式進行健康宣教,提高ART依從性意識。經濟原因和婚姻狀況也是ART依從性的主要影響因素,收入<5千元/月者以及未婚/離異/喪偶的患者是抗病毒治療隨訪管理需要關注的重點人群。

