不同角度屈曲位MRI掃描診斷前交叉韌帶斷裂的價值對比
李 理 湖南省株洲市中醫傷科醫院影像科 412007
前交叉韌帶(ACL)屬于膝關節的重要結構之一,是保證膝關節功能、維持膝關節穩定的關鍵[1-2]。膝關節受損后,常累及ACL損傷、甚至斷裂,嚴重影響膝關節功能,及時發現、及時治療有利于損傷的恢復。MRI掃描對軟組織分辨率極高,并可多角度、多方位掃描,故在篩查、診斷ACL斷裂具有明顯的優勢[3-4]。由于膝關節結構特殊,在行MRI檢查時需選用專用掃描線圈,該線圈材質硬,膝在掃描過程中硬質線圈將墊高腘窩,使得膝關節呈現屈曲位[5]。以往有數據統計不同屈曲角度MRI對ACL斷裂的診斷價值,以及對ACL結構的顯示均存在一定的差異[6-8]。本文選取82例膝關節損傷患者作為研究對象,探討17°、30°屈曲位MRI掃描診斷ACL斷裂的臨床價值,現報道如下。
1 資料與方法
1.1 一般資料 選取2018年1月—2020年6月我院收治的膝關節損傷患者82例作為觀察對象。其中男51例,女31例;年齡27~78歲,平均年齡(46.95±7.22)歲;左側77例,右側43例。本研究患者、家屬知情并簽字同意,經醫院倫理委員會批準。
1.2 方法 所有患者均進行17°、30°屈曲位MRI檢查。患者仰臥于檢查床上,選取1.5T西門子掃描機,并選用膝關節檢查專用線圈,先后進行17°、30°屈曲位掃描。在掃描過程中,將非金屬支架墊于線圈下,可使膝關節屈曲,選用非金屬量角器測量脛骨、股骨間所成的夾角,夾角為150°則為30°屈曲位,夾角為163°則為17°屈曲位。兩種屈曲位角度的掃描范圍均從脛骨粗隆掃描至髕上囊,調整相同的參數、掃描序列。掃描參數、序列如下所示:矢狀位T1WI,TE 12ms,TR 405ms;矢狀位FS PDWI,TE 37ms,TR 2 661ms;冠狀位FS PDWI,TE 35ms,TR 2 418ms;軸位FS PDWI,TE 35ms,TR 2 919ms。FOV為160mm×160mm,矩陣320×256,層厚3.5mm,層間隔0.5mm。將掃描完成的圖像傳至圖像處理中心,由高級職稱的醫師完成圖像分析及處理。兩種角度屈曲位下分別進行ACL全長、ACL內外側束結構顯示情況進行評分。對于ACL斷裂的患者,進行ACL斷端顯示情況評分。
1.3 評價標準 (1)ACL斷裂評價標準:韌帶完全無連續性,且可見異常走行的韌帶纖維,即完全斷裂;韌帶部分無連續性,可見腫脹的韌帶,即部分斷裂;韌帶連續性好,可見梳狀高信號纖維,即正常。(2)ACL全長顯示評分標準:ACL無法辨認、或存在偽影干擾觀察,記1分;ACL可部分顯示,斷面能顯示,或存在偽影但不干擾觀察,記2分;ACL可清晰顯示全長,無偽影,記3分。(3)ACL斷端顯示評分標準:ACL兩斷端均顯示不清晰,記1分;ACL斷端可清晰顯示1個,另1個不清晰,記2分;ACL兩斷端均能顯示清晰,記3分。(4)ACL內外側束顯示評分標準:不能觀察到ACL內外側束,記1分;ACL內外側束可顯示部分,但不清晰,記2分;ACL內外側束可連續顯示清晰,記3分。
1.4 觀察指標 (1)以關節鏡檢為金標準,分別計算17°、30°屈曲位MRI掃描診斷ACL斷裂的靈敏度、特異度、準確度;(2)比較17°、30°屈曲位MRI掃描ACL全長、斷裂ACL斷端、內外側束顯示評分。

2 結果
2.1 關節鏡、不同屈曲位MRI掃描結果 關節鏡示:ACL斷裂陽性50例(60.98%),陰性32例(39.02%);17°屈曲位MRI掃描示:陽性49例(59.76%),陰性33例(40.24%);30°屈曲位MRI檢查示:陽性50例(60.98%),陰性32例(39.02%)。
2.2 17°、30°屈曲位MRI掃描診斷效能 與關節鏡結果比較,17°屈曲位MRI掃描診斷的靈敏度為98.00% (49/50) 、特異度為100.00%(32/32) 、準確度為98.78% (81/82) 。30°屈曲位MRI掃描診斷的靈敏度為100.00% (50/50) 、特異度為100.00%(32/32) 、準確度為100% (82/82) 。 17°、30°屈曲位MRI掃描診斷ACL斷裂的靈敏度、特異度、準確度比較無顯著差異(P>0.05)。見表1。

表1 17°、30°屈曲位MRI掃描診斷效能(n)
2.3 不同屈曲位MRI掃描對ACL結構顯示評分比較 30°屈曲位MRI掃描在顯示ACL全長、斷裂ACL斷端的評分優于17°屈曲位(P<0.05),兩者顯示ACL內外側束評分比較無顯著差異(P>0.05)。見表2。
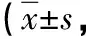
表2 不同屈曲位MRI掃描對ACL結構顯示評分比較分)
3 討論
ACL屬于膝關節的重要結構,起始于股骨外側髁、止于脛骨髁間棘,具有獨特的走行[9-10]。MRI掃描目前被公認為篩查ACL損傷、斷裂的影像學檢查,但由于ACL的特殊性,導致MRI掃描中需特殊體位[11]。國外有研究表明,膝關節采取不同的屈曲角度進行MRI掃描,對ACL斷裂的診斷及對ACL結構的顯示得到不同的結果[12]。國內目前對于該方面的研究甚少,且不同人種、體型可能影響檢查結果。
本研究結果顯示,17°、30°屈曲位MRI掃描診斷ACL斷裂的靈敏度 、特異度、準確度比較無明顯差異(P>0.05)。說明17°、30°屈曲位MRI掃描對ACL斷裂的診斷均具有較高的診斷價值。膝關節正常伸直位時,附著于股骨髁上的ACL顯示平、寬;而采取屈曲位時,ACL可見發生扭曲的纖維束,并可見清晰的束狀結構。另外膝關節伸直位時,正常ACL為拉緊繃直,使得其附著于股骨一端顯示不清晰,而屈曲位時,ACL相對松弛,兩端距離縮短,使得容積偽影減少,顯示更清晰。因此采取屈曲位時,MRI掃描診斷ACL斷裂的臨床價值更高。國外Muhle等選取40例膝關節損傷患者進行研究,分別采取30°、55°屈曲位MRI掃描,結果亦發現兩者對ACL斷裂的診斷價值基本一致[13]。進一步說明屈曲位MRI掃描對ACL具有更高的診斷價值。
為更清晰顯示ACL相關結構,本研究進一步比較17°、30°屈曲位MRI掃描顯示ACL相關結構的評分,結果顯示30°屈曲位MRI掃描在顯示ACL全長、斷裂ACL斷端的評分優于17°屈曲位(P<0.05),說明在ACL全長、斷裂ACL斷端的顯示應采取30°屈曲位MRI掃描。分析原因:膝關節不同體位,ACL纖維發生不同改變,當膝關節17°屈曲位時,附著于股骨端、髁間頂之間的ACL分離距離不夠充分,引起ACL股骨附著端顯示不清,而ACL斷裂的斷端最易發生于股骨附著端,從而導致斷端顯示評分下降。而ACL起始于股骨附著端顯示不清晰,導致無法清晰顯示ACL的全長。
ACL由內、外側束組成,膝關節伸直位時,外側束拉緊、內側束松弛;膝關節屈曲時,外側束松弛、內側束拉緊;內外側束成螺旋、扭曲狀。隨著屈曲角度的增大,內外側束螺旋、扭曲越明顯,顯示越清晰[14]。本文結果顯示,ACL內外側束評分中兩者比較無明顯差異(P>0.05),說明17°、30°屈曲位MRI掃描對顯示ACL內、外側束無明顯區別。導致該結果可能與膝關節屈曲的角度不夠、內外側束螺旋不足有關。
綜上所述,17°、30°屈曲位MRI掃描對ACL斷裂診斷均具有較高的價值,在顯示ACL長度、斷裂ACL的斷端方面30°屈曲位MRI更優。

