基于循證理論的預見性護理對腦動脈瘤患者術后認知功能及并發癥發生的影響
朱曉萌
山東大學齊魯醫院神經外科,濟南 250002
腦動脈瘤是指因顱內血管囊狀擴張而引起血管壁變薄并最終誘發瘤體樣改變的血管病變類型,其發病機制較為復雜,目前仍尚未完全明確。臨床研究發現,其發生可能與遺傳、創傷、動脈硬化及先天性畸形等因素有關〔1〕。腦動脈瘤患者術后并發癥較多,其中瘤體破裂出血是最為嚴重的并發癥之一,臨床表現為噴射性嘔吐、意識模糊及意識功能下降等顱內高壓癥狀〔2〕。基于循證理論的預見性護理是在結合循證依據的基礎上,通過對護理程度進行準確分析,預知可能存在的護理風險,為實施有效的護理對策提供相應指導〔3〕。本研究探討了基于循證理論的預見性護理對腦動脈瘤患者術后認知功能及并發癥發生的影響。
1 資料與方法
1.1 一般資料
選取2018年1月至2018年12月我院收治的腦動脈瘤患者126例,隨機分為觀察組與對照組,各63例。觀察組男35例,女28例;年齡41~78歲,平均年齡(52.14±13.29)歲;Hunt-Hess分級:Ⅰ型9例,Ⅱ型19例,Ⅲ型23例,Ⅳ型12例。對照組男37例,女26例;年齡43~81歲,平均年齡(53.72±13.51)歲;Hunt-Hess分級:Ⅰ型11例,Ⅱ型21例,Ⅲ型18例,Ⅳ型13例。納入標準〔4〕:①所有腦動脈瘤患者均由顱腦磁共振(MRI)、頭顱CT血管成像及全腦血管造影術(DSA)等影像學檢查加以明確診斷;②所有患者入院后均行顯微夾閉術或介入栓塞術進行治療;③所有患者及家屬均知情同意,簽署患者知情同意書且經本院倫理委員會批準。排除標準〔5〕:①患者有精神類疾病史;②患者合并心肝腎等主要臟器病變;③患者存在嚴重感染;④患者有免疫系統疾病或凝血功能障礙;⑤患者有認知功能障礙不能正常交流。兩組患者性別、平均年齡以及Hunt-Hess分級比較差異不明顯(P>0.05),具有可比性。
1.2 方法
對照組患者入院后采用常規護理(主要包括健康宣教、基礎護理、預防感染、嚴格執行無菌技術操作以及限制探視等,同時密切關注患者病情變化并向患者講解注意事項)。患者入院后會因擔心手術治療效果及治療費用高等原因而導致不同程度的心理變化,責任護士需對患者手術方式、現病史及既往病史等進行全面了解,詳盡記錄患者的病例資料,因此責任護士應加強與患者的交流與溝通,增強患者戰勝疾病的信心,使患者以積極的心態配合醫護人員的治療。觀察組患者在對照組基礎上給予基于循證理論的預見性護理,護理時間為3個月。護理措施主要包括:(1)護理小組的建立:成立由護士長及責任護士組成的基于循證理論的預見性護理小組,并由護士長擔任組長,密切配合醫師工作,針對患者在入院治療過程中可能遇到的問題由小組成員進行討論,并結合臨床經驗制定相應的護理方案。(2)循證支持:搜集中國知網、萬方、Pubmed及Sciencdirct等數據庫檢索近5年有關腦動脈瘤患者術后護理的參考文獻,在閱讀文獻資料期間結合患者的病例資料,發現腦動脈瘤患者術后認知功能普遍較低,是護理的難點,臨床升華至理論,通過將理論與實踐進行有效融合,為制定基于循證理論的預見性護理對策進行安全、先進、有效、科學與實用性措施進行指導。(3)認知功能護理:待患者病情穩定后,由責任護士指導患者家屬采用聽覺、觸覺及視覺刺激等促進患者蘇醒。聽覺刺激主要包括給患者播放音樂或由家屬與呼喚患者名字、與患者交談等方式;觸覺刺激主要包括撫觸、按摩(可選擇風府、肩俞、百會、曲池等穴位進行有規律按壓)或擦浴患者皮膚;視覺刺激主要包括用電視畫面、手電筒光線等對患者進行刺激。術后2 w可在上述方法的基礎上,由家屬協助患者采取辨認人和物、回憶過去、分辨方位及讀文章等方式訓練患者認知功能;術后3 w可在患者家屬協助下幫助患者進行記憶力和計算力訓練;術后4 w可在患者家屬協助下訓練患者解決問題能力。(4)預見性護理的循證應用:①腦血管痙攣:術后患者的血流動力學的變化異常,且術后7 d并發腦血管痙攣的高峰期,通過對患者病情進行實時監測,可有助于為患者的病情早期診斷與治療選擇最佳時機。②舒適護理:為患者創造良好的住院環境,如病房內應該保持通風、安靜及采用柔和的壁燈或地燈等,防止因噪音、強光等刺激而增加患者發生腦血管痙攣的風險,保證患者睡眠質量;此外責任護士應加強護理操作的熟練程度,防止在給患者喂食喂水期間發生嗆咳。③壓瘡:責任護士應定期協助患者進行翻身,定期更換床單、衣物,對于大小便失禁患者應注意保持會陰部與肛周干燥清潔,必要時骨突出部可采用德濕膚減壓貼進行覆蓋。④感染:注意患者口腔清潔,對于臥床不起無法自理的患者,責任護士應給予早晚各一次口腔護理,可有效防止患者口腔感染與改善食欲,起到促進患者康復的效果。對于留置引流管的患者,應注意引流外口高于引流內口,同時應維持導管密閉與暢通,以防導管逆行造成感染。除此之外,責任護士應嚴格掌握拔管適應證并每天對留置引流管的必要性進行評定,操作期間應加強手衛生、嚴格執行無菌操作,可有效預防顱內感染與泌尿系統感染。
1.3 觀察指標與評定標準
兩組患者護理前后簡易精神狀態評價量表(MMSE)評分及術后并發癥發生情況。評定標準:護理前后患者認知功能采用MMSE量表進行評估,包括定向力(0~10分)、記憶力(0~3分)、注意力和計算力(0~5分)、回憶能力(0~3分)、語言能力(0~9分)五個維度,總共30個條目,每個條目答對與答錯分別計1分、0分,總分0~30分,分值與患者認知功能呈正比,分值越高說明患者認知功能水平越高。
1.4 統計學方法
2 結果
2.1兩組患者MMSE評分比較(表1)。
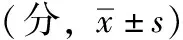
表1 兩組患者MMSE評分
2.2兩組患者術后并發癥比較(表2)。
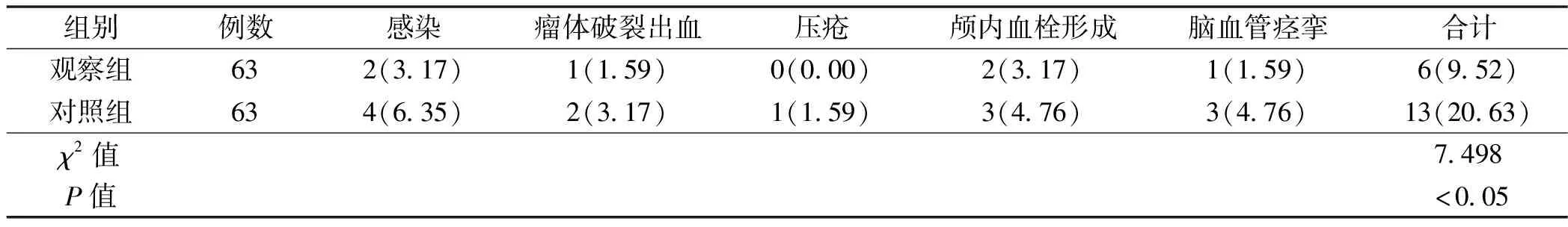
表2 兩組患者術后并發癥[n(%)]
3 討論
腦動脈瘤病情隱匿,發病機制較為復雜,且臨床癥狀并不明顯,因此一部分患者是在健康體檢中被確診,而另一部分患者則在發生瘤體破裂出血后才被初次診斷,瘤體破裂出血會使患者死亡風險明顯增加〔6-7〕。臨床研究發現,完善健康宣教與常規體檢有助于提高對腦動脈瘤的診斷效能,患者病情一旦被明確診斷,應及時實施顯微夾閉術或介入栓塞術進行治療,通過阻斷病變血管的血液供應而預防瘤體破裂出血〔8-9〕。文獻資料報道,預見性護理可有效降低腦動脈瘤患者術后并發癥發生風險〔10〕。基于循證理論的預見性護理是在結合循證依據的基礎上,將臨床經驗升華至理論,通過將理論與實踐進行有效融合,可為制定合理、有效與科學化的預見性護理方案提供理論指導,對術后并發癥的發生起到提前預防作用〔11〕。
本研究結果發現,護理后觀察組患者定向力、記憶力、注意力和計算力、回憶能力、語言能力評分均分別明顯高于對照組,分析其原因可能是基于循證理論的預見性護理可抓住患者神經功能恢復的黃金時期,由于神經系統的可塑性,通過對運動通路上的各個神經元采用利用不同方式進行刺激,以此來調節神經元的興奮性,有助于患者術后神經通路重建與修復,從而提高了認知功能。護理后觀察組腦動脈瘤患者術后并發癥發生率明顯低于對照組,表明對腦動脈瘤患者給予基于循證理論的預見性護理可有效預防感染、瘤體破裂出血、壓瘡、顱內血栓形成及腦血管痙攣等術后并發癥的發生,與相關文獻報道預見性護理是預防腦血管痙攣的主要手段相一致〔12〕,可見術后并發癥的早期預防與處理可有效減少術后殘疾的發生與恢復神經功能,更加安全可靠。
總之,對腦動脈瘤患者給予基于循證理論的預見性護理可明顯提升患者認知功能,且術后并發癥發生率較低,值得推廣應用。
利益沖突所有作者均聲明不存在利益沖突

