腹腔鏡膽總管探查取石術治療膽囊結石并膽總管結石臨床效果觀察
王春華
河南上蔡縣人民醫院普外科 上蔡 463800
膽囊結石合并膽總管結石是普外科的常見病。若結石造成膽囊管或膽總管阻塞,可引起急性膽囊炎、膽管炎、膽源性胰腺炎長期反復發作,甚至可導致全身感染和膽汁性肝硬變,嚴重影響患者的生存質量和生命安全。超聲和MRCP是無創及準確的檢查方法,膽總管探查取石術是有效的治療手段[1-2]。本研究通過對80例行膽總管切開取石術的膽囊結石并膽總管結石患者的臨床資料進行分析,以探討腹腔鏡膽總管探查取石術(laparoscopic common duct exploration,LCBDE)的臨床治療效果。
1 材料與方法
1.1一般資料回顧性分析2018-01—2019-12我院行膽總管探查取石術治療的80例膽囊結石并膽總管結石患者的臨床資料。納入標準:(1)經超聲和MRCP檢查確診為膽囊結石并膽總管結石。(2)均由同一組醫生成功完成膽總管探查取石術。(3)臨床資料完整。排除標準:(1)肝內膽管結石及膽管狹窄的患者。(2) 存在精神系統疾病,或合并嚴重肝損傷的患者。(3)膽道惡性腫瘤患者。依據不同手術方案分為開腹組與腹腔鏡組,各40例。2組患者的基線資料差異無統計學意義(P>0.05),見表1。患者均簽署知情同意書。
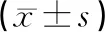
表1 2組患者的基線資料比較
1.2方法[3-4]腹腔鏡組在氣管插管全麻下實施LCBDE:臍緣1.0 cm切口,建立人工氣腹,維持氣腹壓力12~14 mmHg(1 mmHg=0.133 kPa)。常規四孔法探查腹腔、切除膽囊。將膽囊管殘端稍向右牽引,顯露并切開膽總管前壁,采用取石鉗取出結石。經劍突下戳孔將膽道鏡由膽總管切口置入膽總管內,對肝內外膽管進行全方位探查。應用網籃、超聲或鈥激光碎石、水沖等方法將膽道鏡所觀察到的結石取出。膽道鏡探查確認膽管內無殘留結石、膽管無狹窄,放置T管,縫閉膽總管切口。注水試驗無滲漏后,將T管自右腋前線戳孔引出。文氏孔處放置引流管。自腋前線肋緣下切口引出。開腹組:在氣管插管全麻下經右上腹肋緣下8~10 cm斜切口完成膽囊切除,并應用膽道鏡實施膽總管探查取石術。
1.3觀察項目(1)手術時間、術中出血量,以及術后下床活動時間、胃腸功能恢復時間和住院時間。(2)術后并發癥(切口感染、膽漏、結石殘留、膽管損傷)。
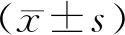
2 結果
2.1手術時間等指標腹腔鏡組的手術時間、術中出血量,以及術后下床活動時間、胃腸功能恢復時間和住院時間均少于開腹組,差異有統計學意義(P<0.05)。見表2。
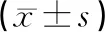
表2 2組患者手術時間等指標比較
2.2術后并發癥2組術后并發癥發生率差異無統計學意義(P>0.05),見表3。膽漏患者均經腹腔引流管引流后3~7 d痊愈。結石殘留患者均于術后第6周經T管竇道應用膽道鏡取出。

表3 2組患者術后并發癥發生率比較
3 討論
目前臨床用于治療膽囊結石合并膽總管結石的方法有多種,無論采取何種方法,均需遵循“取盡結石、去除病灶、解除狹窄、通暢引流,以及防止反流”的原則[5]。傳統開腹膽總管探查取石術是臨床治療膽囊結石并膽總管結石的經典術式,效果良好且安全性高。其主要不足有:(1)創傷較大,術后疼痛劇烈,不利于患者早期活動。(2)對腹腔臟器,尤其是對胃腸道的干擾較大,易引起胃腸功能紊亂,影響患者術后恢復。(3)術后切口感染風險較高。故術后患者住院時間較長[6-7]。
近年來,隨著微創理念的普及和腹腔鏡技術的發展,LCBDE術因具有創傷小、術后疼痛輕,以及患者術后康復快等優勢,已成為治療膽囊結石并膽總管結石的主要術式[8-9]。賈利猛[10]研究表明,采用LCBDE治療肝膽管結石,可減少手術并發癥發生率,縮短患者住院時間,有效提升患者生活質量,臨床效果確切。本研究回顧性分析了近年來我院普外科行膽總管探查取石術治療的80例膽囊結石并膽總管結石患者的臨床資料。結果顯示,腹腔鏡組的手術時間、術中出血量,以及術后下床活動時間、胃腸功能恢復時間和住院時間均少于開腹組,差異有統計學意義;而且無1例發生切口感染和膽管損傷,并發癥發生率與開腹膽總管探查取石術差異無統計學意義。分析其原因在于[11-13]:(1)在氣腹下通過腹腔鏡攝像系統將手術野清晰放大在監視器的屏幕上,手術操作空間大、局部解剖結構清晰,有利于術者精準進行操作。(2)通過腹壁4個小戳口施術,利用微創器械在相對封閉的腹腔內施術,不但創傷較小、術后患者疼痛輕,患者可早期下床活動,而且對胃腸干擾小。故有利于促進腸蠕動和加快胃腸道功能恢復。
綜上所述,LCBDE治療膽囊結石并膽總管結石,具有手術創傷小、術中出血量少,以及術后并發癥發生率低和患者恢復快等優勢。

