甲狀腺癌合并糖尿病病人術(shù)前口服5%葡萄糖溶液的可行性及效果分析
甲狀腺癌是內(nèi)分泌系統(tǒng)疾病最多見(jiàn)的一種惡性腫瘤[1]。有研究指出,患2型糖尿病病人出現(xiàn)甲狀腺癌的概率為非糖尿病病人的2~3倍[2-3],其中病史超過(guò)6年、服藥者的概率相對(duì)更高[4-5]。對(duì)甲狀腺癌的治療目前最優(yōu)手段是手術(shù),而在圍術(shù)期常出現(xiàn)血糖異常增高的情況。專家共識(shí)及指南提出,非糖尿病的甲狀腺癌病人術(shù)前10 h、2 h前飲入12.5%糖類飲料能使術(shù)后應(yīng)激和胰島素抵抗有所減少[6-8]。有學(xué)者指出,糖尿病病人無(wú)法正常分泌胰島素或是存在胰島素抵抗,若術(shù)前禁食禁飲的時(shí)間過(guò)長(zhǎng),易引發(fā)血糖改變,造成術(shù)后并發(fā)癥[9]。目前針對(duì)甲狀腺癌合并糖尿病病人術(shù)前進(jìn)食禁水的研究極少,本研究就此類病人術(shù)前口服5%葡萄糖溶液的可行性及效果展開(kāi)分析。現(xiàn)報(bào)告如下。
1 資料與方法
1.1 一般資料 選取2018年1月—2019年12月在我院行甲狀腺癌手術(shù)的300例糖尿病病人為研究對(duì)象。入選標(biāo)準(zhǔn):明確診斷為甲狀腺癌合并糖尿病、沒(méi)有發(fā)生遠(yuǎn)處轉(zhuǎn)移并無(wú)接受外科手術(shù);認(rèn)知無(wú)問(wèn)題,能夠較好地理解;院前未行其他治療;病人及其家屬都知曉且自愿加入此次研究。排除標(biāo)準(zhǔn):心肺功能不正常;腰背部、肩頸曾患慢性病;同時(shí)存在其他重度內(nèi)科疾病;胃腸消化吸收功能異常;難以與人正常互動(dòng),聽(tīng)力異常;無(wú)法完成治療方案。采用隨機(jī)法將研究對(duì)象分為對(duì)照組104例、觀察組1 100例、觀察組2 96例。3組病人一般資料比較差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性,詳見(jiàn)表1。本研究已經(jīng)我院倫理委員會(huì)批準(zhǔn)。

表1 3組病人一般資料比較
1.2 干預(yù)方法
1.2.1 常規(guī)護(hù)理 病人在入院后均接受常規(guī)健康教育,并將健康教育指引單掛在床旁。手術(shù)前開(kāi)展頸部過(guò)伸和床上體位移動(dòng)訓(xùn)練,病人在術(shù)前3 d依照常規(guī)不再服用降糖藥,改成注射胰島素;術(shù)中將其體溫保持在36~37 ℃,靜脈輸注液體總量以1 000~2 000 mL為宜,術(shù)中對(duì)血糖進(jìn)行監(jiān)測(cè),并避免出現(xiàn)壓力性損傷;待麻醉清醒后病人可以馬上飲水,飲食逐步轉(zhuǎn)變?yōu)檎#_保引流不受阻,術(shù)后血糖的監(jiān)測(cè)依常規(guī)進(jìn)行。
1.2.2 對(duì)照組干預(yù)方法 常規(guī)給予術(shù)前6 h禁飲、術(shù)前10 h禁食。
1.2.3 觀察組干預(yù)方法 設(shè)立多學(xué)科管理小組,共7位成員,即營(yíng)養(yǎng)師、麻醉科醫(yī)生、內(nèi)分泌科醫(yī)生、頭頸外科主任、主管醫(yī)生、護(hù)士長(zhǎng)、主管護(hù)士各1人,組長(zhǎng)為科主任。全組均接受與加速康復(fù)外科禁飲禁食理論有關(guān)的知識(shí)培訓(xùn),且已通過(guò)相應(yīng)的考核。經(jīng)全院頭頸外科、內(nèi)科及麻醉科專家探討及前期預(yù)試驗(yàn),最終將觀察組的術(shù)前飲水方案定下來(lái)。觀察組1:術(shù)前晚21:00~22:00飲800~1 000 mL溫開(kāi)水(35~37 ℃),要求1 h內(nèi)飲完,術(shù)晨05:30~06:00飲300~500 mL溫開(kāi)水(35~37 ℃),0.5 h內(nèi)飲完。觀察組2:術(shù)前晚21:00~22:00飲800~1 000 mL 的5%葡萄糖溶液(35~37 ℃),1 h內(nèi)飲完,術(shù)晨05:30~06:00飲300~500 mL的5%葡萄糖溶液(35~37 ℃),0.5 h內(nèi)飲完。
1.3 評(píng)價(jià)指標(biāo) ①血清C反應(yīng)蛋白:測(cè)量時(shí)間分別為入院后第2天晨、術(shù)后1 d及3 d。②血糖:分別對(duì)病人入院后第2天空腹血糖、術(shù)晨口服液體2 h后血糖以及術(shù)后1 d空腹血糖進(jìn)行監(jiān)測(cè)。③咽喉疼痛程度:評(píng)估選用的是疼痛評(píng)分5分法[10]。Ⅳ級(jí)表現(xiàn)為劇烈頭痛,零忍受,極大干擾到病人的睡眠及生活,需用鎮(zhèn)痛藥物;Ⅲ級(jí)表現(xiàn)為疼痛顯著,需用止痛藥物;Ⅱ級(jí)表現(xiàn)為疼痛比較顯著,對(duì)病人睡眠造成影響;Ⅰ級(jí)表現(xiàn)為可以承受的疼痛,睡眠及生活不受干擾;0級(jí)表現(xiàn)為無(wú)痛。術(shù)后每天對(duì)病人生命體征監(jiān)測(cè)時(shí)進(jìn)行評(píng)估。④切口愈合延遲:切口愈合時(shí)間、持續(xù)滲出時(shí)間超過(guò)10 d、1 d,切口邊緣分離的長(zhǎng)度、寬度分別大于2 cm、1 cm[11]。⑤切口感染:切口出現(xiàn)紅、腫、熱、痛等,切口深部穿刺抽出膿性分泌物且其細(xì)菌培養(yǎng)呈陽(yáng)性,或是切口表面可見(jiàn)膿性分泌物[12]。⑥病人口渴狀況:評(píng)價(jià)選用的是數(shù)字評(píng)分法[13],用0~10分代表口渴的具體程度,0分為不渴,10分為難以忍受的口渴,病人結(jié)合自己的實(shí)際狀況做出選擇。評(píng)估時(shí)間分別為術(shù)晨晨起時(shí)、飲用液體前、入手術(shù)室前。⑦誤吸:若病人飲水后發(fā)生刺激性嗆咳、氣促、窒息、發(fā)紺、麻醉氣管插管內(nèi)吸出葡萄糖類物質(zhì)等即可做出誤吸的判斷[14]。

2 結(jié)果
2.1 3組病人血清C反應(yīng)蛋白、血糖比較(見(jiàn)表2) 3組術(shù)后1 d病人血清C反應(yīng)蛋白比較差異有統(tǒng)計(jì)學(xué)意義(P<0.05);3組病人術(shù)后1 d血糖比較差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。
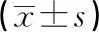
表2 3組病人血清C反應(yīng)蛋白、血糖比較
2.2 3組病人咽喉疼痛程度比較(見(jiàn)表3)

表3 3組病人咽喉疼痛程度比較 單位:例(%)
2.3 3組病人并發(fā)癥發(fā)生率、入手術(shù)室前口渴評(píng)分比較 3組病人均沒(méi)有出現(xiàn)誤吸。3組病人其他并發(fā)癥發(fā)生率、入手術(shù)室前口渴評(píng)分比較見(jiàn)表4。

表4 3組病人并發(fā)癥發(fā)生率、入手術(shù)室前口渴評(píng)分比較
3 討論
對(duì)甲狀腺癌合并糖尿病病人來(lái)說(shuō),圍術(shù)期血糖之所以會(huì)出現(xiàn)改變,主要是由于激素的運(yùn)用、飲食的不同等,一旦圍術(shù)期出現(xiàn)低血糖,則病人傷口延遲愈合、感染的發(fā)生率都會(huì)有所上升,嚴(yán)重者會(huì)直接死亡[15-16]。本研究對(duì)甲狀腺癌合并糖尿病病人術(shù)前口服5%葡萄糖溶液后的血糖改變情況進(jìn)行了監(jiān)測(cè),發(fā)現(xiàn)在術(shù)晨飲用5%葡萄糖溶液后的2 h其血糖出現(xiàn)了短時(shí)間增加,然而術(shù)后1 d空腹血糖比較差異無(wú)統(tǒng)計(jì)學(xué)意義。從本次研究結(jié)果可以得知,觀察組2手術(shù)前晚和術(shù)晨口服5%葡萄糖溶液,糖類含量約為正常病人的1/2,將口服時(shí)長(zhǎng)保持在0.5~1.0 h,以使葡萄糖的吸收速度變緩,造成的血糖改變較小。有研究提出,糖尿病病人的血糖可在口服5%葡萄糖3 h后回至基線水平[17],同時(shí)在其他外科領(lǐng)域做了相應(yīng)的檢驗(yàn),沒(méi)有出現(xiàn)誤吸、高血糖[18-19]。在此次研究中術(shù)晨飲5%葡萄糖溶液的病人血糖在飲后2 h后出現(xiàn)了少許上升,但是平均血糖≤13.9 mmol/L,在全身麻醉氣管插管前對(duì)血糖進(jìn)行監(jiān)測(cè)發(fā)現(xiàn)已經(jīng)回到正常水平,沒(méi)有對(duì)手術(shù)造成任何干擾。目前國(guó)際上普遍認(rèn)為對(duì)外科手術(shù)病人運(yùn)用適度寬松的血糖控制目標(biāo)是有利的[16],5%葡萄糖溶液是液體,而胃的排空時(shí)間比較短,此次研究讓病人在手術(shù)前3 h口服5%葡萄糖溶液,所有的病人都沒(méi)有因此出現(xiàn)全身麻醉插管誤吸。所以,甲狀腺癌合并糖尿病病人術(shù)前適量口服5%葡萄糖溶液并不會(huì)使術(shù)后出現(xiàn)誤吸、高血糖的概率上升。血清C反應(yīng)蛋白能夠把機(jī)體應(yīng)激水平展現(xiàn)出來(lái),因?yàn)槭中g(shù)和腫瘤自身是應(yīng)激源,再加上其在糖尿病的發(fā)展中有所參與[13],故3組病人圍術(shù)期血清C反應(yīng)蛋白值都比正常值高。相較于對(duì)照組而言,其他兩組病人術(shù)后血清C反應(yīng)蛋白相對(duì)較低,究其根本,或許是因?yàn)椴∪嗽陲嬘?%葡萄糖溶液、溫開(kāi)水后不適感明顯減少,如口渴等,從而整體應(yīng)激狀態(tài)下降。
從本次研究結(jié)果不難發(fā)現(xiàn),術(shù)晨口服溫開(kāi)水、5%葡萄糖溶液都有助于病人術(shù)后咽喉疼痛及口渴感的改善,而且和口服液體的類型沒(méi)有關(guān)聯(lián)性,這和耿雅文等[20-21]的研究結(jié)論基本相同。因?yàn)榧谞钕偃槭中g(shù)存在氣管插管的機(jī)械刺激,再加上術(shù)后頸部加壓包扎,會(huì)使病人出現(xiàn)吞咽痛等[22],術(shù)前口服液體能夠在全身麻醉氣管插管前把咽喉部表面的異物沖掉,并使局部處于濕潤(rùn)狀態(tài),這對(duì)于術(shù)后口渴、咽喉痛的減輕極其有益。在咽喉疼痛、口渴方面,觀察組1、觀察組2比較差異無(wú)統(tǒng)計(jì)學(xué)意義。手術(shù)前對(duì)5%葡萄糖溶液進(jìn)行口服,可以使病人的口渴感、咽喉疼痛感減弱,使其更加舒適。所以,建議病人術(shù)前口服液體,而且應(yīng)使麻醉手術(shù)等待時(shí)間盡可能短。
因甲狀腺癌合并糖尿病病人的巨噬細(xì)胞無(wú)法發(fā)揮正常功能,故而易于并發(fā)血管性疾病、周圍神經(jīng)病變,從而使血液供應(yīng)異常[23],再加上頸部組織比較疏松,局部有著十分豐富的血液循環(huán),術(shù)后創(chuàng)腔一般都會(huì)出現(xiàn)滲血、積液等,引發(fā)切口延遲愈合、感染[24]。從此次研究結(jié)果可以看出,此類病人術(shù)前口服5%葡萄糖溶液,可以使其發(fā)生切口延遲愈合的概率有所減小,這或許是因?yàn)樘悄虿〔∪藱C(jī)體已經(jīng)適應(yīng)高水平的血糖,術(shù)前口服該溶液之后,機(jī)體不會(huì)過(guò)于排斥高血糖環(huán)境,手術(shù)區(qū)局部組織能夠使微循環(huán)保持穩(wěn)定。
總之,甲狀腺癌合并糖尿病病人術(shù)前口服5%葡萄糖溶液具有可行性,不但不會(huì)使其術(shù)后血糖上升,而且還可以使其口渴感、咽喉疼痛感的緩解,同時(shí)還有助于術(shù)后應(yīng)激反應(yīng)減少、切口延遲愈合率下降。但是,本次研究并未就口服葡萄糖溶液的時(shí)間、濃度、量做深度的全面研究,后期還需就此方面進(jìn)行完善。

