輕比重液在老年股骨頸骨折患者行單側股骨頭置換術中的應用及睡眠質量比較
陳劍
(北京百子灣和美婦兒醫院麻醉科,北京,100020)
在股骨頸骨折的臨床治療中,有80%以上的患者年齡在60歲以上,而單側股骨頭置換術主要應用于病情較重的老年患者,更需要應用這種手段進行治療[1]。由于老年患者的循環系統代償調節能力降低,并多數伴有糖尿病、高血壓或者是心臟病。因此確保手術麻醉的質量與安全,是醫務工作者必須要著重考慮的問題。基于此,本文將針對老年患者單側股骨頭置換術中,應用輕比重液的效果展開比較與分析,現報道如下。
1 資料與方法
1.1 一般資料 選取2017年1月至2019年1月北京百子灣和美婦兒醫院行單側人工股骨頭置換術患者100例作為研究對象,按照隨機數字表法隨機分為輕比重液組和重比重液組,每組50例。輕比重液組中男25例,女25例,年齡61~82歲,平均年齡(73.34±4.56)歲,體質量45~89 kg,平均體質量(66.69±2.31)kg。重比重液組中男23例,女27例,年齡62~84歲,平均年齡(73.38±4.53)歲,體質量44~88 kg,平均體質量(65.91±2.09)kg。ASA分級Ⅰ~Ⅲ級,所有患者術前均對原發病進行積極治療,盡量維持生命體征和內環境相對穩定。一般資料經統計學分析,差異無統計學意義(P>0.05),具有可比性。
1.2 治療方法 輕比重液組選用1%羅派卡因和注射用水各1.5 mL配成0.5%的羅派卡因2~3 mL作為腰麻藥;重比重液組選用1%羅派卡因和10%葡萄糖注射液各1.5 mL配成0.5%的羅派卡因2~3 mL作為腰麻藥。注藥完畢后,拔出腰麻針快速向頭端置入硬膜外導管3~4 cm。輕比重液組保持穿刺體位15 min,重比重液組快速翻身平躺15 min。調整患側麻醉平面T10左右。
1.3 觀察指標 1)測定2組患者感覺阻滯起效時間、感覺阻滯持續時間、運動阻滯起效時間、運動阻滯的維持時間行比較分析。2)比較分析2組患者血流動力學,記錄2組患者麻醉前后5 min、15 min、30 min血壓和心率變化情況。3)2組患者麻醉不良反應的發生情況,其中主要包含低血壓、惡心嘔吐、呼吸抑制。4)睡眠質量:優質睡眠為患者每次睡眠時間達到8~10 h。

2 結果
2.1 2組患者神經阻滯效果比較 輕比重液組感覺阻滯起效時間、運動阻滯起效時間少于重比重液組,差異有統計學意義(P<0.05);2組感覺阻滯持續時間、運動阻滯恢復時間比較,差異無統計學意義(P>0.05)。見表1。
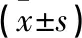
表1 2組患者神經阻滯效果比較
2.2 2組患者麻醉后不良反應發生率比較 重比重液組麻醉后發生低血壓31例、呼吸抑制12例,惡心嘔吐16例;輕比重液組發生低血壓18例、呼吸抑制4例、惡心嘔吐2例。輕比重液組患者發生麻醉不良反應的概率要明顯低于重比重液組,差異有統計學意義(P<0.05)。
2.3 2組患者術中血流動力學變化比較 2組患者血流動力學與術前比較,輕比重液組對血流動力學影響小,差異有統計學意義(P<0.05)。見表2。

表2 2組患者術中血流動力學變化比較
2.4 2組患者睡眠質量比較 輕比重液組患者優質睡眠48例,重比重液組患者優質睡眠39例,輕比重液組患者睡眠質量高于重比重液組,差異有統計學意義(P<0.05)。
3 討論
對于單側股骨頭置換術而言,具有出血量多、創面廣、操作復雜、損傷機體、骨水泥假體植入數分鐘內容易出現骨水泥綜合征等特征,會造成老年患者出現心律不齊、低氧血癥、血壓突然下降、心動過緩,并對老年患者的睡眠產生不良影響,甚至是猝死的情況[2]。老年患者手術期間,硬膜外麻醉最為適用,但是由于硬膜外用藥量比較大,并且因為阻滯不全,需要同其他鎮痛藥物配合,此時會對患者呼吸、循環造成影響,導致患者降低體液免疫功能,特別是對于老年患者,其風險性要更大[3]。通過輕比重液的方法進行麻醉,患者出現術后麻醉并發癥的概率更低,對患者睡眠產生的影響更小。
綜合所述,對老年患者行單側股骨頭置換術期間應用輕比重液麻醉是安全有效的,對血流動力學影響小,且不良反應發生率較低,值得臨床推廣應用。

