血清PCT、CRP、SAA、WBC及IL-8聯合檢測對不同病原感染所致小兒肺炎的評價作用分析
鄭水娥,朱紅梅,湯俊峰,朱 虹
(福建醫科大學附屬三明第一醫院檢驗科,福建 三明 365000)
小兒肺炎屬于兒科臨床上較為常見的一種呼吸系統疾病,主要是由病原體感染或過敏反應等因素導致的肺部炎性反應。臨床上主要將小兒肺炎按照不同病原體感染所致分成細菌性肺炎、病毒性肺炎以及肺炎支原體肺炎等,不同病原體感染的肺炎在臨床上可表現出相近癥狀,從而增加了診斷的難度[1]。因此,尋找一種有效的鑒別診斷小兒肺炎手段具有極其重要的意義。PCT、WBC是目前臨床上應用較為廣泛的檢驗指標,可用于細菌感染以及病毒感染的鑒別診斷,效果較佳。而CRP屬于急性時相反應蛋白,具有較高的反映細菌感染價值;IL-8屬于臨床上最為常見的炎性反應指標之一[2]。SAA屬于急性反應蛋白之一,于正常生理狀態下其在人體的含量極少,但在人體受到一系列抗原刺激后,肝臟細胞會迅速分泌大量的SAA并進入血液循環[3]。鑒于此,本文通過研究血清PCT、CRP、SAA、WBC及IL-8聯合檢測對不同病原感染所致小兒肺炎的評價作用,旨在為臨床診斷提供思路支持,現報告如下。
1 對象與方法
1.1一般資料:將我院從2017年1月~2019年1月收治的100例肺炎患兒納入研究。納入標準[4]:①所有患兒均經體征、病史、實驗室檢查以及X線胸片檢查確診為肺炎;②入院前均未接受任何相關治療;③年齡≤12歲。排除標準:①合并其他嚴重感染性疾病、全身免疫系統疾病、惡性腫瘤者;②正參與其他研究者;③心、肝、腎等臟器存在嚴重病變者。其中男59例,女41例;年齡11個月~9歲,平均(5.31±2.14)歲;病原感染情況:細菌感染64例,肺細菌感染36例。另取同期于我院進行體檢的健康兒童40例作為對照組。男24例,女16例;年齡10個月~9歲,平均(5.35±2.16)歲。兩組上述指標比較,差異無統計學意義(P>0.05),均衡可比。所有受試者父母均在知情同意書上簽字,并獲批于本院醫院倫理委員會。
1.2研究方法:①標本獲取:所有受試者入院后均采集清晨空腹靜脈血2 ml,以3 500 r/min離心10 min,離心半徑為8 cm,獲取上層血清放置在-80℃冰箱中備用。②血清PCT、CRP、SAA、WBC及IL-8檢測:以免疫熒光檢測儀和PCT定量檢測試劑盒完成PCT所檢測,具體操作遵循試劑盒以及儀器說明書進行。采用儀器普門PA990以免疫比濁法完成CRP水平的檢測,具體操作遵循試劑盒機儀器說明完成。以日立7060型全自動生化分析儀檢測SAA水平,具體操作遵循說明書完成。采用sysmex-XN2800全自動血細胞分析儀完成WBC水平的檢測。以酶聯免疫吸附法完成IL-8水平檢測,具體操作遵循試劑盒說明書完成。③分組方式:對細菌性肺炎患兒進行為期30 d的隨訪觀察,按照存活情況的不同分成死亡組12例與存活組52例。
1.3觀察指標:比較三組血清PCT、CRP、SAA、WBC及IL-8水平以及陽性率,分析血清PCT、CRP、SAA、WBC及IL-8與細菌性肺炎患兒預后的關系,以及血清PCT、CRP、SAA、WBC及IL-8診斷小兒細菌性肺炎的ROC曲線。

2 結果
2.1三組血清PCT、CRP、SAA、WBC及IL-8水平對比:細菌組血清PCT、CRP、SAA、WBC及IL-8水平均高于非細菌組及對照組,且非細菌組血清PCT、CRP、SAA及IL-8水平均高于對照組,差異有統計學意義(P<0.05)。見表1。

表1 三組血清PCT、CRP、SAA、WBC及IL-8水平對比
2.2三組兒童PCT、CRP、SAA、WBC及IL-8水平陽性率對比:細菌組PCT、CRP、SAA、WBC及IL-8水平陽性率均高于非細菌組,且非細菌組兒童PCT、CRP、SAA及IL-8陽性率均高于對照組,差異有統計學意義(P<0.05)。見表2。
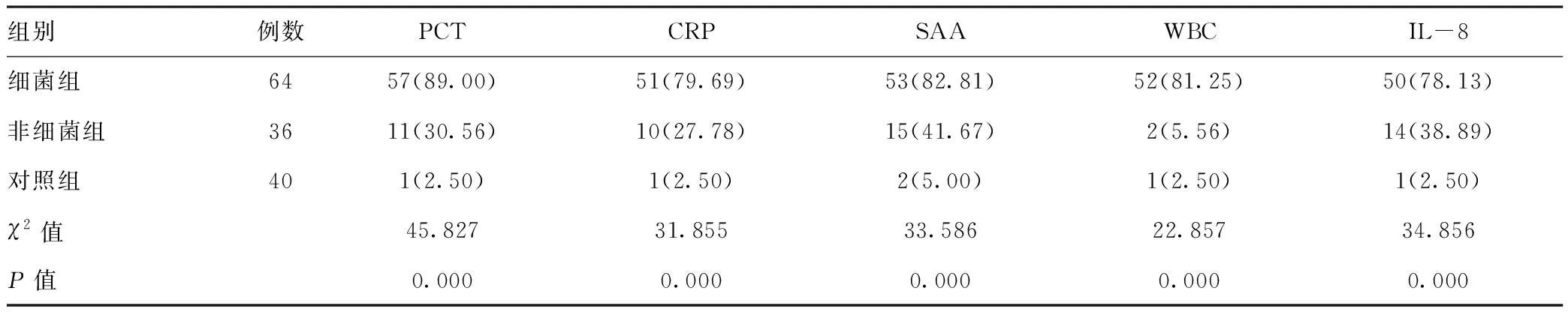
表2 三組兒童PCT、CRP、SAA、WBC及IL-8水平陽性率對比[例(%)]
2.3血清PCT、CRP、SAA、WBC及IL-8診斷小兒細菌性肺炎的ROC曲線分析:經ROC曲線分析發現:血清PCT、CRP、SAA、WBC及IL-8聯合檢測診斷小兒細菌性肺炎的曲線下面積、敏感度以及特異度均高于上述指標單獨檢測,差異有統計學意義(P<0.05)。見表3。
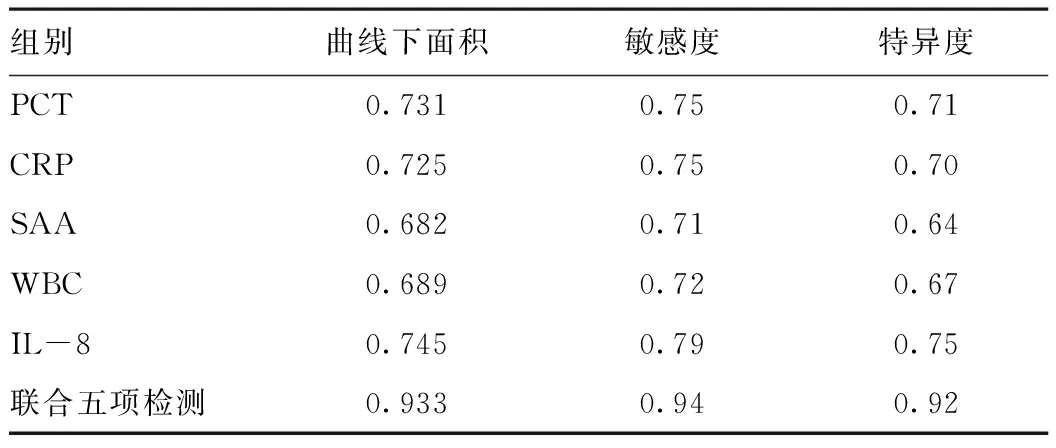
表3 血清PCT、CRP、SAA、WBC及IL-8診斷小兒細菌性肺炎的ROC曲線分析
2.4血清PCT、CRP、SAA、WBC及IL-8與細菌性肺炎患兒預后的關系分析:細菌性肺炎患兒死亡患兒的血清PCT、CRP、SAA、WBC及IL-8均高于存活患兒,差異有統計學意義(P<0.05)。見表4。

表4 血清PCT、CRP、SAA、WBC及IL-8與細菌性肺炎患兒預后的關系分析
3 討論
小兒肺炎的早期臨床表現較為復雜,且無特異性,由于該病在兒童人群中發病風險較高,病情進展迅速,因此如何快速有效進行診斷顯得尤為重要,有利于臨床治療方案的制定,從而提高臨床治療效果,改善預后[5]。相關研究報道顯示,普通感染可依照患兒的臨床癥狀表現以及實驗室檢查初步明確感染部位,然而對具體病原微生物的判定仍存在一定的難度[6]。且有研究[7]表明,由于患兒普遍年齡較小,各項身體機能尚未完全發育成熟,免疫功能低下,病情惡化迅速,如不能對其病情進行及時有效的控制,隨著病情的不斷進展可能引發敗血癥、多器官功能衰竭以及感染性休克等,甚至危及患兒生命[8-9]。由此可見,尋找可早期準確鑒別診斷小兒肺炎的生物學指標具有極其重要的意義。
本文結果發現,血清PCT、CRP、SAA、WBC及IL-8在小兒肺炎中存在明顯高表達,且在細菌性肺炎患兒中的表達水平最高。這在既往多項研究[10]中得到佐證,提示了血清PCT、CRP、SAA、WBC及IL-8應用于臨床細菌性小兒肺炎的鑒別診斷中價值較高。分析原因,筆者認為PCT主要是由甲狀腺細胞合成、分泌而來的降鈣素前肽物質,具有穩定性較佳的特點,一旦組織遭受細菌感染時,其在血清中的表達水平會迅速升高。CRP屬于一種可與肺炎球菌C多糖體反應形成復合物的急性時相反應蛋白,在機體受到感染或損傷時,其于血液中的濃度會急劇升高至數十倍,乃至數百倍,并可在機體病情有所好轉時逐漸下降至正常水平[11]。SAA在人體正常生理狀態下基本無表達,但在機體遭受細菌或病毒等病原體刺激后,肝臟細胞會在短暫時間內大量分泌,且在5~6h后其表達水平達到峰值,約為正常值1000倍左右,因此可作為預示機體感染程度的有效敏感指標之一。WBC是全球范圍內應用較為廣泛的鑒別細菌與病毒感染的敏感指標之一,但該指標水平容易受環境以及機體體質差異的影響,因此臨床應用價值較低。IL-8作為一種感染的敏感診斷指標已被國內外多項研究所證實,且其應用效果可能優于CRP,在感染狀態下,其表達水平會產生明顯變化[12]。此外,經ROC曲線分析發現:血清PCT、CRP、SAA、WBC及IL-8聯合檢測診斷小兒細菌性肺炎的效能優于上述各項指標單獨檢測。其中主要原因可能是該檢測方式更為全面、準確,降低了外界一系列相關因素對檢測結果造成的影響。另外,細菌性肺炎患兒死亡患兒的血清PCT、CRP、SAA、WBC及IL-8均高于存活患兒。這提示了在臨床實際工作中可能通過聯合檢測上述指標表達水平,繼而預測細菌性小兒肺炎的預后轉歸。究其原因,上述各項血清學指標水平隨著患兒病情的不斷加劇而升高,而病情的加劇增加了臨床治療的難度,對預后造成負面影響。因此,聯合檢測上述血清學指標,有利于預測小兒肺炎的預后。值得臨床推廣應用。此外,呂文艷等人的研究結果發現,細菌性肺炎患兒的WBC水平高于非細菌性肺炎,且非細菌性肺炎患兒WBC水平高于對照組兒童[13]。這與本研究存在一定的差異,而導致該差異的主要原因可能和檢測標準以及方式不同有關,亦或受本研究樣本量較少的影響,值得臨床重點關注。
綜上所述,血清PCT、CRP、SAA、WBC及IL-8聯合檢測可有效鑒別診斷差異性病原感染所致小兒肺炎,且隨著上述指標水平的不斷提高,細菌性肺炎患兒的死亡風險越高,有望成為小兒肺炎預后轉歸的可靠預測指標。

