個體化營養干預對頭頸部惡性腫瘤放療患者的應用研究
李蘭,劉昕,陳卓園園,韓興平
(西南醫科大學附屬醫院腫瘤科,四川 瀘州 646000)
近年來,我國頭頸部惡性腫瘤發病率呈上升趨勢。據統計[1],患者占到全身惡性腫瘤的4.45%,發病率約為15.22/10萬。臨床常采用放射治療,效果較好,已被應用于眾多頭頸部惡性腫瘤患者中,但會損傷正常組織,且由于頭頸部腫瘤的特殊結構,口腔、咽喉和腮腺在放療靶區內,易導致吞咽困難和口腔黏膜炎,阻礙食物攝入,最終導致營養不良[2]。而營養不良會降低腫瘤細胞對放射的敏感性,嚴重影響患者預后[3]。研究[4]顯示,營養不良導致抗癌治療并發癥和死亡率的增加,降低抗癌治療的耐受性。因此,進行積極的營養干預對促進生活質量、放療療效具有積極意義。同時,向運蓮等[5]研究顯示,通過對頭頸部腫瘤患者進行個體化營養干預,可改善營養狀況、提高生活質量的目的。基于上述背景,本研究開展了隨機對照臨床研究,以期為規范化的腫瘤患者營養治療提供臨床證據[6]。現報告如下。
1 資料與方法
1.1 一般資料
選取2018年1月至2018年6月西南醫科大學附屬醫院腫瘤科收治的82例頭頸部惡性腫瘤放療患者為研究對象。納入標準:(1)均符合《頭頸部腫瘤臨床實踐指南》[7]中相關診斷標準,且經病理證實;(2)首次接受根治性放療;(3)正常進食,且神志清楚,無交流障礙;(4)年齡18~70歲;(5)卡氏評分(KPS)≥70分;(6)患者同意加入研究。排除標準:(1)嚴重心、肝、肺及腎臟疾病;(2)癌細胞及病灶轉移患者;(3)中途研究脫落及復查階段患者;(4)合并胸腔或腹腔積液者;(5)入組前口服營養補充者;(6)既往任何部位腫瘤放療者。按照護理干預方式不同將所有患者分為對照組和觀察組,每組各41例。兩組患者一般資料比較,差異無統計學意義(P>0.05)。見表1。

表1 兩組患者一般資料比較
1.2 方法
兩組患者均采用三維適形調強放療,包括Varian clinac、elekta precise,每人每次2 Gy,每周5次,總劑量60~70 Gy。對照組給予常規放療護理干預:在常規抗腫瘤治療基礎上,給予常規集體營養教育、皮膚護理、飲食護理及口腔護理等,營養狀況和飲食愛好制訂個性化食譜,預防水鈉潴留和低蛋白血癥,減輕心臟負荷,將低鹽、低膽固醇、低脂肪、優質蛋白飲食作為基本原則,必要時進行靜脈高營養補液支持治療。同時禁止煙酒,以適量運動為基本原則。觀察組在對照組基礎上給予個體化營養干預:(1)建立多學科營養干預團隊,團隊成員包括:腫瘤科護士、腫瘤科醫生、營養科醫生、精神科醫生。由腫瘤科醫生擔任放療方案的制定者,全程負責放療的順利完成;腫瘤科責任護士用初篩,對評分≥4分的患者,營養科醫生采用主觀綜合性營養評估再次評定營養狀況,給予腸內或腸外的營養干預方案,配合腫瘤科醫生完成放療患者的營養支持;腫瘤科護士用焦慮量表(GAD-7)、抑郁量表(PHQ-9)初篩,對評分≥5分者,再由精神科醫生評估,與腫瘤科護士一起對患者進行每周的團體治療,減輕焦慮,增強信心;腫瘤科護士在整個過程中擔任治療措施的主要實施者,具體實施營養干預和心理輔導。(2)需增加腫瘤科護士營養干預專業知識的培訓,包括營養教育、腸、外營養、營養狀況評估方法,以增強營養干預知識,并強調腫瘤營養治療手段在腫瘤治療全過程中的重要性。(3)實施個體化營養干預。采用NRS2002專業營養篩查工具在24 h內完成入院營養狀況初次評估;指導患者了解平衡膳食圖譜和飲食制作;制定并落實營養宣傳教育計劃;每周觀察放療中的營養狀況,必要時給予能全力等口服營養液,經口進食困難者給予靜脈輸注腸外營養液;并加強疼痛評分,必要時給予止痛藥物。放療引起的口干、張口困難等副作用而出現心理問題導致的營養不良者使用GAD-7、PHQ-9量表予以心理評估,精神科醫生每周五進行團體治療活動,督促患者及家屬參加,普及放療相關知識,并解答患者疑問,以減輕心理負擔,改善焦慮情況,提高患者參與度,減少不良反應,從而提高遠期效益。(4)口腔護理:加強口腔護理,每日檢測口腔pH值,定期觀察口腔黏膜狀況。每天漱口3~4次,每次3 min以上,且漱口時閉上嘴唇,交替吮吸和鼓腮,確保口腔的每一個角落都與漱口水接觸;若發生口腔黏膜反應,可多吃富含維生素的食物;并給予外用噴霧連接素,含生理鹽水漱口液+利多卡因+維生素B12+地塞米松,霧化吸入生理鹽水+布地奈德+糜蛋白酶+維生素B12,每日2次。若口腔黏膜炎癥嚴重,囑咐多喝水,并給予抗生素。(5)預防并發癥:定期進行口腔檢查,用生理鹽水和含氟牙膏刷牙,清除口腔感染病變;對惡心嘔吐者口服甲孕酮和甲氧氯普胺,并靜脈注射地塞米松;同時可使用皮膚保護劑,及時擦洗皮膚,以防止皮膚損傷。
1.3 觀察指標
分別于干預前和干預后1個月后,觀察以下指標:
1.3.1 心理狀態采用漢密頓焦慮量表(HAMA)、漢密頓抑郁量表(HAMD)評定[8]HAMA分>29、22~29、14~21及<7分為嚴重、中度、輕度及無焦慮;HAMD分>24、18~24、7~17及<7分為嚴重、中度、輕度及無抑郁。
1.3.2 營養指標 采集3.0 mL患者外周靜脈血,離心10 min分離血漿,采用自動化分析儀檢測血紅蛋白(Hb)和血清白蛋白(ALB),觀察并記錄兩組體重(BW)和體質量指數(BMI)及不良反應發生率。
1.3.3 生活質量采用生活質量核心量表(QLQ30I)評估[9]總分100分,得分越高表明生活質量越好。
1.4 統計學分析
2 結果
2.1 兩組干預前后HAMA、HAMD評分比較
干預前,兩組HAMA、HAMD評分比較,差異無統計學意義(P>0.05),干預后觀察組HAMA、HAMD評分低于對照組(P<0.05)。見表2。
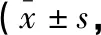
表2 兩組干預前后HAMA、HAMD評分比較分)
2.2 兩組干預前后營養指標比較
干預前,兩組BW、BMI、Hb、ALB比較,差異無統計學意義(P>0.05);干預后,觀察組BW、BMI、Hb、ALB高于對照組(P<0.05)。見表3。

表3 兩組干預前后營養指標比較
2.3 兩組干預后并發癥發生率比較
觀察組惡心嘔吐、口腔感染、皮膚損傷及口腔粘膜反應發生率低于對照組(P<0.05)。見表4。

表4 兩組干預后并發癥發生率比較[n(%)]
2.4 兩組干預前后QLQ-C30評分比較
干預前,兩組QLQ-C30評分比較,差異無統計學意義(P>0.05);干預后,觀察組 QLQ-C30評分高于對照組(P<0.05)。見表5。
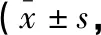
表5 兩組干預前后QLQ-C30評分比較分)
3 討論
據文獻[10]報道,頭頸部腫瘤營養不良發生率達50%。由于患者缺乏食欲,食物攝取量減少,導致患者活動量減少,影響其消化吸收,進而導致厭食,嚴重影響患者的身體健康[11]。研究[12]證實,疾病消耗和癌癥放療患者治療引起的不良反應可導致營養不良發生,因此及時給予早期個體化營養干預至關重要。
本研究結果顯示,干預后觀察組HAMA、HAMD評分低于對照組,提示個體化營養干預可改善患者心理狀態,個體化營養干預中使用GAD-7、PHQ-9量表予以心理評估,每周五由精神科醫生對患者進行團體治療活動,并向患者及家屬普及放療相關知識,解答患者疑問,以減輕心理負擔,改善不良情緒。由于放療位置的特殊性和必要性,導致放療患者口腔黏膜炎、疼痛等不良反應,影響進食,出現營養風險,因此頭頸部惡性腫瘤放療患者更容易發生營養不良。有研究[13]報道,營養支持可改善患者的營養狀況。而本研究也證實了這一觀點,結果顯示:干預后觀察組BW、BMI、Hb、ALB高于對照組,由此可見個體化營養干預能提升患者營養水平,通過指導患者了解平衡膳食圖譜、飲食制作,并制定并落實營養宣傳教育計劃;采用營養篩查、評定與干預方式,完成針對觀察組患者每周1次營養評估,對NRS≧4分的患者立刻進行營養干預,通過分析量表、計算機系統等手段,精確掌握每日飲食情況,必要時給予能全力等口服營養液,對于經口進食困難者給予靜脈輸注腸外營養液,以滿足機體需求的營養,從而改善營養指標。而隨著放療次數的增加,放療療程的完整性會受到放射性口腔黏膜炎、口腔感染及皮膚損傷等不良反應的影響。陳英[14]研究報道,放療劑量達60 Gy時可增加放射性口腔黏膜炎發生率,且部分患者甚至需要停止放療或中途暫停放療。因此,降低頭頸部惡性腫瘤放療患者不良反應發生率至關重要。本研究實施個體化營養干預后發現,觀察組惡心嘔吐、口腔感染、皮膚損傷及口腔粘膜反應發生率低于對照組,與王劍鋒等[15]研究相符。說明個體化營養干預可減少患者不良反應發生率,有利于促進患者預后。通過對患者進行有計劃階段性個體化營養干預,為患者爭取了按計劃順利完成放療的時間,保證營養的攝入,增強抵抗力。若發生口腔黏膜反應,可多食富含維生素類食物,促進口腔黏膜修復;若口腔黏膜炎癥反應嚴重,應叮囑多飲水,并給予抗生素,以減輕口腔黏膜反應,緩解放射性口腔黏膜炎程度。同時,加強口腔護理,觀察口腔黏膜狀態;并定期進行口腔檢查,以清除口腔感染病灶;予以惡心嘔吐者服甲地孕酮及胃復安,并靜滴地塞米松;另外放療期間使用皮膚防護劑以防止出現皮膚損傷,進而減少甚至避免患者痛苦,保證了治療的完整性。同時,本研究發現,干預后觀察組 QLQ-C30評分高于對照組,提示個體化營養干預可提高患者生活質量,考慮與改善營養指標和降低不良反應發生率有關。但本研究納入例數較少,且對頭頸部惡性腫瘤放療療效及遠期生存質量未進行研究,今后我們將擴大樣本量,為提高頭頸部惡性腫瘤放療患者生活質量的同時提高其5年生存率做進一步研究。
綜上所述,個體化營養干預可改善頭頸部惡性腫瘤放療患者不良情緒,提高營養指標和生活質量,降低不良反應發生率,值得推廣應用。

