針刺放血聯合鎮肝熄風湯治療肝陽上亢型偏頭痛療效觀察及對降鈣素基因相關肽、前列腺素E2的影響※
馬昕宇 王麟鵬 劉慧林 王少松 劉 璐
(首都醫科大學附屬北京中醫醫院針灸科,北京 100010)
偏頭痛是神經內科常見疾病,以中重度、偏側、搏動樣頭痛為主要特征,是臨床常見的慢性神經血管性疾病[1]。已有研究表明,我國偏頭痛患病率為985.2/10萬,年發病率為79.17/10萬,發病率呈現逐年上升趨勢[2]。中醫學認為,偏頭痛是由外感六淫之邪或內傷引起的臟腑氣血失調所致[3]。“諸風掉眩,皆屬于肝”,而內傷偏頭痛亦多因肝之虛損,如肝腎陰虛,肝陽偏亢,內風時起,肝陽上亢,血隨氣逆上犯于腦,誘發肝陽上亢型偏頭痛[4]。中醫治療肝陽上亢型偏頭痛常選用的方劑如鎮肝熄風湯,長期使用可能會引起藥物性偏頭痛,且停藥后易復發。針灸治療偏頭痛具有獨特思路和方法[5],特別是針刺放血療法,具有經濟安全、副作用小、操作方便等特點,在改善腦血液循環、抗炎、鎮痛、調節內分泌等方面具有顯著效果[6]。已有研究顯示,針刺可削弱上級感受器對疼痛刺激的應答,以此達到鎮痛目的,因此臨床應多聯合針刺治療偏頭痛[7]。神經肽類物質具有擴張血管作用,在偏頭痛的發生與發展中具有一定的調節作用[8],其中降鈣素基因相關肽(CGRP)廣泛分布于三叉神經血管系統和其他與偏頭痛發病有關的腦區,是用于檢測和治療偏頭痛的標志物[9]。前列腺素E2(PGE2)在炎癥性疼痛中起著關鍵作用[10]。2017-02—2018-12,我們采用針刺放血聯合鎮肝熄風湯治療肝陽上亢型偏頭痛患者64例,并與鎮肝熄風湯治療64例對照,觀察臨床療效及對CGRP和PGE2的影響,結果如下。
1 資料與方法
1.1 一般資料 全部128例均為首都醫科大學附屬北京中醫醫院針灸科門診肝陽上亢型偏頭痛患者,按照隨機數字表法分為2組。治療組64例,男34例,女30例;年齡18~60歲,平均(49.87±3.43)歲;病程1~2年,平均(12.18±3.13)個月。對照組64例,男32例,女32例;年齡21~60歲,平均(48.10±2.11)歲;病程1~2年,平均(11.39±2.08)個月。2組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 病例選擇
1.2.1 西醫診斷標準 參照《中國偏頭痛診斷治療指南》診斷標準[11],持續性枕骨下及后頭部疼痛,或陣發性加劇,可有偏頭痛樣癥狀或出現叢集性頭痛。
1.2.2 中醫辨證標準 參照《中藥新藥臨床研究指導原則(試行)》[12],辨證為肝陽上亢型,頭痛而脹,或抽搐跳痛,上沖巔頂,面紅耳赤,耳鳴如蟬,心煩易怒,惱怒則痛甚,口干口苦,或有脅痛,夜眠不寧,舌紅,苔薄黃,脈沉弦有力。
1.2.3 納入標準 18歲≤年齡≤60歲,性別不限,意識清楚;受試者2周前未服用止痛藥;神經系統檢查或理化檢查正常;臨床資料完整;患者對治療方案知情同意,均簽署知情同意書。
1.2.4 排除標準 合并呼吸、循環、消化等系統嚴重原發性疾病;顱內器質性病變患者;合并精神疾病或嚴重肝、腎、造血、腦血管等嚴重原發性疾病;妊娠期或哺乳期女性;過敏體質患者;入組時還參加其他臨床試驗的患者;臨床資料不全者。
1.3 治療方法
1.3.1 對照組 予鎮肝熄風湯。藥物組成:懷牛膝30 g,赭石30 g,生龍骨15 g,玄參15 g,天冬15 g,川楝子6 g,生牡蠣15 g,生龜版15 g,天麻15 g,白芍6 g,茵陳6 g,生麥芽6 g,甘草4.5 g。日1劑,水煎2次取汁300 mL,分早、晚2次口服。
1.3.2 治療組 在對照組治療基礎上予針刺放血治療。取穴:百會、風池(雙)、三陰交(雙)。患者取坐位,穴位常規消毒,先用三棱針于相應穴位點刺放血,若出血不明顯,則用手指輕輕擠壓針孔周圍的皮膚,出血數滴為宜,若出血不止,予消毒棉球按壓針孔止血。其后選用0.35 mm×40 mm無菌針(貴州安迪藥械有限公司)進行針刺,行平補平瀉法,得氣后留針30 min。針刺放血治療隔日1次,每周3次。
1.3.3 療程 2組均治療3周。
1.4 觀察及檢測指標 ①比較2組治療前后每日頭痛發作次數及每次頭痛持續時間。②2組治療前及治療1、2、3周采用疼痛視覺模擬評分(VAS)評估頭痛程度,其中無痛為0,難以忍受的劇烈疼痛為10,直觀反映疼痛程度[11]。③2組治療前后進行頭痛殘疾程度評估問卷(MIDAS)調查,0~5分表示很少失能;6~10分表示輕度失能;11~20分表示中度失能;≥21分表示重度失能[11]。④2組治療前及治療后1、3、6個月后均清晨空腹抽肘靜脈血,采用酶聯免疫吸附法檢測血清CGRP、PGE2水平,試劑盒購自上海酶聯生物科技有限公司,檢測方法按產品說明書進行。⑤通過電話和門診隨訪12個月,記錄患者復發情況。
1.5 療效標準 參照《中藥新藥臨床研究指導原則(試行)》[12]。痊愈:中醫臨床癥狀和體征消失或基本消失;顯效:中醫臨床癥狀和體征明顯改善;無效:中醫臨床癥狀、體征未達到痊愈或顯效標準,甚至加重。

2 結果
2.1 2組療效比較 見表1。
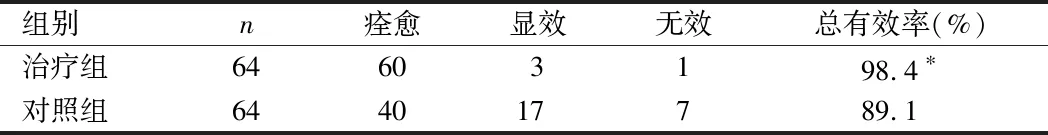
表1 2組療效比較 例
由表1可見,2組總有效率比較差異有統計學意義(P<0.05),治療組療效優于對照組。
2.2 2組治療前后頭痛發作次數及持續時間比較 見表2。
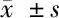
表2 2組治療前后頭痛發作次數及持續時間比較
由表2可見,治療后2組頭痛發作次數及持續時間均較本組治療前降低(P<0.05),且治療后治療組均低于對照組(P<0.05)。
2.3 2組治療前及治療1、2、3周疼痛VAS比較 見表3。
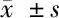
表3 2組治療前及治療1、2、3周疼痛VAS比較 分,
由表3可見,治療1、2、3周2組疼痛VAS均較本組治療前降低(P<0.05),且治療1、2、3周治療組均低于對照組(P<0.05)。
2.4 2組治療前后MIDAS評分比較 見表4。
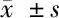
表4 2組治療前后MIDAS評分比較 分,
由表4可見,治療后2組MIDAS評分均較本組治療前降低(P<0.05),且治療后治療組低于對照組(P<0.05)。
2.5 2組治療前及治療后1、3、6個月血清CGRP、PGE2水平比較 見表5。
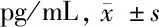
表5 2組治療前及治療后1、3、6個月血清CGRP、PGE2水平比較
由表5可見,治療后1、3、6個月2組血清CGRP、PGE2水平均較本組治療前降低(P<0.05),治療后3、6個月均低于本組治療后1個月(P<0.05),且治療后1、3、6個月治療組均低于對照組同期(P<0.05)。2組治療后3、6個月血清CGRP、PGE2水平比較差異無統計學意義(P>0.05)。
2.6 隨訪情況 2組隨訪12個月,治療組63例有效患者復發5例,再次應用1.3.2治療方法治療3周后痊愈2例,顯效3例;對照組57例有效患者復發15例,再次應用1.3.1治療方法治療3周后痊愈6例,顯效9例。
3 討論
偏頭痛屬中醫學“腦風”“頭痛”范疇。中醫學認為,肝風是體內陽氣亢逆變動而形成的一種病理狀態,肝為剛臟,有虛實之分,體陰而用陽,水不涵木,陰不能制陽,肝腎陰虧,肝之陽氣升而無制,聚于腦府,經絡瘀滯不通,形成肝陽上亢型偏頭痛[13]。治宜鎮肝潛陽,熄風止痛。本研究中鎮肝熄風湯出自張錫純《醫學衷中參西錄》,方中牛膝入肝、腎經,重用以引血下行,并有補益肝腎之效,為君藥。赭石、生龍骨、生牡蠣、天麻降逆潛陽,鎮肝熄風,為臣藥。生龜版、玄參、天冬、白芍滋養陰液以制陽;茵陳、川楝子、麥芽配合主藥清瀉肝陽之有余,條達肝氣之郁滯,以利于肝陽之平降鎮潛,為佐藥。甘草調和諸藥,和胃調中,為使藥。諸藥合用,共奏鎮肝熄風、滋陰潛陽、疏肝止痛之功。
臨床研究顯示,針刺相應穴位后可以使阿片類物質在腦內釋放,起到止痛作用[14-15]。也有研究表明,偏頭痛發作時可引起腦血管不規則收縮和擴張,血流速度不穩定,而針刺能夠良性雙向調節血流速度,起到緩解頭痛作用[16]。本研究選取百會、風池、三陰交進行針刺放血治療,百會醒腦開竅,風池鎮肝熄風,三陰交滋補肝腎。從機制上分析,中藥與針刺放血聯合治療可幫助藥物發揮作用,引血下行,平肝潛陽,滋陰降火,使人體氣血陰陽平衡,而達到治療目的[17]。針刺放血配合中藥也可緩解血管平滑肌痙攣,調節神經緊張狀態,改善偏頭痛患者顱內動脈的血流速度和頭部血液循環,調節血管舒縮功能,增強局部血氧供應,從而發揮藥物和穴位治療的雙重作用[18-19],達到通則不痛的功效,更好地調節機體功能和治療疾病[20]。本研究結果顯示,治療組療效優于對照組(P<0.05),2組治療后頭痛發作次數、持續時間、疼痛VAS及MIDAS評分均降低(P<0.05),且治療組均低于對照組(P<0.05)。提示鎮肝熄風湯聯合針刺放血療法治療肝陽上亢型偏頭痛,可減少頭痛發作,減少疼痛持續時間,降低頭痛程度,提高臨床療效。
CGRP在疼痛感覺神經系統調控中具有重要作用,其在脊髓中可促使P物質釋放,進一步促進疼痛信息傳遞。有研究表明,CGRP可誘導偏頭痛發作,其在慢性偏頭痛中表達升高[21]。針刺可提高機體內具有鎮痛作用的部分物質的表達量,從而抑制CGRP釋放[22]。
已有研究表明,在神經系統損傷中,PGE2是治療慢性神經病理性疼痛的有效靶點[23],在某些末梢神經中也存在PGE2,其與疼痛呈正相關,對疼痛具有促進作用[24]。本研究結果顯示,2組治療后血清CGRP、PGE2水平均降低(P<0.05),且治療組低于對照組(P<0.05)。說明針刺放血聯合鎮肝熄風湯治療肝陽上亢型偏頭痛能有效抑制疼痛因子表達。
綜上所述,針刺放血聯合鎮肝熄風湯治療肝陽上亢型偏頭痛能抑制血清CGRP、PGE2的釋放發揮鎮痛作用,改善患者臨床癥狀,從而提高治療效果,具有一定臨床應用和推廣價值。但本研究仍具以下不足:病例數較少,未設立單獨針刺組進行對比分析;未對單純針刺放血療法是否能抑制偏頭痛患者血清CGRP、PGE2的釋放進行研究,且其具體作用機制尚不明確。我們將在后續研究中深入探討。

