人乳頭狀瘤病毒DNA檢測聯合液基細胞學檢查意義在宮頸病變篩查中的意義
韋純麗
摘要:目的:研究分析高危型人乳頭瘤病毒檢測聯合液基細胞學檢查用于宮頸癌前病變篩查的臨床價值和意義。方法:選用的病例樣本為2020年1月~2020年12月時間段5209例在我院進行宮頸癌前病變篩查的患者,全部患者均接受了高危型人乳頭瘤病毒DNA檢測聯合液基細胞學檢查,如果患者檢查結果符合異常指標,則會進行下一步的病理學宮頸活體組織檢查,本研究共分析了255例患者的病理學組織活檢結果。結果:TCT檢查結果與宮頸病變顯著相關,差異有統計學意義(x2=79.1,P<0.01); HPV類型檢查結果與宮頸病變顯著相關,差異有統計學意義(x2=621.1,P<0.01);高危型的HPV感染和TCT檢查結果密切相關,差異有統計學意義(x2=732.2,P<0.01)。結論:高危型人乳頭瘤病毒檢測聯合液基細胞學檢查在宮頸癌前病變篩查中具有重要的臨床價值,可在臨床全面推廣該應用。
關鍵詞:宮頸癌前病變;高危型人乳頭瘤病毒檢測;液基細胞學;篩查
【中圖分類號】R246.5 【文獻標識碼】A 【文章編號】1673-9026(2021)03-047-02
宮頸癌是發生在全世界女性中第四大最常見的癌癥[1]。人類乳頭瘤病毒(Human Papilloma Virus,HPV)的感染是全世界最常見的性傳播疾病,多達5%的人類癌癥可歸因于其感染,高風險的HPV持續性感染已被公認是導致宮頸癌的主要原因,HPV家族包括了170多種可感染分層上皮的病毒,13種hrHPV亞型中最常見的為HPV-16和18型[2]。傳統上,細胞學篩查是宮頸癌二級預防的方法,但現在越來越多的薈萃分析推薦將病毒學檢測用于對宮頸癌前病變及浸潤性癌變的篩查。本研究重點探討分析hrHPV-DNA檢測聯合薄層液基細胞學檢查(Thinprep liquid Cytologic Test,TCT)在宮頸病變篩查中的意義及應用價值。
1 資料與方法
1.1 一般資料
本次研究開展時間段為2020年1月1日~2020年12月31日,搜集的病例樣本為5209例于我院同時進行宮頸癌前病變TCT和hrHPV-DNA篩查的患者,臨床表現為陰道分泌物增多、宮頸肥大或糜爛、異常陰道出血、月經紊亂等,無子宮切除術及子宮椎體切除術病史、急性陰道炎癥病史,且未進行任何宮頸癌治療。5209例患者年齡范圍為25~64歲,年齡均值為40.75±5.68歲。其中進行病理活檢者255例。
1.2 方法
1.2.1 TCT檢查
患者排空膀胱,平躺于檢查臺。婦產科醫師戴上無菌手套后,先將病人外陰處用無菌棉簽清潔白帶等粘液后,再換宮頸刷插入病人宮頸內約1厘米,順時針旋轉5圈以上后,把宮頸刷迅速放入細胞液中多次震蕩,使得細胞能被洗脫入細胞液中,最后送我院檢驗科檢查。注意在檢查前48小時內禁止性生活、禁止沖洗陰道或使用陰道栓劑,同時也禁止做陰道內診。細胞學診斷采用國際癌癥協會推薦的TBS分級系統:無上皮或惡性病變(no epithelial or malignant lesion,NILM)、非典型鱗狀上皮細胞(atypical squamous cells,ACS)、低度鱗狀病變(low squamous intraepithelial lesion,LSIL)、高度鱗狀病變(high squamous intraepithelial lesion,HSIL)、鱗狀細胞癌(squamous cell carcinoma,SCC)或腺癌(adenocarcinoma,AC)等。
1.2.2 hrHPV-DNA檢測
同樣的,將病人外陰處的粘液清理干凈后,換宮頸刷插入宮頸內約1厘米處順時針旋轉5次后,把宮頸刷在裝有細胞液的試管中停留10秒以上,獲得細胞后,利用人乳頭狀瘤病毒核酸檢測試劑盒,采用實時熒光定量PCR方法檢測13種常見的hrHPV亞型。
1.2.3 宮頸病理組織活檢
利用陰道鏡輔助設備,給患者進行消毒外陰、陰道、宮頸后,用專用的活檢鉗,根據病變部位(使用5%乙酸和碘溶液來確定轉化區)和要求,無菌條件下取幾小塊組織并放入10%福爾馬林溶液中固定,隨后送院外病理科做切片,染色,顯微鏡下觀察分析。依據病理學宮頸活體組織檢查,可將宮頸癌前病變劃分為CINⅠ(cervical intraepithelial neoplasia grade 1,宮頸上皮組織輕度非典型增生)、CINⅡ(cervical intraepithelial neoplasia grade 2,宮頸上皮組織中度非典型增生)、CINⅢ(cervical intraepithelial neoplasia grade 3,重度非典型增生、子宮原位癌)。本次研究中,當TCT檢測結果為LSIL及以上病變時,或者當hrHPV-DNA檢測結果顯示為亞型16和(或)18時,都將進行進一步的組織病理學的活檢。
1.3 統計方法
使用SPSS 22.0分析本次數據,定性資料組間比較采用x2檢驗,P <0.05為差異有統計學意義。
2 結果
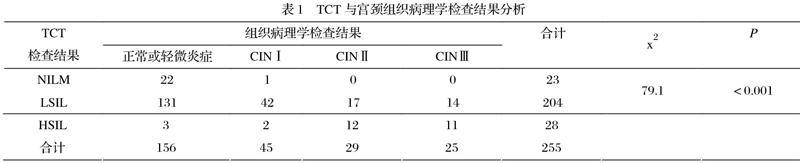
2.1 TCT與宮頸組織病理學檢查結果分析
本次選擇的篩查對象共有5209例,TCT檢查結果顯示為LSIL及以上的有232例,其中被診斷為LSIL有 204例(3.9%),HSIL有28例(0.5%)。對檢查結果為LSIL及以上和HPV高危型(16或18亞型)的255名篩查對象進行病理學活檢,把不同宮頸病變類型的組織病理學結果比較,差異有統計學意義(x2=79.1,P<0.01),提示TCT檢查結果與宮頸病變顯著相關(表1)。
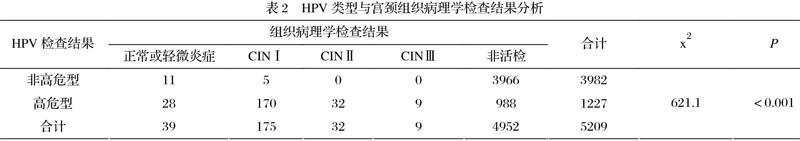
2.2 HPV類型與宮頸組織病理學檢查結果分析
在全部的5209例篩查對象標本中,hrHPV-DNA檢測為陽性的共有1227例,陽性率為23.6%;其中亞型16的篩查對象244例(4.7%),亞型18的患者有11例(0.2%)。對255名篩查對象宮頸標本進行病理學活檢,把不同宮頸病變類型的組織病理學結果比較,差異有統計學意義(?x2=621.1,P<0.01),提示HPV類型檢查結果與宮頸病變顯著相關(表2)。
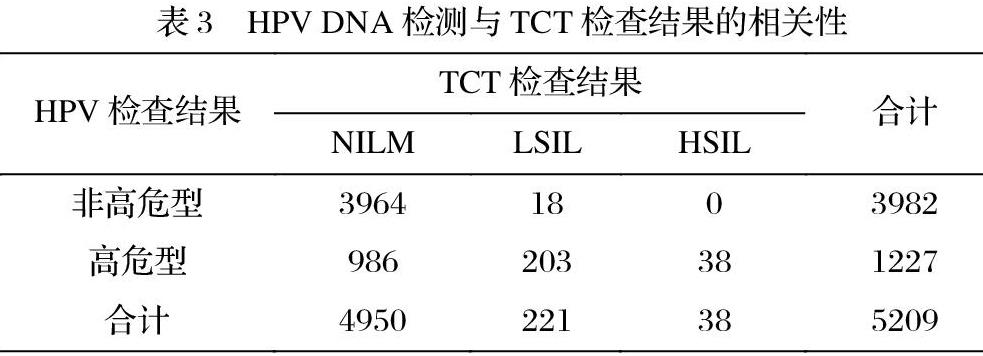
2.3 HPV類型與TCT檢查結果相關性分析
將HPV高危型和非高危型的TCT結果進行比較,兩者差異(表3)有統計學意義(x2=732.2,P<0.01),表明高危型的HPV感染和TCT檢查結果是密切相關的。
3 討論
宮頸癌是全世界婦女死亡的主要原因之一,發病率逐年升高且呈年輕化趨勢,與其進程發展相關的主要危險因素包括高危型人乳頭瘤病毒感染、年齡、吸煙、分娩、使用口服避孕藥和飲食等。在這些不同的危險因素中,高危型HPV的持續感染是宮頸癌發生發展的主要驅動因素。人乳頭瘤病毒HPV是一種嗜黏性或皮膚性、雙鏈非包膜病毒,屬性傳播病毒,超過80%的性活躍人群在其一生中都感染過該病毒。由HPV引起的感染通常是暫時性的和無癥狀的,并且可以在六個月至兩年內被宿主的免疫系統清除。在HPV感染持續存在的情況下,它可能導致早期癌變,如果不能及早發現以進行治療,可能會最終發展為癌癥。然而,值得注意的是,大多數HPV基因型并不是高度致癌的。事實上,目前有226種HPV基因型和新的HPV不斷被發現,這些HPV基因型按照國際癌癥研究機構的致癌性分類,低風險型HPV有基因型6和11,其和致癌性無關聯,主要會導致肛門生殖器疣和口腔乳頭狀瘤;高風險型HPV類型有16、18、31、33、35、39、45、51、52、56、58、59和68等,HrHPVs的感染和癌癥的形成是相關的,可能會導致子宮頸癌、外陰癌。陰道癌、肛門癌、頭頸癌、口腔癌和喉癌等]。在宮頸癌前病變發展的早期階段,hrHPV相關的宮頸癌發生是無癥狀的,可以一直表現為hrHPV陰性[3]。具體來說,hrHPV通過感染子宮頸上皮導致宿主基因組改變從而逐漸使宮頸上皮細胞發生了低度或高度的病變;一方面,hrHPV能沉默各種腫瘤抑制因子,另一方面激活各種致癌因子異常發揮作用,進而引起基因組的不平衡和不穩定性,推動腫瘤的發展。但是宮頸癌發展的嚴重程度取決于HPV的特定亞型,其中16和18亞型是腫瘤轉化的主要推動力。故本研究中重點選取hrHPV檢測結果為16和(或18)亞型陽性的對象進行病理學組織的活檢,雖然病理學檢查是對臨床腫瘤診斷的“金標準”,但要從腫瘤中直接獲得這種標本而不中斷卻很難,并且不能反映治療后腫瘤的動態變化[4]。所以,我們急需一種簡便的其他輔助診斷方法。
本研究結果顯示,TCT檢查結果與宮頸病變顯著相關,高危型HPV檢查結果與宮頸病變也顯著相關,這些結果和其他人的研究結果也是一致的。我們嘗試分析TCT檢查結果和hrHPV檢測結果的相關性,本研究表明兩者檢查結果是密切相關的,TCT聯合hrHPV檢測對于宮頸癌前病變的輔助診斷是很有價值的,非常值得在臨床上大規模推廣此種方法[5-6]。這種聯合檢測可提高診斷的準確度和靈敏度。值得一提的是,由于社會經濟和社會文化的影響,即使宮頸癌篩查成本很低,也會出現很多女性不愿意主動去醫院檢查此項目的現象,特別是在經濟落后的農村,嚴重阻礙宮頸癌前病變的及早發現,針對于此種現象,現已有HPV檢測的自我采樣方式來替代醫生的直接接觸取樣,這可以增加女性對宮頸癌篩查的參與度,此種方法已經用于宮頸癌的國際篩查計劃[7-8]。更令人鼓舞的是,HPV疫苗已在我國上市,預防性HPV疫苗接種是減少和根除HPV相關疾病和宮頸癌的有效策略,這很有前景。預防宮頸癌是篩查的主要目標。但是,即使注射了HPV疫苗,廣大女性也應該做好按時篩查的工作。
參考文獻
[1]陳多多.HR-HPV DNA檢測聯合液基細胞學檢查在宮頸癌及癌前病變中的篩查價值[J].醫學臨床研究,2019,36(004):722-724.
[2]吳冬梅,王鳳琴,姚文娟,等.高危型HPV分型檢測聯合TCT檢查在宮頸病變篩查中的意義[J].醫學信息,2020,33(04):181-182.
[3]黃燕,朱曉云,李天英.人乳頭瘤病毒DNA檢測聯合液基細胞學檢查在宮頸病變篩查中的意義[J].檢驗醫學,2019,34(04):37-41.
[4]黃燕,朱曉云,李天英.人乳頭瘤病毒DNA檢測聯合液基細胞學檢查在宮頸病變篩查中的意義[J].檢驗醫學,2019,34(04):37-41.
[5]喻垚,郭變琴,羅光麗,等.液基細胞學與高危型HPV-DNA聯合檢測在宮頸病變篩查中的意義[J].檢驗醫學與臨床,2015,012(011):1550-1551,1554.
[6]]王勇,張蔚,黃玥,等.人乳頭狀瘤病毒DNA聯合薄層液基細胞學檢查在宮頸癌及早期宮頸病變篩查中的價值[J].中華實用診斷與治療雜志,2015,29(11):1125-1127.
[7]金俊.不同年齡段女性液基細胞學聯合HPV檢測篩查宮頸病變的檢測效能分析[J].醫藥前沿,2019,009(002):67-68.
[8]桂啟芳,潘敏,江涵,等.高危型人乳頭狀瘤病毒DNA檢測聯合液基薄層細胞學檢查在宮頸疾病篩查中的應用[J].中國鄉村醫藥 2020,27(10),51.
南寧市馬山縣婦幼保健院 廣西馬山 530600

