艾滋病患者合并機(jī)會(huì)性感染的臨床特點(diǎn)及預(yù)后分析
趙 華,張 利,李洪云,陳 靜,梁冬梅,趙 鵬
解放軍總醫(yī)院第五醫(yī)學(xué)中心,北京 100039
獲得性免疫缺陷綜合征(acquired immunodeficiency syndrome,AIDS)又稱艾滋病,是人免疫缺陷病毒(human immunodeficiency virus,HIV)感染所致的慢性傳染性疾病。感染HIV以后,患者機(jī)體免疫力逐漸下降,對(duì)各種機(jī)會(huì)性感染的易感性逐步增加。機(jī)會(huì)性感染是艾滋病患者就診、入院、死亡的主要原因之一。及時(shí)、準(zhǔn)確地診治各種機(jī)會(huì)性感染是降低艾滋病患者病死率的主要措施之一。機(jī)會(huì)性感染的病原體種類繁多,臨床表現(xiàn)復(fù)雜多樣,更有數(shù)種機(jī)會(huì)性感染合并存在的情況,容易漏診、誤診。為了解艾滋病患者合并機(jī)會(huì)性感染的類型及臨床特點(diǎn),現(xiàn)將我中心診治的AIDS合并機(jī)會(huì)性感染病例情況分析如 下。
資料與方法
1 資 料 選 取 解 放 軍 總 醫(yī) 院 第 五 醫(yī) 學(xué) 中心2011年1月- 2018年12月收治入院的398例A IDS患者中合并機(jī)會(huì)性感染者174例。
2 診斷標(biāo)準(zhǔn) 所有患者均符合我國(guó)2018年《艾滋病診療指南》中HIV感染者診斷標(biāo)準(zhǔn),即均為HIV初篩陽(yáng)性后,經(jīng)艾滋病確認(rèn)實(shí)驗(yàn)中心采用Western blotting方法證實(shí)。對(duì)AIDS機(jī)會(huì)性感染的診 斷符合該指南中相應(yīng)疾病的診斷標(biāo)準(zhǔn)[1]。
3 方法 回顧性分析所有AIDS合并機(jī)會(huì)性感染患 者臨床表現(xiàn)、機(jī)會(huì)性感染種類及死亡相關(guān)因素。
4 統(tǒng)計(jì)學(xué)方法 采用SPSS17.0軟件包進(jìn)行數(shù)據(jù)統(tǒng)計(jì)分析。運(yùn)用描述性流行病學(xué)方法進(jìn)行癥狀體征描述。計(jì)數(shù)資料以例數(shù)(百分比)表示,組間比較采用χ2檢驗(yàn),趨勢(shì)分析采用Cochran Armitage趨勢(shì)檢驗(yàn)。影響因素綜合分析采用非條件logistic回 歸。統(tǒng)計(jì)檢驗(yàn)水準(zhǔn)為雙側(cè)α=0.05。
結(jié) 果
1 患者臨床資料 174例中男性160例,女性14例;平均年齡6 ~ 66(39.96±12.04)歲,<18歲1例(0.57%),18 ~ 59歲163例(93.68%),>60歲10例(5.75%)。傳播途徑:性傳播91例(52.30%),其中男性同性傳播44例,血液傳播24例(13.79%);母嬰傳播1例(0.57%),靜脈注射吸毒感染5例( 2.87%),途徑不明53例(30.47%)。
2 臨床表現(xiàn) 224例未合并機(jī)會(huì)性感染患者入院時(shí)除少數(shù)存在乏力以外(10.71%),無其他明顯臨床癥狀。而174例AIDS合并機(jī)會(huì)性感染患者入院時(shí)臨床癥狀較多,首發(fā)臨床表現(xiàn)前3位分別為發(fā)熱 、咳嗽、乏力。見表1。
3 機(jī)會(huì)性感染種類 機(jī)會(huì)性感染患者中,呼吸系統(tǒng)感染128例(73.56%),消化道系統(tǒng)感染18例(10.34%),中樞神經(jīng)系統(tǒng)感染11例(6.32%),皮膚感染11例(6.32%),泌尿系感染4例(2.30%)。感染病癥依次是肺孢子菌肺炎、EB病毒(Epstein-Barr virus,EBV)感染、細(xì)菌性肺炎、巨細(xì)胞病毒(cytomegalovirus,CMV)感染、口腔真菌感染、梅毒、結(jié)核病、真菌性肺炎、帶狀皰疹、肝膿腫、敗血癥、隱球菌性腦膜炎、真菌性食管炎、病毒性肺炎、泌尿系感染、病毒性腦膜炎、化膿性扁桃體炎、真菌性腸炎、細(xì)菌性腸炎、弓形蟲感染、肺膿腫、真菌性皮炎,其中合并 ≥ 3種機(jī)會(huì)性感 染者高達(dá)77例,占病例總數(shù)的44.25%。見表2。
4 機(jī)會(huì)性感染與CD4+T淋巴細(xì)胞關(guān)系 分析結(jié)果顯示,在398例HIV感染者中,CD4+T淋巴細(xì)胞數(shù)量越低,發(fā)生機(jī)會(huì)性感染概率越高,其趨勢(shì)經(jīng)Cochran Armitage 趨勢(shì)檢驗(yàn),有統(tǒng)計(jì)學(xué)意義( χ2=161.965,P=0.000)。見表3。
5 機(jī)會(huì)性感染與死亡的關(guān)系 224例未合并機(jī)會(huì)性感染的患者均病情平穩(wěn)出院,174例AIDS合并機(jī)會(huì)性感染患者中死亡35例,占機(jī)會(huì)性感染者的20.11%。將性別、年齡、CD4+T淋巴細(xì)胞數(shù)量<200/μL、是否行抗病毒治療、同時(shí)合并多種機(jī)會(huì)性感染作為死亡相關(guān)的危險(xiǎn)因素進(jìn)行分析,結(jié)果顯示CD4+T淋巴細(xì)胞數(shù)量減少、未行高效抗逆轉(zhuǎn)錄 病 毒 治 療(highly active antiretroviral treatment,H AART)是病例死亡的獨(dú)立危險(xiǎn)因素。見表4、表5。

表 1 AIDS合并機(jī)會(huì)性感染患者的臨床表現(xiàn)(n, %)Tab. 1 Clinical manifestation of AIDS patients with opportunistic infections (n, %)
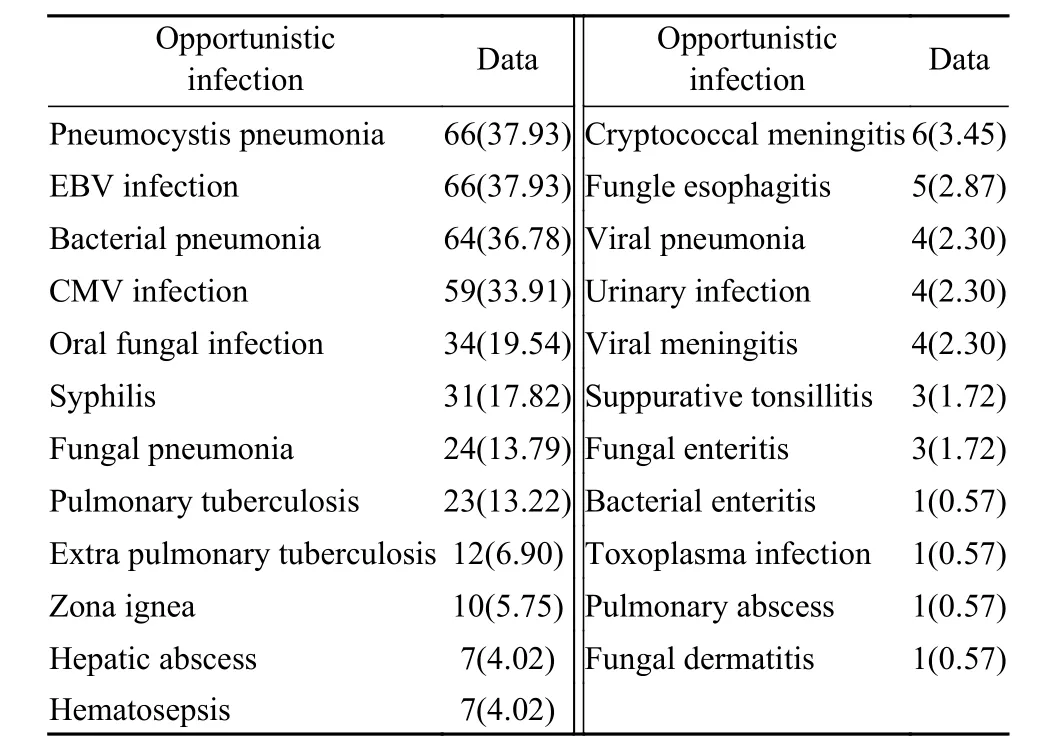
表 2 機(jī)會(huì)性感染的種類(n, %)Tab. 2 Types of opportunistic infections (n, %)

表 3 不同CD4+ T淋巴細(xì)胞數(shù)量發(fā)生機(jī)會(huì)性感染情況(n)Tab. 3 CD4+ T cell counts and opportunistic infections (n)
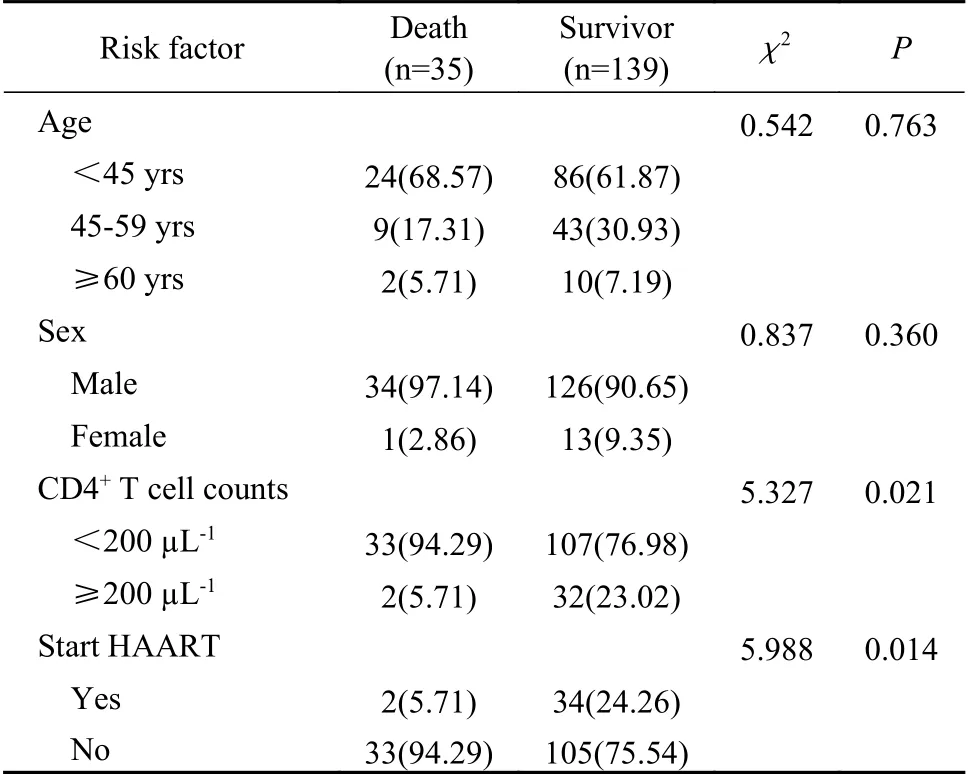
表 4 AIDS合并機(jī)會(huì)性感染患者死亡的單因素分析(n, %)Tab. 4 Factors associated with death in the AIDS patients with opportunistic infections (n, %)

表 5 AIDS合并機(jī)會(huì)性感染患者死亡的logistic回歸分析Tab. 5 Logistic regression analysis of risk factors of death in the AIDS patients with opportunistic infections
討 論
近年來我國(guó)HIV感染者數(shù)量增加,AIDS發(fā)病和死亡人數(shù)也相應(yīng)增加,防控與診療任務(wù)較重[2]。HIV主要侵犯人體免疫系統(tǒng),導(dǎo)致CD4+T淋巴細(xì)胞、巨噬細(xì)胞和樹突狀細(xì)胞減少,功能嚴(yán)重受損。隨著感染時(shí)間的增加和病情進(jìn)展,CD4+T淋巴細(xì)胞數(shù)量減少與功能低下導(dǎo)致人體細(xì)胞免疫功能缺陷,引起各種機(jī)會(huì)性感染和腫瘤,其中機(jī)會(huì)性感染是艾滋病患者發(fā)病與死亡的主要原因[1-4]。
AIDS相關(guān)機(jī)會(huì)性感染臨床表現(xiàn)復(fù)雜、特異性差、病原多樣、可累及多個(gè)系統(tǒng),同時(shí)合并多種感染,加之我國(guó)AIDS患者多在發(fā)生機(jī)會(huì)性感染后就醫(yī)才明確診斷艾滋病,診治經(jīng)過曲折。這些情況導(dǎo)致AIDS患者得不到早期診斷和及時(shí)治療。本研究顯示,我中心AIDS合并機(jī)會(huì)性感染患者男女比例為11.43∶1,以性傳播為最主要感染途徑,其中男男同性傳播占比大,與其他報(bào)道類似[5-6]。本組機(jī)會(huì)性感染患者病死率20.11%,高于其他文獻(xiàn)報(bào)道,考慮與我中心收治機(jī)會(huì)性感染者多數(shù)為外院轉(zhuǎn)入,整體病情較重有關(guān)。但我中心整體住院的所有HIV感染者病死率為8.79%,與其他報(bào)道相似[7-8]。入院時(shí)發(fā)熱、咳嗽、憋氣、消瘦、乏力是本組機(jī)會(huì)性感染患者的最常見臨床表現(xiàn),病變以侵犯呼吸系統(tǒng)為主(73.56%),其次是消化系統(tǒng)(10.34%)、中樞神經(jīng)系統(tǒng)(6.32%)。病原譜包括細(xì)菌、真菌、病毒等多種微生物。絕大部分患者為多系統(tǒng)、多病原的復(fù)雜感染,體現(xiàn)出AIDS相關(guān)機(jī)會(huì)性感染的多樣性、混合性和難治性[4,6,9-10]。
CD4+T淋巴細(xì)胞數(shù)量與機(jī)會(huì)性感染的性質(zhì)、種類以及出現(xiàn)時(shí)間密切相關(guān)[11]。本研究顯示,發(fā)生機(jī)會(huì)性感染的概率隨著CD4+T淋巴細(xì)胞減少而增加,本組絕大多數(shù)AIDS合并機(jī)會(huì)性感染患者CD4+T淋巴細(xì)胞小于200/μL,且隨著CD4+T淋巴細(xì)胞減少,合并機(jī)會(huì)性感染的概率增加,且較易發(fā)生肺孢子菌肺炎、真菌性肺炎及嚴(yán)重中樞系統(tǒng)感染。由于HIV破壞細(xì)胞免疫功能,其功能越低越易發(fā)生嚴(yán)重機(jī)會(huì)性感染,結(jié)果發(fā)現(xiàn)CD4+T淋巴細(xì)胞小于50/μL時(shí),機(jī)會(huì)性感染發(fā)生的風(fēng)險(xiǎn)及死亡率均明顯升高。由此可見,機(jī)體細(xì)胞免疫功能的情況決定了AIDS患者的預(yù)后。及早抗病毒治療是控制病毒復(fù)制、減少免疫功能破壞、改善生存質(zhì)量和降低病死率的重要手段[12-20]。本研究顯示,入院前已行抗病毒治療患者的病死率較未行抗病毒治療患者的病死率明顯降低。因此HIV感染后及時(shí)啟動(dòng)高效抗逆轉(zhuǎn)錄病毒治療是整個(gè)艾滋病管理策略的重中之重。
綜上所述,加強(qiáng)艾滋病的宣教,及早發(fā)現(xiàn)HIV感染者,適時(shí)進(jìn)行高效抗逆轉(zhuǎn)錄病毒治療治療,早期發(fā)現(xiàn)及診斷機(jī)會(huì)性感染,及時(shí)有效的針對(duì)性治療,是AIDS患者控制病情,改善預(yù)后,延長(zhǎng)生存期的重要措施。

