水中待產分娩與傳統待產分娩對產婦盆底肌肌電、盆底肌壓力及纖維肌力的影響
邢忠興,吳金梅,郭麗芳,盧 娜,梁文娟
隨著我國婦產科醫療水平的提高,眾多產婦普遍關注的問題就是保護女性盆底功能、降低女性剖宮產率、減輕女性分娩時疼痛[1-2]。盆底功能和生活質量密切相關,盆底功能對維持女性健康起到十分重要的作用,當盆底功能出現功能缺陷或損傷時會造成女性大小便失禁、性功能障礙等盆底功能障礙性疾病,以至于病人生活質量下降[3-4]。水中待產分娩是產婦在水中完成分娩過程,能夠減輕產婦分娩時的疼痛感,且方法極具人性化[5]。該方法在臨床上應用較為廣泛,能夠明顯減輕產婦的疼痛感,但對產婦的盆底功能的影響,目前還不明確。本研究探討水中待產分娩對產婦盆底肌肌電、盆底肌壓力的影響。
1 對象與方法
1.1 研究對象 選取2018年3月至2019年4月于我院分娩的初產婦120例,按隨機雙盲法分為水中分娩組和傳統分娩組,各60例。其中水中分娩組產婦體質量指數(BMI)22~37 kg/m2,孕周37~42周,年齡21~34歲,身高158~173 cm;傳統分娩組產婦BMI 21~37 kg/m2,孕周37~41周,年齡21~33歲,身高156~172 cm。2組產婦BMI、身高、年齡、孕周差異均無統計學意義(P>0.05)(見表1),具有可比性。納入標準:(1)足月分娩者產婦;(2)陰道自然分娩產婦;(3)依從性高,能夠配合治療和回訪。排除標準:(1)合并有產后惡露、陰道出血合并癥;(2)存在有心功能異常等嚴重障礙;(3)合并泌尿生殖系感染;(4)排除盆腔器官脫垂和尿失禁家族史。本研究經我院醫學倫理委員會審批通過,病人均自愿參加并簽署知情同意書。
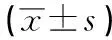
表1 2組產婦一般資料比較
1.2 方法
1.2.1 分娩方法 水中分娩組采用水中分娩方法進行分娩。當產婦宮口擴張≥3 cm后,對產婦的陰道進行檢查并消毒,在產婦第二次宮縮前,將左手的食指、中指放入產婦陰道內,右手使用齒鉗將胎膜鉗開,同時,使用手指擴大胎膜破口,胎膜破口擴大后,手指繼續在陰道內停放1~2次宮縮后,再將手指抽出陰道,并且注意觀察產婦羊水顏色、流出量等。監測胎心無異常后入水中,將水溫保持在35~38 ℃,使用自由體位,入水2 h后進行20~30 min行走。助產士在產程中要全程陪伴產婦,對產婦各項生命體征和胎兒胎心水平進行監測,及時處理產婦不良反應,并且幫助提高產婦自然分娩信心。當進入第2產程后,產婦可以正常使用腹壓,但需要注意胎頭娩出的速度,胎兒分娩完成之后,將產婦出水后移動至產床,處理胎盤。傳統分娩組選擇常規待產分娩,選擇自由體位,進入第2產程后移至產床開始分娩。
1.2.2 盆底肌肌電、盆底肌壓力檢測 使用PHENNIX神經肌肉刺激治療儀測定盆底肌肌電、盆底肌壓力、Ⅰ類盆底肌纖維肌力、Ⅱ類盆底肌纖維肌力。盆底肌肉組織Ⅰ、Ⅱ類盆底肌纖維分為0~Ⅴ級,將探頭伸入產婦陰道內,對產婦盆底淺部及深度肌層進行檢測,持續時間1~5 s分別對應Ⅰ~Ⅴ級。
1.2.3 新生兒體質量和Apgar評分 記錄新生兒體質量。使用Apgar評分評價新生兒窒息狀況,對新生兒1 min、5 min后的心率和對刺激的反應、皮膚顏色、呼吸等進行評分。無窒息,Apgar評分8~10分;輕度窒息,Apgar評分4~7分;重度窒息,Apgar評分0~3分。
1.2.4 產程時間 記錄分娩過程中2組產婦第一、第二、第三產程時間。
1.2.5 產后盆腔器官脫垂(POP)、壓力性尿失禁(SUI)發生率 比較2組產婦POP、SUI發生情況。
1.3 統計學方法 采用t檢驗和χ2檢驗。
2 結果
2.1 2組盆底肌肌電、盆底肌壓力比較 水中分娩組產婦盆底肌肌電、盆底肌壓力均明顯低于傳統分娩組(P<0.01)(見表2)。
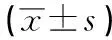
表2 2組產婦盆底肌肌電、盆底肌壓力比較
2.2 2組盆底肌纖維肌力比較 水中分娩組產婦Ⅰ類和Ⅱ類盆底肌纖維肌力均明顯高于傳統分娩組(P<0.01)(見表3)。
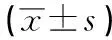
表3 2組產婦盆底肌纖維肌力比較
2.3 2組新生兒體質量和Apgar評分比較 2組新生兒體質量差異無統計學意義(P>0.05);水中分娩組新生兒Apgar評分明顯高于傳統分娩組(P<0.01)(見表4)。
2.4 2組產婦產程時間比較 2組產婦第一、第二、第三產程時間差異均無統計學意義(P>0.05)(見表5)。
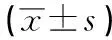
表4 2組新生兒體質量和新生兒Apgar評分比較

表5 2組產婦產程比較
2.5 2組產后POP、SUI發生率比較 水中分娩組POP、SUI發生率均低于傳統分娩組(P<0.05)(見表6)。

表6 2組產后POP、SUI發生率比較[ n;百分率(%)]
3 討論
在分娩中和妊娠中為了滿足胎兒的娩出和發育需要,女性盆底結構會出現復雜的改變,而隨著盆腔負重越來越大,子宮不斷增大,盆底組織在慢性牽扯下會出現不同程度的軟組織損傷,加上分娩期間激素水平的變化,盆底組織膠原代謝劇烈變化,會引發盆底結構的支撐能力下降[6-7]。在分娩時由于胎頭擠壓,盆底功能會造成直接機械損傷,隨著盆底拉伸,會出現去結締組織和神經連接分離的現象,骨盆肌間接承受傷害[8-9]。保護產婦盆底功能、預防產婦盆底障礙性疾病是目前的重要研究方向[10-11]。
妊娠期和分娩期產婦盆底功能受損主要有以下幾種原因,產婦進入分娩期后,胎頭會對產道造成擠壓,會加重對盆底肌肉的牽扯,對盆底功能造成損傷[12]。產后產婦盆底功能能夠得到修復,但個人因素與修復程度有極大的關聯性,盆底功能損傷比較輕的產婦在產后能夠恢復,盆底功能損傷嚴重的產婦會存在不同程度的缺陷[13-14]。現階段檢測盆底障礙性疾病權威指標是盆底電生理指標,能夠對產婦盆底功能進行準確的判斷[15]。會陰側切能夠對會陰神經傳導能力及產婦盆底肌肉組織完整性造成損傷,對產婦支配肌的會陰神經及肛提肌完整性造成尤為嚴重的損傷,導致產后產婦的盆底組織功能出現盆底肌力下降現象,并且恢復緩慢[16-17]。水中待產分娩能提高新生Apgar評分水平,提升新生兒的安全性。本研究結果顯示,水中分娩組產婦盆底肌肌電、盆底肌壓力均明顯低于傳統分娩組,Ⅰ類和Ⅱ類盆底肌纖維肌力均明顯高于傳統分娩組,新生兒Apgar評分明顯高于傳統分娩組。
國內患有盆底障礙性疾病的女性大約有70%,患有POP的病人占大部分[18],并且產婦分娩次數越多、年齡越大,其患POP的發生率越高,癥狀越嚴重,嚴重影響病人的正常生活[19]。經研究發現,水中待產分娩能夠降低POP和SUI的發生率,其主要原因是因為這種待產方式能夠在第三產程中,降低基質金屬蛋白酶-1水平,提高基質金屬蛋白酶抑制物-1在過程中的水平,從而做到減輕產婦盆底電生理指標,降低POP和SUI的發生率,保護產婦盆底組織[20]。本研究中,水中分娩組產婦POP、SUI發生率均低于傳統分娩組。
綜上所述,水中待產分娩能明顯降低盆底肌肌電和盆底肌壓力,增強Ⅰ類、Ⅱ類盆底肌纖維肌力水平,減少對盆底功能的影響,提高新生兒的安全性。

