情景式案例分析教學法聯合標準化病人在神經內科住院醫師醫患溝通技能教學中的應用
車鋒麗,耿曉坤,趙性泉
醫患溝通能力是以勝任力為導向的新型醫學人才培養模式的重要內容之一,也是構建和諧醫患關系、減少醫患矛盾及糾紛的重要因素[1]。然而迄今為止,我國各大醫學院校并未正式開設醫患溝通技能的課程,一些院校也只是教授一些有關醫學人文素質教育的理論,教學內容和方法枯燥單一,實際教學效果不佳。近年來我院校大力開展教學體制改革,逐步將教學的重點轉移到臨床工作中,使學生在實踐中反復練習,不斷加強醫患溝通技能的學習和訓練,取得了良好效果。
案例分析教學法(case-based learning,CBL)是以病例為基礎的教學模式,更注重對醫學生學習能力、溝通能力及應變能力的綜合培養[2]。情景式教學則是通過角色扮演,盡可能真實還原臨床診療場景,使學生在實踐應用中鞏固專業知識、強化臨床思維模式[3]。標準化病人(standardized patients,SP)是指經過專業標準化培訓后,可以準確表現臨床患者實際病情的人[4],目前已經廣泛用于訓練醫學生的溝通技巧及技能。SEGUE量表則是評估醫學生溝通能力的一種量表[5],由于其較高的內部一致性信度以及量表結構效度[6],目前已經廣泛應用于評估教學效果。但是,如何在臨床教學過程中使用情景式CBL聯合SP對住院醫師進行醫患溝通能力的培訓,目前國內鮮有研究報道。本研究試圖通過探索在臨床實習教學中使用情景式CBL聯合SP對住院醫師進行規范化醫患溝通能力的培訓,并使用SEGUE量表評估教學效果,以期找出目前醫學生醫患溝通能力不足的原因以及更適合的新型教學模式。
1 對象與方法
1.1 研究對象 前瞻性納入首都醫科大學附屬北京潞河醫院2020年9-12月在神經內科輪轉實習的住院醫師為研究對象,隨機分為實驗組和對照組,各20名。
1.2 研究方法
1.2.1 資料收集 收集住院醫師的年齡、性別、臨床實習時間,以及入組前神經病學理論成績。
1.2.2 教學方法 實驗組和對照組的教學目標均為“提高醫患溝通能力”。教學共兩周,每周1次,每次2課時。兩組均由同一位具有神經內科副高職稱的臨床醫師帶教,具體實施情況如下。
實驗組:采用情景式CBL。第一周,首先由帶教教師以神經病學常見病種——急性腦梗死為切入點進行小組理論授課,要求學生熟悉和掌握此種疾病的流行病學、臨床表現以及診治原則,了解學術前沿進展及熱點。然后提出一個急性腦梗死典型病例,將20名學生分成4個小組,分組討論此病例的病史詢問、定位診斷、定性診斷、鑒別診斷及初步診療方案。討論結束后,每組派學生代表發言,其他學生進行提問和補充。最后,教師進行總結分析。第二周,進行情景模式教學,由神經內科腦血管病亞專業一名高年資主治醫師擔任SP,由小組不同成員分別扮演主診醫師、醫療小組成員以及患者家屬,進行病史采集、查體、初步診斷、初步治療以及與患者溝通。結束后,由帶教教師進行總結點評。
對照組:采用以授課為導向的教學法(lecture-based learning,LBL)。第一周,由帶教教師理論授課急性腦梗死的流行病學、診斷與鑒別診斷、治療原則,授課結束后布置課后問題,鞏固理論知識。第二周,帶教教師以2016年高等教育出版社出版的《醫患溝通學》為教材,重點講授第九章醫患溝通技能。
1.2.3 標準化病人的選擇及培訓 SP由神經內科腦血管病亞專業一名高年資主治醫師擔任,對其進行標準化培訓,臨床病例的選擇采用標準化腦血管病例,盡可能真實還原臨床診療流程及患者情緒狀態。
1.2.4 醫患溝通能力評估 教學結束后,帶教教師使用SEGUE量表對實驗組及對照組學生的醫患溝通能力進行評價,并記錄得分。要求參加本研究的每一位學生對SP完成從詢問病史、查體到交代病情的全部過程。SEGUE量表[5]包括5個維度、25個子項目,總分25分:即準備(Set the stage)、采集信息(Elicit information)、提供信息(Give information)、理解患者(Understand the patients perspective)、溝通結束(End the encounter);在溝通過程中,溝通內容項出現1次則計分,有1次沒有做到則不計分。
1.3 統計學方法 使用SPSS 20.0軟件進行數據分析。計量資料符合正態分布,使用表示,組間比較使用t檢驗;計數資料用例數(%)表示,組間比較使用χ2檢驗。P<0.05為差異具有統計學意義。
2 結果
2.1 實驗組和對照組一般資料比較 兩組在性別、年齡、臨床實習時間及入組前理論成績等方面比較差異均無統計學意義,具有可比性(表1)。
2.2 實驗組和對照組SEGUE評分比較 實驗組SEGUE量表總分(18.52±3.68分vs11.38±2.52分)以及各維度得分均高于對照組,差異具有統計學意義(表2)。
3 討論
傳統的醫學教育模式面臨挑戰。2010年12月《柳葉刀》雜志發表了題為《新世紀醫學衛生人才培養:在相互依存的世界為加強衛生系統而改革醫學教育》的報告指出,基于勝任力的醫學人才培養模式才是全球醫學教育的發展趨勢[7]。2018年9月14日,我國發布了中國首個《聯盟住院醫師核心勝任力框架共識》,指出住院醫師核心勝任能力包括職業素養、知識技能、病人照護、溝通合作、教學能力、終生學習等方面。而在溝通合作方面,醫患溝通占據了重要的地位。
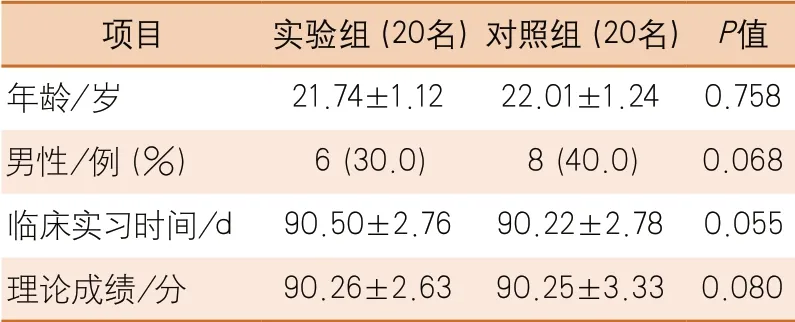
表1 實驗組和對照組一般資料比較
在醫學生尤其是住院醫師中普遍存在醫患溝通不足的情況,其所致的不良后果就是醫患糾紛事件增多。一項報告顯示,我國90%以上的醫療糾紛是由于醫患溝通不當所致[8]。由此,近年來我國各大醫學院校逐漸開始重視對醫學生臨床溝通技能的培養,但是大部分缺乏明確的培養目標以及專門課程,使得此方面的教學工作難以展開,教學效果也堪憂。一項對某大型醫院住院醫師的調查中,近半數的住院醫師表示沒有參加過任何溝通能力的培訓[9]。而對國內開設了醫患溝通類教學課程的部分醫學院校調查顯示,此類課程的主要教學仍然以課堂上的基礎理論講授為主,形式枯燥單一,導致一部分學生的興趣不足,學習態度消極,教學效果并不佳[10]。因此,如何結合我國實際情況,制訂切實可行的培養目標,編制專業化高質量教材,開設有關人際溝通及醫患溝通的課程,并在臨床實習過程中反復實踐,已經成為教學改革的重點及方向[11]。
目前大部分醫學院校還是沿用傳統的教學模式,即以傳統灌輸式課堂教學為主,多偏重理論講授,教學實踐較少,既缺少師生之間的交流互動,又缺乏對學生學習主動性和積極性的激發。近年來隨著多種新型教學方法的引入和變革,這種局面逐漸被打破。CBL是一種研究型的學習模式,更加注重對學生學習能力、溝通能力、應變能力等綜合能力的培養[2]。SP概念最早由美國Howards Barrows提出,可以模擬各種特殊情境,用以訓練醫學生的溝通技巧。目前已經廣泛應用于國內外臨床技能的教學與考核評價[4]。目前,國際上評價醫患溝通能力的量表主要分為評價醫護人員和評價就診患者兩種,其中評價醫護人員的量表有SEGUE量表、阿姆斯特丹態度與溝通量表(Amsterdam attitude and communication scale,AACS)、利物浦溝通技巧評價量表(Liverpool communieation skills assessment scale,LCSAS)等。SEGUE量表由美國西北醫科大學Gregory Makoul等[4]學者共同編制,分別從準備、采集信息、提供信息、理解患者、溝通結束5個維度進行評價。我國陶領偉等[6]經過驗證,得出SEGUE量表的Cronbach’sα系數為0.928,條目間平均相關系數為0.394,內容效度為0.921,量表的內部一致性信度較高,結構效度也較高,非常適合用于我國醫師醫患溝通技能的評價。
本研究試圖將情景式CBL應用于神經內科住院醫師醫患溝通能力的教學中,并在教學過程中應用SP,通過標準化案例-急性腦血管病培訓,以盡可能真實還原臨床診療現場,而學生通過主診醫師、醫療小組成員以及患者家屬等角色扮演,更加切身感受不同角色帶來的心理變化以及從患者角度考慮問題,從而在進一步醫患溝通中改善溝通效果。同時不斷通過實際運用,強化臨床思維,鞏固專業知識。本研究結果也顯示,與LBL教學相比,情景式CBL不僅調動了學生的學習興趣,在與患者進行溝通方面也更加積極主動,SEGUE量表各維度得分均高于LBL教學組。
本研究也存在一些不足之處,譬如本研究并未對帶教教師的教學能力進行考核評估,教學結束后也并未對學生對教學的滿意度進行調查研究。同時,情景式CBL也存在一些不足之處,如帶教教師需要花費大量時間和精力進行課前準備,包括病例的選擇、SP的標準化培訓等,另外學生的課前準備時間較短,指南和文獻的知識積累比較欠缺。由此,如何更進一步優化情景式CBL,以達到更好的教學效果,仍是下一步教學改革的重點。