補陽還五湯聯合針刺治療急性腦梗死臨床觀察
寧澤堂
急性腦梗死(ACI)是指由各種病因造成的腦血管血流驟減而引起的腦部缺血缺氧性疾病,臨床起病突然,多發生于40歲以上人群,病情危重,不但臨床致殘率高發,致死率有極高的發生幾率,并且病情易復發[1,2]。有研究顯示,ACI的發病大多與煙草、血壓、血糖、血脂的異常等因素密切相關[3].西醫主要采取動靜脈溶栓、抗凝、擴容、降纖等方式治療,但仍然不可避免地導致諸如失語、癱瘓等神經系統后遺癥的發生,為患者的家庭帶來沉重的壓力。因此積極控制病情,改善預后是治療腦梗死恢復的重點[4]。ACI在中醫被認為是“中風”,由各個因素共同導致機體氣血逆亂引起,大致分為急性期、恢復期以及后遺癥期,后兩者通常以“補氣活血、化瘀通絡、育陰熄風”等法治療,但在急性期是否采用活血化瘀法,各學者們看法不一。針刺是中醫醫治ACI最常用的措施之一,可促進神經功能恢復,改善肢體運動能力。本研究探究41例患者使用補陽還五湯加減與針刺聯合治療的臨床效果,現報道如下。
1 資料與方法
1.1 一般資料選擇我院2018年3月—2020年3月收治的82例ACI患者,按照治療方法的差異,分為針刺組(41例)與聯合組(41例)。針刺組:男23例,女18例;年齡51~74歲,平均年齡(62.5±3.3)歲;病程2~23 h,平均病程(8.1±1.2)h;發病部位:腦葉11例,腦干14例,其他部位16例。聯合組:男19例,女22例;年齡46~70歲,平均年齡(64.2±3.7)歲;病程1~25 h,平均病程(9.0±1.1)h;發病部位:腦葉9例,腦干13例,其他部位19例。2組性別分布、年齡組成、起病部位對比分析差異無意義(P>0.05),且均衡可比。
1.2 診斷標準①西醫診斷標準:與《中國急性缺血性腦卒中診治指南》[5]相符合,并通過影像學檢查確診;②中醫診斷標準:符合《中醫內科學》[6]中關于中風病氣虛血瘀證的診斷。
1.3 排除標準①嚴重心肝腎等重大器官功能損害;②先天性智能障礙者或合并惡性疾病者;③顱內血管畸形或顱內存在占位性病變者;④臨床昏迷不醒者;⑤對所使用的藥物有過敏反應者。
1.4 治療方法2組均在發病時間窗內給予溶栓治療,并常規給予抗凝、降低顱壓、擴張血管等治療。在此基礎上,針刺組給予針刺療法:分別取內關、人中、三陰交作為主穴,取委中、尺澤、極泉作為輔穴實施針刺。先取內關穴,直刺進針0.5~1.0寸(采用手法為捻轉提插結合瀉法);再以重雀啄法,斜刺人中穴0.3~0.5寸直至患者眼眶濕潤;其余部位采用提插瀉法,其中三陰交沿脛骨內側邊緣傾斜進針1.0~1.5寸直至下肢抽動3次為止,委中穴直刺1.0~1.5寸以下肢抽動3次為宜,尺澤直刺0.5~0.8寸至前臂或手指抽動3次,極泉直刺1.0~1.5寸至上肢抽動3次,以上均留針30 min,每日針刺1次。聯合組同時給予服用補陽還五湯加減,組方:黃芪60 g,地龍15 g,赤芍15 g,當歸尾15 g,川芎10 g,紅花10 g,桃仁10 g。加減應用:上肢無力者可加桂枝10 g,桑枝10 g;下肢無力者可加杜仲10 g,桑寄生10 g;肢體拘攣者可加全蝎5 g。水煎至300 ml,每日1劑,2次/d。2組均給予治療28 d。
1.5 觀察指標①2組的治療效果。依照《中醫病證診斷療效標準》[7]進行判定,分為治愈、好轉與無效。患者意識障礙、失語、吞咽困難等臨床癥狀和體征均消失,日常生活基本可獨立判定為治愈;患者意識障礙、失語、吞咽困難等臨床癥狀和體征好轉,能夠借助拐杖行動,或者生活基本可以達到自理水平認定為好轉;未達到上述條件視為無效。治療有效率為治愈率+好轉率。②2組的肢體運動能力、日常生活自理能力和神經功能缺損的程度。分別依照 FMA量表、Barthel量表、NIHSS量表評定。
2 結果
2.1 2組患者臨床療效對比聯合組治療有效率為90.24%,針刺組為73.17%,2組數據對比,聯合組高于針刺組,差異有統計學意義(P<0.05)。見表1。

表1 2組患者臨床療效對比 (例,%)
2.2 2組患者FMA、Barthel、NIHSS評分對比治療前,2組FMA、Barthel、NIHSS評分對比,差異無統計學意義(P>0.05);治療后,聯合組FMA評分為(47.36±2.59)分、Barthel評分為(58.12±3.64)分高于針刺組的(45.91±2.25)分、(47.31±3.02)分;NIHSS評分為(12.17±2.11)分低于針刺組的(15.82±3.31)分,差異有統計學意義(P<0.05)。見表2。
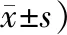
表2 2組患者治療前后FMA、Barthel、NIHSS評分對比 (例,
3 討論
ACI又稱為缺血性腦卒中,常以突發昏厥、言語不流利、肢體無力等為臨床主要表現,當治療不及時時,最終可伴發軀體神經系統各類并發癥,增加患者死亡率。關于ACI的臨床治療措施多種多樣,但目前尚無特效的藥物對其始終有效,但改善患者微循環及神經功能缺損等是臨床治療ACI的共識[8]。中醫認為其基本病機是由痰、瘀、虛、風、火所致的腦脈痹阻導致,治療多以“活血補氣”“化痰開竅”為主[9]。
本研究所采用的針刺名為“醒腦開竅針”,由石學敏院士在1972年開創,適用于ACI各個時期,不僅可以舒張腦血管、增加腦灌注、改善腦功能區,并且可以促使受損的神經功能恢復,與此同時還能夠引發大腦神經元興奮,刺激中樞神經系統而發揮一定的“醒腦神、開清竅”的功效,從而影響腦血流活動[10]。本研究采用的補陽還五湯共由7味中藥組成。其中黃芪可補氣固表;當歸活血化瘀的同時促使血液循環;地龍則通經活絡;川芎、赤芍等4味藥可與當歸協作共同起到活血祛瘀的功能[11]。另外,加減應用桑枝、桂枝可溫通經絡;杜仲、桑寄生強壯筋骨;全蝎可通絡止痛、鎮痙。諸藥合用,共同發揮益氣活血、通絡化痰的效能。現代藥理學顯示,黃芪、紅花可以擴張血管;當歸、桃仁可以抗凝;川芎能夠促使神經細胞增殖;赤芍則可以抑制神經細胞凋亡[12]。本研究數據結果顯示,聯合組的臨床有效率較針刺組高,并且聯合組各項評分優于針刺組,說明補陽還五湯加減不僅可用于ACI急性期的治療,并且配合針刺,效果顯著,可共同促進臨床癥狀的恢復。
綜上所述,補陽還五湯加減與針刺聯合治療急性腦梗死效果明顯,可提高患者的肢體運動能力,保障日常生活自理水平,并促進患者受損的神經功能快速康復。

