兒童癲癇停藥后復發的危險因素分析
張宏達,姚寶珍
(武漢大學人民醫院兒科,武漢 430060)
癲癇是一種以大腦皮質神經元反復異常放電導致的短暫性大腦功能障礙疾病,發作具有短暫性和重復性等特點。癲癇的發病機制復雜,主要與機體離子通道神經遞質及神經膠質細胞改變有關,依據發病原因不同可分為繼發性和原發性癲癇[1-3]。其中原發性癲癇是兒童神經系統最常見的疾病之一,國內有地區流行病學調查顯示,其發病率約為5‰[4]。隨著現代新型抗癲癇藥物在臨床中的廣泛應用,雖然有60%~70%的患兒在經過規范治療后一般預后較為良好,再次發作的風險顯著降低,可進行正常的社會活動,但停藥后癲癇復發的風險仍然存在。有研究發現,兒童癲癇停藥后平均復發率為28.6%[5],也有研究表明其復發率最高可達66%[6],其中以停藥1年內的復發率最高,給患兒及其家庭帶來較為嚴重的生理、心理及經濟負擔。因此,加強對癲癇患兒停藥后復發風險因素的識別能力,對于采取適當防治措施,減少復發具有重要的臨床意義。本研究主要探討兒童癲癇停藥后復發的危險因素,現報道如下。
1 資料與方法
1.1一般資料 選擇2017年1月至2018年12月武漢大學人民醫院兒科收治的274例擬停用抗癲癇藥物的患兒作為研究對象,其中男109例、女165例,年齡1~14歲,平均(6.4±1.4)歲。納入標準:①患兒癲癇及復發符合中國抗癲癇協會制訂的2015年版《臨床診療指南:癲癇病分冊》[7]中的相關標準,并按照指南中的要求進行規范治療;②患兒完全停藥前癲癇疾病為初次發病;③患兒年齡≤14歲,男女不限;④患兒隨訪時間超過1年以上。排除標準:①相關臨床資料不全的患兒;②患兒伴有嚴重的基礎疾病(如腎功能障礙性疾病、慢性心力衰竭或惡性腫瘤);③合并有精神性疾病史。本研究經武漢大學人民醫院醫學倫理委員會批準,患兒家屬均簽署知情同意書。
1.2研究方法 患兒經規范抗癲癇治療后,通過綜合評估對達到停藥標準,在經得患兒及其監護人同意后予以停藥,并隨訪1年,采取門診隨訪和電話隨訪的方式,每3個月進行1次隨訪。收集患兒臨床資料:①一般臨床資料,包括性別、年齡、發病年齡、有無癲癇家族史、發病原因、治療前發作頻率及治療前病程;②治療相關因素,如停藥時機(停藥前無發作時間)、停藥前腦電圖是否存在癇樣放電、停藥速度及是否聯合使用抗癲癇藥物等。所有臨床資料均由2名高年資的高級職稱醫師進行獨立統計并交互驗證以保證數據準確無誤。

2 結 果
2.1停藥后患兒復發情況 274例擬停用抗癲癇藥物的患兒在隨訪期間有72例復發,復發率為26.3%,平均復發時間為(5.37±0.98)個月。將隨訪期間內復發的72例患兒作為復發組,202例未復發的患兒作為未復發組。
2.2不同癲癇類型復發率分布情況 在不同癲癇類型中,以部分全身泛化復發率最高(40.7%),其次為復雜部分性發作(28.9%)、強直型發作(23.1%)和陣攣型發作(20.3%)。見表1。
2.3兩組患兒一般資料比較 兩組患兒性別、年齡、家族史及發病原因比較差異無統計學意義(P>0.05),復發組患兒發病年齡≤2歲、治療前發作頻率>5次/年、治療前病程>1年的患兒比例顯著高于未復發組(P<0.01)。見表2。

表1 不同癲癇類型復發情況
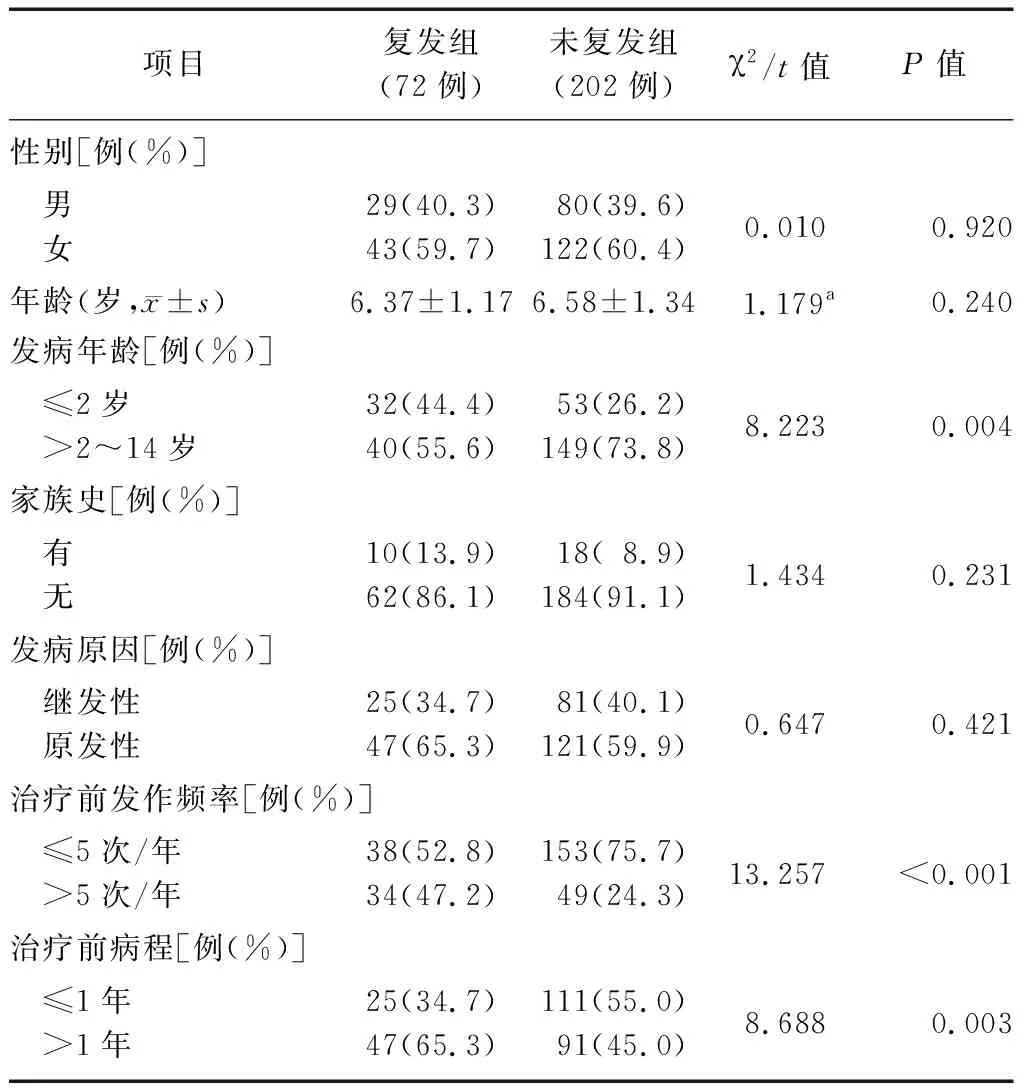
表2 兩組癲癇患兒一般資料比較
2.4兩組患兒治療相關因素比較 復發組停藥時機(停藥前無發作時間)<4年、停藥前腦電圖存在癇樣放電、停藥速度<6個月及聯合使用2種以上抗癲癇藥物的患兒比例顯著高于未復發組(P<0.01),見表3。
2.5兒童癲癇停藥后復發的獨立危險因素分析 對單因素分析中差異有統計學意義的指標進一步行二元Logistic回歸分析,結果顯示,發病年齡≤2歲、治療前發作頻率>5次/年、治療前病程>1年、停藥時機<4年、停藥前腦電圖存在癇樣放電、停藥速度<6個月及聯合使用2種以上抗癲癇藥物是兒童癲癇停藥后復發的獨立危險因素(P<0.05)。見表4。
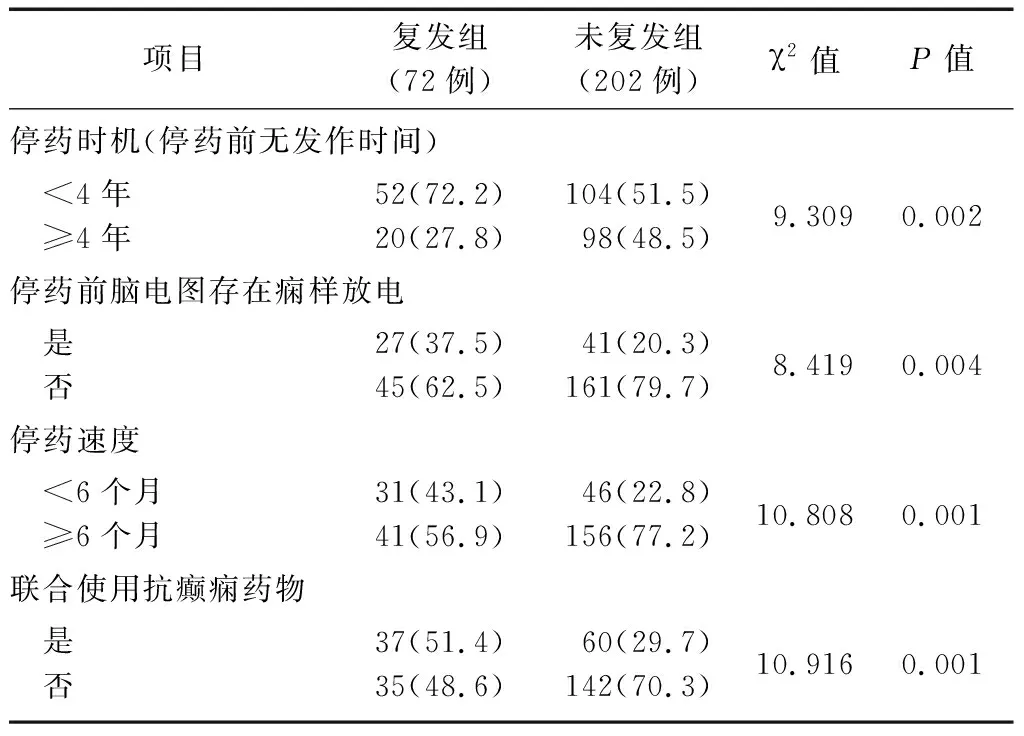
表3 兩組癲癇患兒治療相關因素比較 [例(%)]

表4 兒童癲癇停藥后復發的二元Logistic回歸分析結果
3 討 論
目前癲癇的發病機制尚不明確,但多數研究證實,中樞神經系統興奮性和抑制性失衡與癲癇的發生顯著相關,其中離子通道功能障礙和神經遞質失衡與這種失衡密切相關[8-10]。近年有研究認為,免疫功能紊亂也可能是導致癲癇發生的因素之一[11]。而兒童患者癲癇的發病因素更加復雜,具體表現在患兒經過長期的藥物治療后停藥癲癇復發的現象仍然存在[12-13]。國外研究表明,幼兒至青春期癲癇患兒在經過規范的抗癲癇治療后復發率為22.5%~35.0%[14],國內的研究相對較少,有報道復發率為22.4%~39.36%[15]。本研究274例癲癇患兒中,完全停藥后在隨訪期間癲癇復發72例,復發率為26.3%,與目前國內外的文獻報道一致。
研究表明,不同癲癇類型的復發率可能存在一定差異[16]。本研究中,以部分全身泛化復發率最高,其次為復雜部分性發作、強直型發作和陣攣型發作,與蔡嘉琳等[17]的研究結果相符。不同癲癇類型復發率存在差異的原因可能是上述癲癇類型均是公認的難治性癲癇,而目前抗癲癇藥物雖然對常見的癲癇類型具有較好的治療效果,但對難治性癲癇的預后較差。但值得注意的是,尚不能單純依靠癲癇的發作類型預測患兒停藥后的復發風險,還需結合患兒自身的生理病理情況及相關藥物治療因素進行綜合判斷。
本研究二元Logistic回歸分析結果顯示,患兒發病年齡≤2歲、治療前發作頻率>5次/年、治療前病程>1年、停藥時機(停藥前無發作時間)<4年、停藥前腦電圖存在癇樣放電、停藥速度<6個月及聯合使用2種以上抗癲癇藥物可顯著增加癲癇患兒停藥后復發的風險(P<0.05)。國外有學者研究發現[18],患兒發病年齡≤2歲是停藥后癲癇復發的獨立預測因素,其主要原因可能是2歲以下患兒常出現嚴重痙攣,且多伴有智力發育障礙或代謝障礙性疾病,可增加患兒停藥后復發的風險。癇樣放電是引起大腦皮質損傷的主要因素之一,對癲癇復發有重要影響,因此一般在停藥前必須對患兒進行腦電圖檢查。由于腦電圖恢復正常往往較臨床癥狀晚,腦電圖異常并不是停藥的絕對禁忌,但長期反復的高頻放電與癲癇的復發密切相關,研究認為單次的腦電圖檢查異常預測有限,建議患者在減藥過程中定期復查以綜合分析判斷停藥時機[19]。患者治療前的發作頻率及抗癲癇治療前的病程與病情嚴重程度有關,一般認為患者治療前的發作頻率越高病情越重,而治療前病程長則可能延誤治療導致病情進展,屈會霞和朱彩華[20]研究發現,治療前發作頻率>5次/年和治療前病程>1年是癲癇復發的獨立危險因素,本研究結果與上述研究結果一致。突然停用抗癲癇藥物可誘發癲癇已得到廣泛認可,但是有關停藥速度是否與患兒癲癇復發有關仍存在一定爭議,傅夏菲等[21]研究認為停藥速度對癲癇的復發并沒有影響,但索軍芳等[22]研究認為停藥時間<6個月與患兒癲癇復發存在密切關系,本研究結果與上述研究結果一致,因此鑒于大多數患兒癲癇復發集中于停藥后的前6個月,多數學者傾向于建議緩慢停藥至少6個月以上。目前對于癲癇的停藥時機尚無統一定論,通常認為患兒2年以上未發作可考慮停藥,Deleo等[23]研究發現,停藥前無發作時間<4年的患兒復發率顯著高于≥4年的患兒,因此建議患兒在發作終止后仍然繼續服用4年以上,特別是對于部分難治性癲癇可能需要更長的控制時間。本研究結果還顯示,聯合使用抗癲癇藥物是癲癇復發的獨立危險因素,其原因可能是本研究中大部分聯合用藥患兒停藥時均為同時停藥,而兩種藥物同時停用可導致嚴重戒斷綜合征,從而誘發癲癇發生,因此建議在聯合抗癲癇治療時先逐漸停用次選藥物,再逐漸停用首選藥物。
綜上所述,癲癇患兒停藥后的復發率較高,復發因素復雜,臨床中應從患兒發病年齡、治療前發作頻率、治療前病程、停藥時機、停藥前腦電圖異常情況、停藥速度及具體的抗癲癇藥物治療方案等方面評估癲癇復發的因素。對有高復發風險的患兒,可通過延長藥物控制時間、減緩停藥速度等方法予以預防,以減少癲癇的復發。

