嬰兒泌尿系感染31例臨床分析
仲栩杰 蔡蓉
【摘要】目的:回顧性分析31例嬰兒泌尿系感染的臨床診治情況。方法:納入2016年10月-2019年12月期間收治的31例經臨床診斷泌尿道感染患兒進行回顧性研究,總結本病的診治特點。結果:嬰兒UTI可能只表現發熱、哭鬧等癥狀,有時家長可能發現患兒尿液混濁、尿哭痛等,多屬于尿路感染導致。通過觀察臨床表現,結合實驗室及影像檢查,不僅可明確UTI感染部位,也有助于及時發現腎積水、腎盂液性分離、輸尿管遠端膨出及腎盞內結石等癥狀。納入患兒均予以頭孢曲松靜點治療,治療效果顯著,預后良好7例患兒院外隨訪泌尿系感染反復,到院復診經抗感染治療后好轉。結論:嬰兒UTI發熱為其主要臨床癥狀,具體表現因人而異,需結合實驗室及影像檢查方法進行診斷,結合藥敏結果選擇抗生素治療。
【關鍵詞】嬰兒泌尿系感染;實驗室檢查;影像檢查;治療;預后
【中圖分類號】R726.9? ?【文獻標識碼】A? ?【文章編號】2026-5328(2021)11--01
泌尿系感染(urinary tract infection,UTI)是兒科臨床常見一類感染性疾病,本病在兒科的泌尿系統疾病發病率居第四位[1]。因嬰幼兒時期患兒泌尿道感染局限于其尿路某部位相對少見,臨床上往往難以進行準確定位,故臨床上將此類疾病統稱UTI。小兒UTI的臨床癥狀表現因人而異,若不及時進行診治或反復發作,則往往易導致患兒慢性腎盂腎炎導致腎間質病變、慢性腎功能不全,且可能導致少數患兒成年后發生高血壓或引發終末期腎衰竭(ESRF)[2]。針對本病的診治對于本病患兒具有重要意義。研究以針對本院近期收治31例嬰兒泌尿系感染進行分析,具體如下。
1資料與方法
1.1一般資料
選取2016年10月-2019年12月期間收治的31例經臨床診斷泌尿道感染患兒進行回顧性研究。本次納入男嬰18例、女嬰13例,患兒年齡1個月~11個月,均依據《諸福棠實用兒科學》中針對小兒泌尿道感染診斷標準進行診斷[3]。納入患兒包括5例復發UTI、26例初發UTI。本次納入患兒包括1例先天性血管異常,4例早產,1例生后診斷“癲癇”、6月診斷“胃食管返流”患兒。入選患兒家屬均了解研究內容且均簽署知情權同意書。
1.2方法
針對31例嬰兒UTI患兒臨床資料、實驗室檢查、超聲檢查結果,用藥及治療后情況進行回顧分析,總結嬰兒UTI的診斷特點、治療方法與預后,以提高臨床醫生對嬰兒UTI認識與診治水平,避免誤診、漏診、誤治。
1.3觀察指標
觀察并整理記錄患兒臨床表現、實驗室檢查、超聲檢查情況,總結對本病患兒的診治及結果。
1.4統計學方法
通過SPSS20.0統計學軟件對研究涉及數據進行統計分析。
2結果
2.1UTI患兒臨床表現
31例UTI患兒臨床表現包括發熱30例、咳嗽流涕9例、尿常規異常3例、哭鬧4例(1例伴四肢末梢青紫)、尿痛尿異味1例、腹瀉5例、10例患兒伴有會陰紅/龜頭紅腫/分泌物。發熱為本病患兒最主要癥狀,患兒發熱峰值在37.8℃~40.7℃。
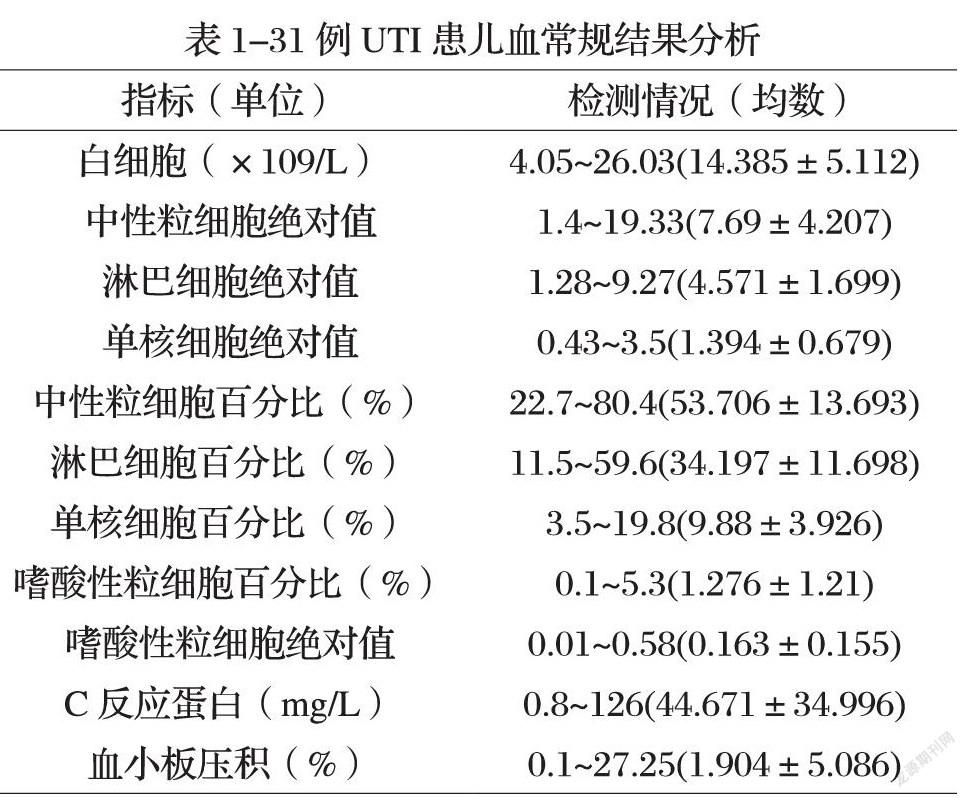
2.2血常規結果分析
送檢31例,結果見表1。
2.3尿常規與尿培養結果
送檢31例,尿常規:尿蛋白+~++22例;尿培養陰性16例、大腸埃希氏菌10例、鶉雞腸球菌1例、產酸克雷伯菌1例、革蘭陰性桿菌1例;另有1例患兒第1次培養陰性、菌尿計數102CUF/ml,十余天后第2次培養:肺炎克雷伯菌肺炎亞種(菌尿計數102CUF/ml;),第3次培養銅綠假單胞菌,菌尿計數>105CUF/ml,考慮難治性泌尿系感染。
2.4影像學檢查
31例患兒中,28例經泌尿系B超檢查結果提示,22例未提示異常,1例左腎形態飽滿,皮質回聲增強,余泌尿系未見明顯異常;1例第4次泌尿系感染發作時(11月),B超提示左腎形態飽滿;1例右腎腎盂液性分離;1例左腎腎盂腎盞擴張,右腎腎盂少量液性分離,左側輸尿管遠端膨出;1例左腎積水伴左側輸尿管上段級末端擴張;1例左側下極腎盞內結石征象;1例雙腎腎盂分離。多數患兒超聲未提示異常,顯著征象為左腎形態異常、腎盂液性分離、輸尿管遠端膨出及腎盞內結石。
2.5治療情況
31例患兒均予以頭孢曲松靜點治療,2例結合予以硼酸清洗尿道口,2例結合予以黃連素坐浴,1例治療后反復經診斷膀胱輸尿管返流后予以阿莫西林克拉維酸鉀口服治療,1例治療后尿常規仍有異常、考慮頭孢耐藥,改用磷霉素氮丁三醇+泛輔舒(細菌分解物)口服治療。
2.6預后情況
31例患兒經治療后均好轉,患兒住院天數1~18(5.484±3.618)d。24例患兒進行院外隨訪,其中7例患兒院外隨訪泌尿系感染反復,到院復診經抗感染治療后好轉。
3討論
泌尿系感染又被稱為尿路感染,屬于嬰兒臨床常見疾病,針對本病患兒若不及時進行治療則易轉為慢性感染或導致腎損害[4]。嬰兒UTI因缺乏典型的臨床癥狀,早期獲得臨床診斷相對較為困難。臨床上熟悉對嬰兒UTI的臨床癥狀,并輔以實驗室檢驗及影像學檢查等檢查方法,更有利于早期明確診斷嬰兒UTI[5]。結合本次研究分析發現,嬰兒UTI可能只表現發熱、哭鬧等癥狀,有時家長可能發現患兒尿液混濁、尿哭痛等,多屬于尿路感染導致。故對臨床針對發熱原因不明嬰兒,應及時對其進行尿常規檢查。而嬰兒若其腎盂輸尿管連接部狹窄、尿結石導致的UTI時,也可能導致其尿常規檢查結果表現正常。故針對存在上述癥狀嬰幼兒,泌尿道B超應作為其常規檢查的項目。此外,針對反復感染病例,臨床上也應注意有無存在先天性泌尿系畸形情況。通過觀察臨床表現,結合實驗室及影像檢查,不僅可明確UTI感染部位,也有助于及時發現腎積水、腎盂液性分離、輸尿管遠端膨出及腎盞內結石等。研究納入31例患兒經尿培養陰性16例、大腸埃希氏菌10例、鶉雞腸球菌1例、產酸克雷伯菌1例、革蘭陰性桿菌1例;另有1例患兒第1次培養陰性、2次培養肺炎克雷伯菌肺炎亞種、3次培養銅綠假單胞菌,患兒經頭孢曲松靜點治療后效果顯著,僅1例治療后反復經診斷膀胱輸尿管返流后予以阿莫西林克拉維酸鉀口服治療,1例治療后尿常規仍有異常、考慮頭孢耐藥,改用磷霉素氮丁三醇+泛輔舒(細菌分解物)口服治療,患兒治療后感染癥狀均好轉,總結本病治療原則為:一般治療予以包括加強營養、增強機體抵抗力,促進飲水等,針對致病菌予以抗生素,若2~3d治療后癥狀未改善者,則需聯用兩種抗生素。且頭孢類抗生素對于多數致病菌有效,但也有耐藥情況,臨床上需根據藥物敏感試驗結果選用有效的敏感抗生素進行治療。2016年最新泌尿系診治指南[6]中提出,首次發熱的嬰幼兒UTI,建議完善泌尿超聲及核素腎靜態掃描(DMSA)。急性期行DMSA檢查有助于UTI的定位、明確是否為急性腎盂腎炎,還對檢出擴張型膀胱輸尿管反流(VUR)即Ⅲ~Ⅴ級VUR具有重要提示作用,如果泌尿系超聲或DMSA檢查結果異常,或是不典型泌尿道感染表現,建議在急性感染控制后進一步行排泄性膀胱尿路造影(MCU)。但因本院未開展相關檢查工作,不能進行核素腎靜態掃描及排泄性膀胱尿路造影,故病例缺乏膀胱輸尿管反流和腎瘢痕的臨床數據。在下一步的臨床工作中,嚴格按照2016年最新指南不同年齡兒童影像學檢查推薦流程要求,指導高危患兒特別是泌尿系超聲或DMSA檢查有異常的患兒至有條件醫院做好進一步的篩查工作,并積極做好隨訪。
參考文獻:
[1]楊光,趙玉瑋.嬰幼兒泌尿系感染48例診治分析[J].中國誤診學雜志,2009,9(12):2956-2956.
[2]俞小霞,王巧紅.兒童尿路感染的臨床分析與治療[J].臨床薈萃,2021,36(2):153-156.
[3]黃惠梅,齊愛華,張俊珠,等.兒童泌尿系感染97例診治分析[J].陜西醫學雜志,2017,46(5):565-566.
[4]王艷,李云娟,王陽,等.以發熱就診的1305例嬰兒病因及臨床特征分析[J].山西醫科大學學報,2017,48(7):715-721.
[5]陳彥,丁潔.小兒泌尿系感染的診斷和治療原則[J].中華醫學信息導報,2006,21(9):12.
[6]中華醫學會兒科學分會腎臟學組.泌尿道感染診治循證指南(2016)[J].中國兒科雜志,2017,55(12):898.
3524501908295

