Ⅱ、Ⅲ度酸堿燒傷對眼表的影響
王 偉,張鵬飛,陳春霞,錢 莉
隨著我國經濟的發展,酸堿導致的眼外傷居高不下,約占眼外傷的10%[1]。既往研究[2]發現嚴重的酸堿燒傷后會導致瞼球黏連、假性胬肉、角膜白斑等眼表改變,但其他程度的酸堿燒傷對眼表特別是淚膜的影響的研究較少。依據酸堿燒傷程度,國際通用的 Roper-Hall標準分度[3]將化學性眼燒傷分為4度:Ⅰ度,無角膜水腫混濁及角膜緣缺血;Ⅱ度,角膜水腫混濁,但可窺見虹膜紋理,角膜緣缺血范圍<1/3全周;Ⅲ度,角膜水腫混濁較重,虹膜紋理窺不清,角膜緣缺血范圍占1/3~1/2全周;Ⅳ度,角膜水腫混濁嚴重,后方結構窺不見,角膜緣缺血范圍>1/2全周,近角膜緣部結膜缺血壞死。銅陵市屬于工業城市,酸堿燒傷導致的眼外傷發生率較高。本研究通過回訪調查,研究Ⅱ、Ⅲ度酸堿燒傷后對眼表功能的影響。
1 資料與方法
1.1 一般資料 選取安徽省銅陵市人民醫院眼科2014年1月至2019年1月的Ⅱ、Ⅲ度酸堿燒傷住院病人。經過非手術治療后,出院時角膜完全愈合的病人進行回訪。共42例61只眼,男36例,女6例,年齡33~65歲。依據酸堿燒傷的不同分為酸燒傷組20例31只眼,其中單眼9例,雙眼11例(其中1眼屬于Ⅳ度燒傷給予剔除)。堿燒傷22例30只眼,其中單眼14例,雙眼8例。同時選取其中的單眼未受傷眼作為對照組,共21例21眼(其中1例因為伴有上瞼下垂給予剔除)。3組的年齡、性別差異均無統計學意義(P>0.05)(見表1),具有可比性。

表1 3組年齡、性別比較[n;構成比(%)]
1.2 方法
1.2.1 淚膜破裂時間(break-up time,BUT) 將1滴0.25%熒光素鈉溶液滴入結膜囊內,囑眨眼多次后平視前方,裂隙燈鈷藍光下記錄其末次眨眼到角膜上首次出現黑斑的時間,連續測定3次,取平均值。
1.2.2 Schirmer Ⅰ實驗 將淚液檢測試紙(遼寧美滋林藥業公司)沿0刻度返折,置于被檢者下結膜囊中外1/3處,囑輕閉雙眼,5 min后讀取濾紙條浸濕刻度。
1.2.3 角膜地形圖 同一操作者使用(型號TMS-4,日本TOMEY公司)角膜地形圖儀測定多次,記錄角膜表面規則指數(surface regularity index,SRI)、角膜表面不對稱指數(surface symmetry index,SAI)、角膜表面散光值(cylinder,CYL)。
1.3 統計學方法 采用χ2檢驗、方差分析和q檢驗。
2 結果
3組的BUT差異有統計學意義,酸燒傷組和堿燒傷組的BUT均低于正常組(P<0.01),酸燒傷組和堿燒傷組差異無統計學意義(P>0.05)。3組Schirmer Ⅰ實驗差異無統計學意義(P>0.05)。3組的CYL、SRI、SAI差異均無統計學意義(P>0.05)(見表2)。
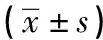
表2 3組BUT情況、Schirmer Ⅰ試驗、角膜地形圖檢測比較
3 討論
銅陵市屬于典型的工業型城市,各類化工廠比較多,所以每年能夠遇到較多的酸堿燒傷病人,通過回顧性分析,住院病人基本都屬于Ⅱ、Ⅲ度酸堿燒傷,極少的Ⅳ度燒傷。回顧分析發現所有Ⅱ、Ⅲ度酸堿燒傷通過早期大量的0.9%氯化鈉溶液沖洗結膜囊,早期激素聯合促進角膜上皮修復治療,預防感染及維生素C治療后,角膜均完全修復后出院,都未接受手術治療。既往研究[4]認為酸堿燒傷后BUT的改變是因為酸堿燒傷后并發瞼球黏連、瞼外翻導致繼發性淚液過快蒸發導致。而在本研究中,所有酸堿燒傷病人均未出現瞼球黏連、瞼外翻。我們認為Ⅱ、Ⅲ度酸堿燒傷后BUT的改變跟淚膜的成分改變相關。眾所周知淚膜由3層組成,分別是水樣層、脂質層、黏蛋白層。黏蛋白包括MUC1、MUC4、MUC5AC、MUC5B、MUC6、MUC7,但其主要成分是由結膜杯狀細胞分泌的MUC5AC,它能穩定淚膜,防止淚液過度蒸發[5-6]。XIAO等[7]發現結膜杯狀細胞受損除了影響黏蛋白分泌外,還會影響杯狀細胞合成維A酸,而后者跟結膜的免疫耐受息息相關,現已證實免疫反應參與各種干眼包括酸堿燒傷導致的干眼的發生[8]。所以酸堿燒傷破壞結膜及穹隆部杯狀細胞干細胞后,不僅減少杯狀細胞分泌黏蛋白,而且通過減少維A酸合成增加炎癥反應來增加淚液的蒸發。本研究酸燒傷和堿燒傷的BUT無明顯差異。一般來說,眼表組織受傷后其蛋白質結合凝固,使得酸性物質不再向周圍和深處擴散;而堿性物質易溶于水,且對脂肪有皂化作用,使組織軟化、蛋白質溶解,致使堿性物質繼續向深部擴散,故堿燒傷一般比酸燒傷嚴重。但本研究2組BUT沒有差別,推測因為結膜杯狀細胞均在表層,故受傷后影響沒有明顯差別。除了破壞結膜杯狀干細胞導致干眼外,最近YU等[8-9]也發現叢生蛋白跟各種干眼包括酸堿燒傷導致的干眼密切相關,叢生蛋白由角膜及結膜的上皮產生。叢生蛋白對于流體組織的作用至關重要,當叢生蛋白低于一定濃度就會導致干眼,所以酸堿燒傷也可能通過損傷角結膜上皮而導致眼表的叢生蛋白失衡,從而導致干眼。
本研究Schirmer Ⅰ實驗顯示3組差異無統計學意義(P>0.05)。既往研究[10]認為酸堿燒傷后會破壞或阻塞腺體及腺體導管開口而至淚液分泌不足。因為本研究中Ⅱ、Ⅲ度酸堿燒傷病人未明顯破壞主淚腺及腺體導管,所以病人的基礎分泌不受影響。
劉祖國等[11]發現干眼癥病人的SRI、SAI、CYL均高于正常人,并且認為SRI和SAI 可以作為診斷干眼病的客觀指標,可用于評價干眼病的嚴重程度。但王莉等[12]的研究發現淚液蒸發過強型干眼、淚液分泌不足型干眼、正常人的SRI,SAI均沒有明顯差別,但淚液分泌不足型干眼的CYL明顯低于蒸發過強型干眼及正常人的CYL值。本研究發現3組的SRI、SAI、CYL差異無統計學意義。分析導致結果不同主要是:本研究的分組是酸燒傷組、堿燒傷組、正常組,但沒有明確診斷為干眼,而劉祖國等[11]的研究選取的是淚液分泌不足型干眼。本研究酸堿燒傷后均表現為BUT加快,而SchirmerⅠ與正常組無明顯差異,所以結果不同。但是本研究結果跟王莉等[12]的結果比較吻合,考慮本研究酸堿燒傷后絕大部分符合《干眼臨床診療專家共識》[13]中的蒸發過強型干眼的診斷。但是也不能排除測量的不同導致結果的不同[14]。
綜上,Ⅱ、Ⅲ度酸堿燒傷后會導致淚膜不穩定,但并不影響淚液的基礎分泌,對于角膜表面的SRI、SAI、CYL未產生明顯影響,這對于指導臨床用藥及治療有重要意義[15]。
本研究的不足之處在于:(1)未依據酸堿燒傷后的年限進行分組研究,這樣就不能明確酸堿燒傷后對眼表的改變是否隨時間發生改變。(2)在選取未受傷眼作為對照眼的同時,病人主訴癥狀時眼別不清,故本研究未將主觀癥狀納入研究,所以依據《干眼臨床診療專家共識》[13]并不能確診為干眼進行研究。

