顯微鏡微通道單側入路治療孤立型胸椎黃韌帶骨化癥
王 瑤,李勁松,陳友虎,尹文思,袁 渤
黃韌帶骨化癥(ossification of ligamentum flavum,OLF)是指由于脊柱黃韌帶的骨化壓迫相應脊髓和神經根而產生神經癥狀,可分為孤立型、連續型及跳躍型,多見于中老年人。后路減壓植骨融合內固定術治療OLF存在手術創傷大、出血量多、術后并發癥多等缺點。2018年1月~2019年2月,湖南航天醫院脊柱外科采用顯微鏡微通道單側入路治療6例孤立型胸椎OLF患者,療效滿意,報道如下。
1 材料與方法
1.1 病例資料本組6例,男4例,女2例,年齡48~61歲;損傷節段:T10~111例,T11~125例;病程1~87個月。均有下肢疼痛及麻木癥狀,其中行走困難者4例,排尿困難者1例。術前完善X線、CT及MRI檢查,CT橫斷面掃描顯示黃韌帶骨化情況,雙側骨化有無互相融合或與椎板融合,MRI顯示病變范圍以及脊髓病理改變信號。
1.2 手術方法氣管插管全身麻醉。患者俯臥位。C臂機透視下準確定位狹窄椎管,于椎管狹窄對應位置旁開后正中線2.0~2.5 cm處做長約2 cm的縱向切口,從肌肉間隙置入1個? 10 mm圓柱形尖頭鐵棒,定位目標間隙,用套筒逐級鈍性分離肌肉,置入? 16 mm的工作通道并用鉸鏈固定。C臂機透視下再次確認工作通道位于狹窄椎管上方后,取出鐵棒及所有套筒,在顯微鏡下用電刀分離椎板表面的軟組織及脂肪,高速磨鉆磨除上位椎板下1/2左右到黃韌帶上緣附著點位置,向外側磨除椎板時注意保護外側椎間小關節,磨除椎板后可見黃韌帶上緣游離。用神經剝離子小心將黃韌帶與硬膜分離,用槍狀咬骨鉗咬除黃韌帶及骨化組織。調整工作通道顯露棘突基底部,磨除部分棘突基底部,充分顯露對側黃韌帶,逐步分離后用槍狀咬骨鉗咬除黃韌帶。注意操作輕柔,避免損傷脊髓,若觀察脊髓搏動良好,探查減壓區域上、下端無壓迫后可在顯微鏡下用雙極電凝充分止血,退出手術工作通道,依次縫合肌膜、筋膜、皮下和皮膚。
1.3 術后處理給予激素及脫水藥以減輕水腫,脊髓損傷者使用神經營養藥物。術后2~3 d患者可不負重下床活動,待切口愈合后出院。
1.4 觀察指標與療效評價記錄手術時間、術中出血量及術后住院時間。比較手術前后肌酸磷酸激酶(CK)水平,采用疼痛VAS評分和JOA評分評價臨床療效。

2 結果
患者均獲得隨訪,時間6~20(10.1±5.7)個月。手術時間70~108(86.4±11.7) min,術中出血量25~65(40.7±12.5) ml,術后住院時間5~7(5.4±0.7)d。術后行CT及MRI檢查均未發現胸椎失穩表現,均無切口感染及腦脊液漏發生。術后3個月患者均恢復正常肌力,術后6個月1例排尿困難者經康復理療后恢復正常。CK水平:術前與術后1、3、5 d分別為20~200(81.3±76.8)、109~291(196.3±68.1)、32~286(109±88.6)、11~110(58.6±36.8) U/L,術后1 d較術前明顯升高(P<0.05);術后3、5 d基本恢復正常水平,與術前比較差異均無統計學意義(P>0.05)。VAS評分和JOA評分見表1,術后5 d及1、6個月均較術前明顯改善(P<0.05);術后1、6個月均較術后5 d明顯改善(P<0.05);術后1個月與術后6個月比較差異無統計學意義(P>0.05)。
典型病例見圖1~3。
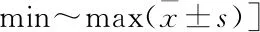
表1 術前及術后各時間點VAS評分、JOA評分比較[n=6,分,
3 討論
OLF大多起病隱匿,進展緩慢,一旦出現癥狀,僅1~2年即可導致不同程度的上、下肢運動功能障礙,且非手術治療一般無效。積極有效的外科手術治療可盡快解除壓迫,避免脊髓發生不可逆性損傷[1],是改善患者預后、促進病情轉歸的關鍵。因此,有癥狀的OLF患者早期診斷及手術治療顯得尤為重要[2],而且早期手術治療黃韌帶骨化范圍小,與硬膜粘連及融合程度低,手術難度相對降低。
3.1 顯微鏡微通道手術方法的優勢目前臨床上多采用后路減壓植骨融合內固定術治療OLF,此種術式減壓充分,手術效果肯定,但需要廣泛剝離椎旁肌群,切除脊柱后柱的大部分結構,會導致肌肉無力和萎縮[3-4],而且手術時間長、出血量多。本研究使用顯微鏡微通道手術方法對椎旁肌肉進行鈍性分離,工作通道可直達椎板表面,減少剝離肌肉,同時避免肌肉回縮阻擋視野,手術結束時退出工作通道,肌肉自然復位,最大程度地避免了肌肉損傷,僅術后1 d CK水平短暫升高,術后3、5 d的CK水平基本恢復正常水平,表明顯微鏡微通道系統對椎旁肌肉創傷小,患者恢復快。與傳統手術方式相比,顯微鏡微通道手術方法在術中出血量、手術時間、術后住院時間等方面具有明顯優勢。胸段脊髓較腰段脊髓脆弱,術中操作需非常小心,通過顯微鏡放大處理可以有效減少甚至避免出現神經損傷及硬脊膜撕裂,提高手術效果的同時保障了手術安全[5-8]。本研究中,VAS評分及JOA評分術后5 d及1、6個月均較術前明顯改善(P<0.05);術后1、6個月均較術后5 d明顯改善(P<0.05);表明患者術后生活質量明顯提高,手術安全有效。

圖1 患者,男,56歲,T10~11節段OLF,行顯微鏡微通道單側入路治療 A.術前X線片,顯示胸椎退變;B.術前CT,顯示T10~11節段少許骨化的黃韌帶;C.術前MRI,顯示T10~11節段相應平面椎管狹窄;D.術后3 d MRI,顯示T10~11節段脊髓減壓充分,少許椎旁肌肉水腫;E.術后5 d CT+三維重建,顯示T10下椎板磨除范圍,骨化的黃韌帶已經剝離;F.術后3個月X線片,顯示脊柱未見明顯不穩表現 圖2 患者,男,61歲,T11~12節段OLF,行顯微鏡微通道單側入路治療 A.術前X線片,顯示胸腰段退變嚴重;B.術前CT,顯示胸椎管狹窄,骨化的黃韌帶;C.術前MRI,顯示T11~12節段椎管狹窄,脊髓受壓,腦脊液中斷;D.術后3 d MRI,顯示T11~12節段脊髓減壓充分,少許椎旁肌肉水腫;E.術后5 d CT+三維重建,顯示T11下椎板磨除范圍,骨化的黃韌帶已經剝離

圖3 患者,男,60歲,T11~12節段OLF,行顯微鏡微通道單側入路治療 A.術前X線片,顯示胸腰段退變嚴重;B.術前X線片,顯示胸椎大體形態,用于術中定位目標節段;C.術前CT,顯示胸椎管狹窄,骨化的黃韌帶;D.術前MRI,顯示T11~12節段椎管狹窄,脊髓受壓嚴重,脊髓變性;E.術中C臂機定位T11~12目標節段;F.術中工作通道外觀;G.術后3 d MRI,顯示T11~12節段脊髓減壓充分,有少許椎旁肌肉水腫;H.術后5 d CT+三維重建,顯示T11下椎板磨除范圍,骨化的黃韌帶已經剝離
3.2顯微鏡微通道手術方法的注意事項① 術中使用高速磨鉆磨除椎板時注意保護外側關節突結構,避免損傷關節囊及神經血管,這樣可避免術后脊柱不穩的發生。② 在關節突內側磨除椎板中、下部分和棘突基底部后,可充分顯露硬脊膜后方的椎管空間,進入椎管后先將周圍正常的黃韌帶咬除,孤立骨化黃韌帶,在顯微鏡下用神經剝離子鈍性分離,如果與硬膜發生融合則需要使用高速磨鉆將其打磨成較薄的骨塊,使之不產生直接壓迫[9]。③ 術中調整工作通道可進入對側側隱窩,鈍性分離黃韌帶后從對側用槍狀咬骨鉗咬除或磨鉆磨除骨化黃韌帶,這樣操作能接近甚至達到開放減壓的效果。④ 若骨化黃韌帶融合范圍較大,微創操作困難且危險,建議改為開放手術。
綜上所述,顯微鏡微通道單側入路治療孤立型胸椎OLF具有創傷小、出血量少、手術時間短、患者術后恢復快等優點,值得臨床推廣。

