腹腔鏡修補小兒腹白線疝:附12例報告
戴育堅 胡偉澤 陳 浩 鄭輝明 劉 震 楊 帆 林鴻坡
(福建醫科大學附屬泉州第一醫院小兒外科,泉州 362000)
白線疝是指因腹白線筋膜缺損而發生的疝,多發生于臍上至劍突下,也稱為上腹疝,患病率低,約占兒童腹外疝的4%[1],治療多以開放手術為主。隨著微創技術的快速發展,腹腔鏡技術修補也取得了良好的效果[2~5]。我科2017年6月~2020年6月采用腹腔鏡修補小兒白線疝12例,并使用胸普外科修補膜加強覆蓋缺損,報道如下。
1 臨床資料與方法
1.1 一般資料
本組12例,男7例,女5例。年齡2~5歲,平均3.4歲。均有上腹部腫物,5例伴腫物區局部疼痛,無惡心、嘔吐。平臥或觸摸腫物后7例可縮小,5例可完全還納腹腔,局部均無壓痛。均經超聲或腹部CT檢查(圖1)明確診斷為白線疝。白線缺損距臍2.0~6.0 cm,平均3.5 cm。疝環直徑0.5~2.5 cm,平均1.65 cm。CT提示疝內容物均為腹膜前脂肪。
病例納入標準:年齡<14歲,彩超或腹部CT提示白線疝缺損≥5 mm或伴有腫物區觸痛,無其他疾病不能耐受麻醉。
1.2 手術方法
氣管內插管全麻,頭高足低平臥位。左鎖骨中線平臍處橫切口0.5 cm,氣腹針穿刺建立氣腹,壓力8~10 mm Hg(1 mm Hg=0.133 kPa),置入5 mm trocar,腹腔鏡引導下于左腋前線肋緣下1 cm、臍與左髂前上棘連線內上1/2~1/3處各置入一個5 mm trocar(圖2)。鏡下探查上腹壁,明確疝環缺損大小及疝內容物(12例均為腹膜前脂肪),離斷部分肝圓韌帶后完整暴露腹壁缺損區(圖3),3-0可吸收線(薇喬)間斷橫行縫合關閉腹壁缺損(圖4)。于缺損處皮膚正中點定位,并決定補片大小,將胸普外科修補膜(廣東冠昊生物科技股份有限公司,國械注準20193131732)修剪至合適大小(四周緣比缺損大1~2 cm),正中央預置2-0 PDS懸吊線后送入腹腔,預置線懸吊于腹壁初步固定補片,2-0 PDS線將補片固定于腹壁,補片至少超過缺損區四周1~2 cm(圖5)。
2 結果
本組12例均在腹腔鏡下順利完成手術,無中轉開放。手術時間100~160 min,平均121.3 min,術中出血<5 ml。術后6 h麻醉清醒后進食清流質,無明顯疼痛,均未服用止痛藥。術后2~3 d出院,無切口感染。隨訪1~36個月,平均17.7月,其中>12個月6例。無復發、腸梗阻等并發癥,切口愈合好(圖6)。
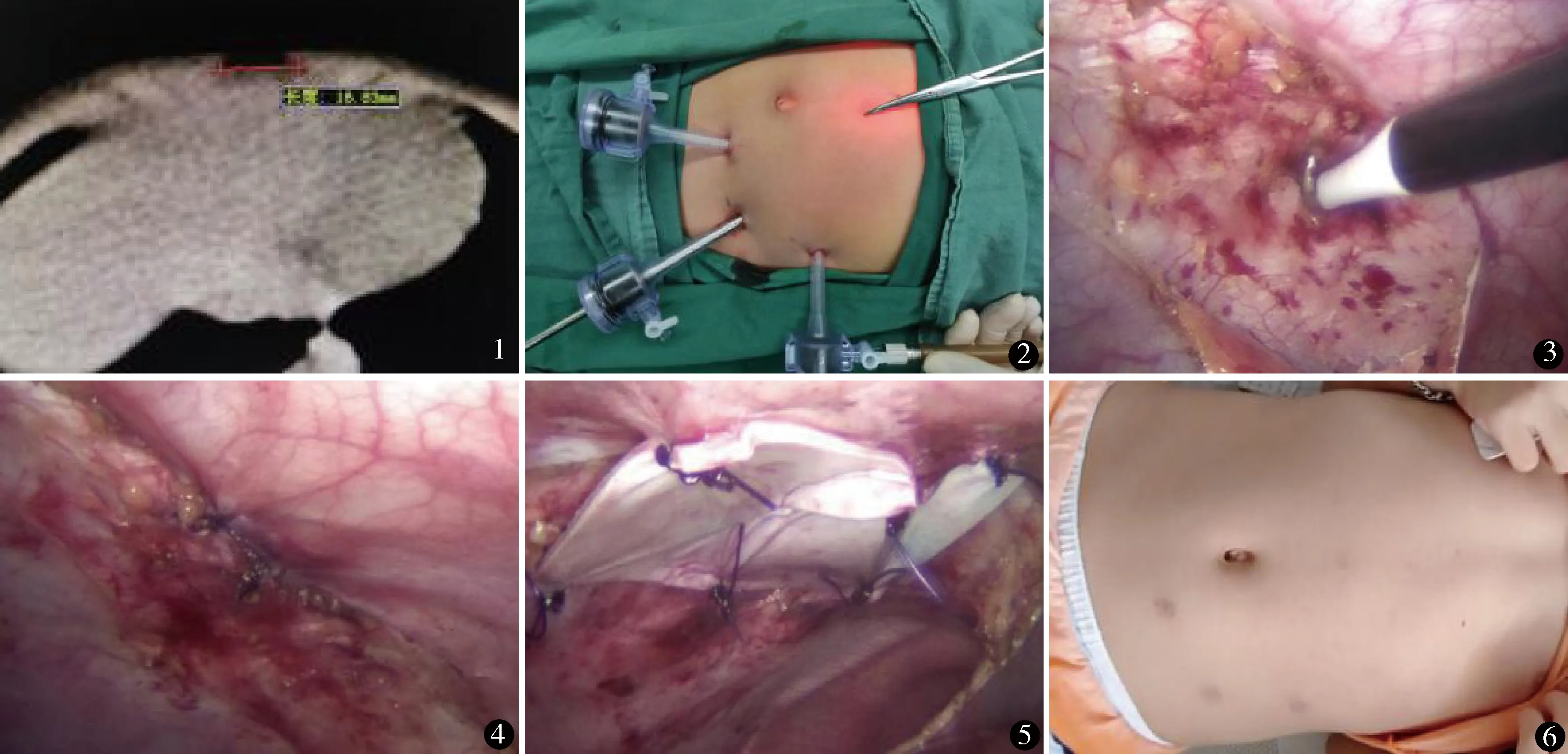
圖1 術前CT顯示腹壁缺損1.6 cm 圖2 trocar分布(止血鉗所指為疝缺損中點) 圖3 腹壁缺損1.6 cm×0.5 cm 圖4 關閉腹壁缺損 圖5 補片加強覆蓋 圖6 術后1個月切口
3 討論
腹白線疝病因可能為先天性發育不全或后天因素(如長期腹壓增高、腱膜受到牽拉)所致,小兒發病多以先天性發育不全為主。其發病可分為2個階段,第一階段為無疝囊型,即腹膜外脂肪從白線裂孔疝出,第二階段為有疝囊型,即突出的腹膜外脂肪把腹膜向外牽出形成疝囊,于是腹內臟器(大網膜多見)通過疝囊頸而進入疝囊。小兒腹壁較薄,家長多在早期捫及腹壁腫物或疝環,因此,小兒白線疝多數發現早。本組12例均為無疝囊型。
腹白線疝查體上腹部中線部位可觸及腫塊,腫塊處腹壁缺損,部分可伴腫塊處局部壓痛,甚至惡心、嘔吐及腹脹,此時需注意與闌尾炎、消化性潰瘍或膽胰疾病相鑒別。超聲檢查對腹白線疝的診斷具有較好的臨床價值,不僅可清晰顯示腫塊大小、位置、形態、疝內容物及有無疝囊,并且可以觀察疝內容物隨腹壓改變而發生形態、位置變化,結合彩色多普勒血流信息,可協助判斷疝有無絞窄。較小或早期白線疝由于僅有小部分腹膜外脂肪穿越白線缺損,容易漏診甚至誤診為脂肪瘤[6],必要時可行腹部CT檢查,不僅可以發現隱匿的病變,而且能全方位顯示白線疝的類型、疝囊頸、疝囊大小、疝內容物的成分以及并發癥[7]。本組12例中,2例因疝環缺損小,彩超無法明確診斷,行CT檢查明確診斷。
腹白線疝一經發現應盡早手術,傳統方法為開放手術,多采用上腹縱行切口,創傷較大。腹腔鏡技術廣泛應用于小兒腹股溝斜疝的治療[8],對白線疝也有腹腔鏡修補的報道。2006年,Albanese等[4]提出腹腔鏡技術修補小兒白線疝,使用2個3 mm trocar,體內單手縫合腹壁缺損,需要比較熟練的腹腔鏡操作技術,有時需要增加輔助操作孔完成手術。2014年,Babsail等[3]提出臍部單切口腹腔鏡技術修補小兒白線疝,采用5 mm觀察孔和3 mm操作孔,于白線疝體表投影處穿刺17號硬膜外針,兩側穿刺縫合關閉疝環缺損。單切口操作有時需要特殊的彎曲腹腔鏡器械,在一般單位難以開展。2015年,Moreira-Pinto等[2]提出改良方法,觀察孔仍在臍部,操作孔改為左外側腹部,解決器械碰撞問題。張軍等[5]提出經臍單切口腹腔鏡修補白線疝,于臍旁置入5 mm觀察孔及5 mm操作孔,術后切口美觀,但單手縫合缺損需較長的腔鏡學習曲線。上述學者均未使用補片加強覆蓋缺損。成人白線疝中使用補片修補已成為常規術式[9~11]。小兒仍處于生長發育階段,不能使用合成補片修補。生物補片在疝外科已廣泛應用,包括兒童及成人各類疝的修補[12,13]。我們在關閉缺損的同時行生物補片加強,12例術后無復發及明顯并發癥。
關于術中操作,我們的經驗如下:①左下腹操作孔對上腹壁操作相對困難,尤其是面對缺損下緣,愈靠近臍部,操作愈困難,因此不建議缺損下緣距離臍部2 cm以下的患兒行此術式。②使用懸吊技術,可以初步固定補片,并對補片覆蓋范圍進行初步估算。③對補片四周的固定,可采取經皮疝氣針穿刺,腹腔鏡內抓出體外、皮下打結固定完成;也可經皮疝氣針穿刺后,針穿過腹膜及補片于腹腔內打結;或腹腔內置入帶線針后,腹腔鏡內將補片與腹膜縫合固定。④大部分缺損位于肝圓韌帶與腹壁附著點,部分疝內容物為肝圓韌帶脂肪組織,因此離斷部分肝圓韌帶。
本組12例均在腹腔鏡下完成修補,具有以下優點:①術中可直視觀察,明確疝內容物性質,是否與周圍組織粘連,松解過程中是否損傷周圍組織;②可探查是否合并臍疝或多發白線疝,可以同期處理;③不必分離腹壁肌肉層,手術創面小;④生物補片可誘導組織再生,促進膠原組織等胞外基質的形成,新生組織于缺損原位加強修補,理論上減少了復發的可能性,12例平均隨訪17.7月無復發。
當然,腹腔內置入補片可能引起補片排異反應、腹腔感染、腸粘連、腸梗阻甚至腸穿孔等并發癥,但生物補片在成人腹壁疝修補中取得了較好的效果,腹腔內并發癥較合成補片明顯減少[14]。本組12例最長隨訪36個月,尚未發現嚴重并發癥。
綜上,使用腹腔鏡修補小兒腹白線疝,關閉腹壁缺損的同時,生物補片加強修補,創傷小,并發癥少,復發率低,安全有效。本組采用三孔腹腔鏡手術,以后可將5 mm操作鉗改為3 mm,甚至減至兩孔完成手術。本組例數較少,隨訪時間短,遠期療效尚需更大樣本量或多中心研究結果進一步明確。

