睡眠腦電成分對慢性意識障礙患者評估及預(yù)后預(yù)判的研究
夏晴 楊藝 強峻 曾春 王勇 夏小雨 黨圓圓 路長宇 李凱 孔德生 何江弘 趙元立 劉獻增
意識障礙(disorders of consciousness,DOC)是指人們對自身和環(huán)境的感知發(fā)生障礙,或人們賴以感知環(huán)境的精神活動發(fā)生障礙的一種狀態(tài),主要表現(xiàn)為意識內(nèi)容和(或)覺醒障礙[1]。嚴重DOC 包括植物狀態(tài)(vegetative state,VS)、微意識狀態(tài)(minimally conscious state,MCS),其中VS 患者有睡眠-覺醒周期,但完全喪失對自身及周圍環(huán)境的覺知能力,即覺醒和覺知發(fā)生了分離,而MCS 患者則存在微弱但確定的覺知能力。從正常的模式到嚴重的損傷和結(jié)構(gòu)紊亂的睡眠障礙,在DOC 病例中被廣泛報道,并且一些模式與診斷和預(yù)后相關(guān)。
腦電活動是通過電極記錄下來的腦細胞的自發(fā)性、節(jié)律性電活動,可以反映患者腦部的活動狀況及其意識水平。α 節(jié)律活動是指正常人在清醒安靜閉目時出現(xiàn)在后頭部頻率為8~13 Hz 的節(jié)律性活動,一般在枕區(qū)電壓最高,波幅可變動,閉眼且精神放松狀態(tài)下容易出現(xiàn),注意力集中,特別是視覺注意和積極的精神活動可使其阻滯[2]。α 節(jié)律活動以枕葉為中心,并被認為起源于枕葉,但也有研究認為是丘腦起源。根據(jù)腦電活動特征可將意識狀態(tài)分為:清醒期、淺睡眠期、深睡眠期和快眼動(rapid eye movement,REM)睡眠。頂尖波出現(xiàn)于非快眼動(non-rapid eye movement,NREM)睡眠Ⅰ期,并可延續(xù)至睡眠紡錘期即NREM 睡眠Ⅱ期的早期,頂尖波最大波幅出現(xiàn)在顱頂區(qū),在缺少中線記錄時以雙側(cè)中央、頂區(qū)最明顯,可擴展至額、顳區(qū);睡眠紡錘是進入NREM 睡眠Ⅱ期的標志,并可延續(xù)至NREM 睡眠Ⅲ期,睡眠紡錘產(chǎn)生于大腦皮質(zhì),其節(jié)律受丘腦-皮質(zhì)投射系統(tǒng)調(diào)節(jié)[3]。研究表明,正常人群中不同睡眠分期的腦電活動比例結(jié)構(gòu)相對一致。
本研究采用視頻腦電圖監(jiān)測方法,分析患者治療前后腦電背景活動及其特征性波形,比較不同意識水平以及不同預(yù)后患者在腦電成分上的差異,探尋DOC 患者的腦電活動規(guī)律和睡眠期腦電活動的特征,為改善臨床治療、加深對DOC相關(guān)機制的研究奠定初步基礎(chǔ)。
一、資料與方法
1.一般資料:本研究選取北京大學國際醫(yī)院神經(jīng)外科自2020 年1 月至4 月收治的DOC 患者為研究對象。納入標準[4]:(1)發(fā)病在28 d 以上(病情相對穩(wěn)定,符合國際普遍公認的慢性期DOC 的診斷標準);(2)GCS 評分≤8 分;(3)患者家屬知情并同意;(4)該研究符合2013 年修訂的《赫爾辛基宣言》(www.wma.net/en/30publications/10policies/b3/index.html)要求。排除標準:(1)監(jiān)測前使用過明顯影響腦功能判斷的藥物(如鎮(zhèn)靜安眠劑、麻醉劑和抗精神病藥等);(2)支持對腦電信號干擾較大的;(3)有采集腦電禁忌的患者。
2.評價指標:入院后1 周(T0)行3 次昏迷恢復(fù)量表-修訂版(coma recovery scale-revised,CRS-R)評分,以最高分作為DOC 患者的診斷標準。結(jié)束基本治療及外科治療后7 d(T1)再次行CRS-R 評分,評價患者意識改變的行為學。出院后1個月隨訪,采用CRS-R 評分和格拉斯哥預(yù)后量表-擴展版(Glasgow outcome scale-extended,GOS-E)評分。GOS-E 評分>2 分或CRS-R 評分有診斷的躍遷評定為預(yù)后好。
3.腦電采集方法:采用Nicolet EEG 腦電采集監(jiān)測系統(tǒng)(Natus Medical Inc,美國),按國際標準10-20 系統(tǒng)放置電極,采用平均參考作為參考,16 導(dǎo)雙極導(dǎo)聯(lián)記錄法:左額極-平均參考(FP1-AVE)、右額極-平均參考(FP2-AVE)、左額-平均參考(F3-AVE)、右額-平均參考(F4-AVE)、左中央-平均參考(C3-AVE)、右中央-平均參考(C4-AVE)、左頂-平均參考(P3-AVE)、右頂-平均參考(P4-AVE)、左枕-平均參考(O1-AVE)、右枕-平均參考(O2-AVE)、左前顳-平均參考(F7-AVE)、右前顳-平均參考(F8-AVE)、左中顳-平均參考(T3-AVE)、右中顳-平均參考(T4-AVE)、左后顳-平均參考(T5-AVE)、右后顳-平均參考(T6-AVE)[5]。設(shè)定低頻濾波0.016 Hz,高頻濾波200 Hz,采樣率為2000 Hz,記錄時間為16 h 以上。將盤狀電極以火棉膠固定于頭皮。各導(dǎo)聯(lián)阻抗控制在5 kΩ 以內(nèi),然后用醫(yī)用網(wǎng)套固定。記錄期間盡量減少外界干擾,并記錄心電圖。每次記錄從下午4 點開始,在第2 天患者醒來后約1 h 結(jié)束。比較患者2 次腦電背景活動及其特征性波形的變化,將腦電活動中重要成分做半定量的記錄。
同一患者T0 監(jiān)測一次長時程腦電,T1 再次監(jiān)測腦電,比較2 次腦電背景活動及其特征性波形的變化,以及不同意識水平和不同預(yù)后患者在睡眠腦電成分上的差異,尋找DOC患者的睡眠腦電規(guī)律。
4.腦電分析解讀:觀察患者腦電背景活動、波幅特點、反應(yīng)性和睡眠特征性波形。腦電反應(yīng)性被定義為給予聲音刺激(耳邊大聲呼喚)、疼痛刺激(壓眶)及光照刺激(光照),腦電活動出現(xiàn)波幅和頻率的改變,具有確定性以及可重復(fù)性,且有明顯鎖時關(guān)系。睡眠波被定義為腦電監(jiān)測中出現(xiàn)的頂尖波、睡眠紡錘波和K 綜合波等特征性波形。通過腦電背景活動及波幅特點進行Young 分級。
二、結(jié)果
1.一般信息:采集長程腦電信息患者6 例,其中男性3例,女性3 例;病因外傷2 例,腦卒中3 例,缺血缺氧性腦病1例;病程范圍2~29 個月,病程(9.7±3.1)個月。入院根據(jù)CRS-R評分,對6 例患者進行意識水平的行為檢查,2 周內(nèi)進行5 次評估,最高分作為最終診斷,其中MCS 3 例,VS 3 例(表1)。
2.腦電情況(半定量):6 例患者入院后完成長程腦電監(jiān)測,枕區(qū)α 節(jié)律陽性者4 例,其中3 例MCS,1 例VS;腦電活動中睡眠特征性波形存在者3 例,其中2 例MCS,1 例VS,并不是所有MCS 患者均存在睡眠紡錘波。P1、P4 患者在T0、T1 時均存在紡錘波,預(yù)后更佳。P2 患者在T0 時無睡眠特征性波形,而T1 時出現(xiàn)了紡錘波和K 波,治療后的睡眠腦電活動較之前更好,其預(yù)后較好。患者的睡眠腦電結(jié)構(gòu)特征見表2。
3.睡眠腦電成分與患者意識水平的關(guān)系:不同意識水平的患者均有可能出現(xiàn)或不出現(xiàn)枕區(qū)α 節(jié)律,健側(cè)為優(yōu)勢側(cè),睜眼時均未被抑制;但意識水平好的患者更有可能出現(xiàn)α 節(jié)律,本組3 例MCS 患者均可見,其中1 例MCS 患者患側(cè)重現(xiàn)α 波形,但3 例VS 患者中僅1 例可見,另2 例不可見(圖1)。
4.睡眠腦電成分與預(yù)后的關(guān)系:由表3 可知,預(yù)后較好的DOC 患者中有1 例VS、2 例MCS,但通過對比治療前后DOC患者的腦電活動可知,預(yù)后較好的患者更有可能出現(xiàn)睡眠紡錘波形;其中VS 患者治療前(T0)即可見睡眠紡錘波形,于治療后(T1)時可記錄到的紡錘波形較治療前(T0)出現(xiàn)部位更為廣泛,并可見頂尖波(圖2A~B);MCS 患者治療前(T0)1 例未見睡眠紡錘波形、1 例可見,于治療后(T1)時記錄到紡錘波形,包括相對較快頻段12~14 Hz 甚至可達16 Hz 及相對較慢頻段10~12 Hz,其中1 例在出現(xiàn)K 波的基礎(chǔ)上并可見5 次K-綜合波,即其上可復(fù)合睡眠紡錘波(圖2C~D)。
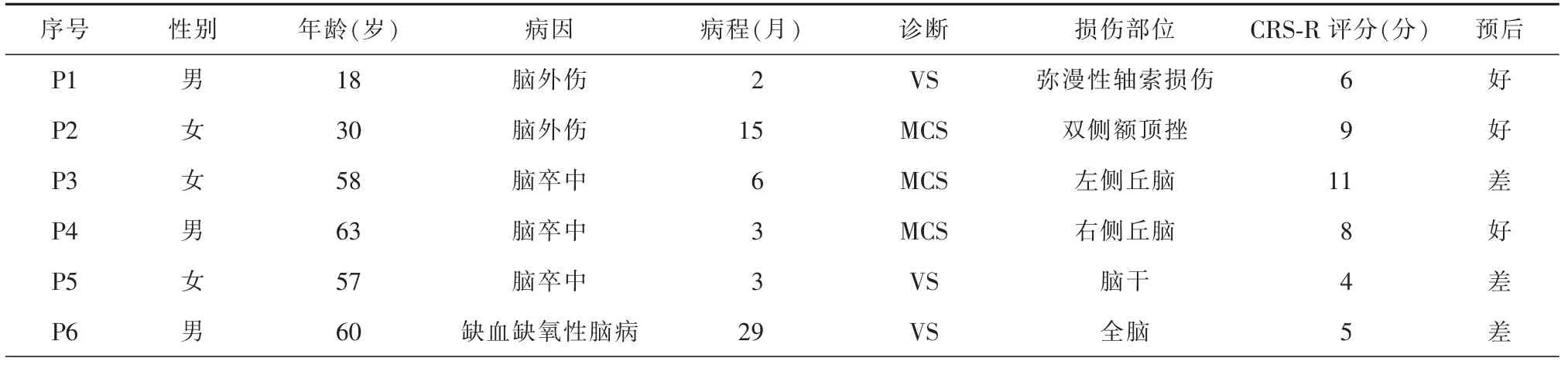
表1 意識障礙患者的一般情況

表2 患者2 次腦電中基線情況和腦電成分

表3 3 例預(yù)后好的患者睡眠腦電成分量化分析
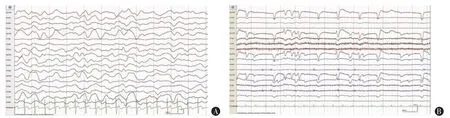
圖1 2 例枕區(qū)未見α 節(jié)律患者的腦電圖
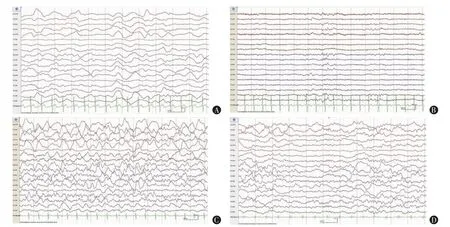
圖2 2 例預(yù)后較好患者的腦電圖睡眠特征性波形差異
三、討論
從行為和神經(jīng)生物學的角度來看,睡眠和意識密切相關(guān)。DOC 患者本身存在睡眠清醒周期,但缺乏意識內(nèi)容,對自身及周圍環(huán)境無法感知,且其覺醒狀態(tài)具有波動性。腦電圖具有安全、簡便、可連續(xù)床旁檢測等優(yōu)點,被廣泛應(yīng)用于判定DOC 患者腦功能狀況[6]。在健康個體中,睡眠期包括無意識期以及明確的腦電圖變化,除了警覺行為的減少(臨床上通過觀察閉眼及肌肉不收縮來判斷),睡眠有大量非常可靠的電生理學特征,比如慢波、紡錘波及快速眼動睡眠。有研究報道,標準睡眠周期的存在同時反映了大腦功能的完整性,而在卒中及阿爾茨海默病等病理狀態(tài)下標準睡眠周期發(fā)生了改變[7]。在DOC 中,清醒和睡眠的可操作性電生理定義是有難度的。腦電圖記錄的振蕩不再反映與正常生理睡眠相同的細胞機制。大幅度的慢波不一定像正常睡眠個體那樣表示NREM 睡眠或慢波睡眠。睡眠分期階段標準在DOC 中未定義。有關(guān)腦電圖的研究集中在腦電波反應(yīng)性對DOC 患者預(yù)后判斷方面,而有關(guān)睡眠構(gòu)成的研究較少。
2020 年歐洲意識障礙指南建議用睡眠腦電圖進行DOC的診斷鑒別,作為多模式評估的一部分(證據(jù)不足,建議不足)[8]。慢波睡眠[非快速眼動睡眠階段3;相對風險 (relative risk,RR)=5.90,95%置信區(qū)間(confidence interval,CI):2.32~15.01]、快速眼動睡眠 (RR=4.34,95%CI:2.11~8.90)、睡眠紡錘波(RR=1.78,95%CI:1.33~2.39)的存在是預(yù)后較好的表現(xiàn)[9]。
對VS 和MCS 患者進行觀察,其中睡眠電生理的存在與行為覺醒變化之間有相互關(guān)系,而這一結(jié)果仍有爭議。覺醒行為波動主要與腦干和基底前腦功能相聯(lián)系,即與特定的上行網(wǎng)狀激活系統(tǒng)活動有關(guān)系[10]。因此,閉眼及不動并不一定說明丘腦-皮層功能的改變,尤其在存在廣泛丘腦-皮層去聯(lián)系的患者,頭皮腦電圖可以檢測到這些變化[11]。本研究6 例DOC 患者均有行為睡眠周期,其中5 例患者存在自發(fā)的睜閉眼活動,腦干反射多保留,另1 例患者(P5)睜眼行為極少,為腦干嚴重損傷。
有文獻報道,紡錘波可以反映丘腦保留的功能完整性,睡眠紡錘波是健康人第二階段睡眠的標志[12]。基于對創(chuàng)傷性腦損傷患者的臨床觀察,紡錘體似乎與皮質(zhì)可塑性有關(guān)[13]。在DOC 患者中也觀察到了類似的關(guān)系,其睡眠記錄顯示了紡錘波,保留了意識的跡象,并有更高的恢復(fù)機會,在本研究中得到了明確的驗證(患者P1、P4)。一些研究人員已經(jīng)表明,在無意識的患者中也可以觀察到紡錘波,但結(jié)果是不確定的[14]。本研究3 例患者出現(xiàn)紡錘波(包括第2 次評估時出現(xiàn)),均意識恢復(fù)良好;2 例外傷的患者在T0 時無K 波表現(xiàn),意識水平呈現(xiàn)水平差,T1 時間出現(xiàn)K 波,預(yù)后恢復(fù)很好。
DOC 患者的腦電活動越接近正常狀態(tài),預(yù)后越好。DOC患者預(yù)后良好的特征性活動包括紡錘波、階段性覺醒活動和睡眠階段的保持[15]。睡眠模式的中斷和NREM 睡眠時相事件(例如紡錘波)經(jīng)常在昏迷的早期階段發(fā)現(xiàn)。若人類紡錘體發(fā)生器位于丘腦,很容易假設(shè)昏迷中紡錘體的缺失是由上升網(wǎng)狀丘腦-皮質(zhì)通路或丘腦-皮質(zhì)環(huán)路的中斷造成的。睡眠覺醒周期的缺失似乎與腦干或下丘腦功能障礙有關(guān),初步證據(jù)表明這可能與不良結(jié)果有關(guān)。
值得注意的是,昏迷狀態(tài)下的連續(xù)δ 活動不應(yīng)被誤認為是正常的慢波睡眠,在DOC 患者的睡眠分期中需要進一步明確。睡眠周期被認為是睡眠需要的可靠標志,并且與大腦成熟、學習期間發(fā)生的大腦可塑性有關(guān),但也與腦損傷反應(yīng)有關(guān)。慢波活動定義了慢波睡眠,其與睡眠的第三和第四階段組合有關(guān)。當慢波活動占據(jù)一個時期的20%以上時,可以標記慢波活動的變化[16]。慢波睡眠和快速眼動睡眠有可能反映受損腦干核團的剩余功能;晝夜節(jié)律組織模式提供了下丘腦剩余功能的信息;中縫核頭部損毀影響慢波睡眠,尾部損毀主要抑制REM睡眠[17,18]。本研究的患者沒有發(fā)現(xiàn)明確的睡眠周期,但枕區(qū)節(jié)律的出現(xiàn)可在一定程度上反映出DOC 患者的意識水平。
綜上所述,DOC 患者是否出現(xiàn)枕區(qū)α 節(jié)律以及是否出現(xiàn)特征性的睡眠腦電成分對意識水平及預(yù)后具有一定的提示意義。但本研究為初步性研究,睡眠腦電活動的周期性有待進一步研究,其對DOC 患者的臨床治療節(jié)律調(diào)節(jié)及睡眠意識相關(guān)性理解有一定的參考意義。
利益沖突所有作者均聲明不存在利益沖突

