CT雙輸入模型低劑量容積灌注成像對肺孤立性炎性假瘤的診斷價值
郝 永,顏林軍,劉如煥,郭成偉
臨床上胸部動態CT增強或CT灌注成像(CTP)在鑒別肺部結節性質和評價其治療效果等方面已廣泛應用,但因重復性檢查和輻射劑量等因素的影響,使得胸部動態CT增強或CTP臨床應用受到一定限制。因此,CT低劑量容積灌注掃描方案成為此類疾病臨床進一步應用中的必然選擇。320排CT低劑量容積灌注成像技術(管電壓100 kV,管電流30 mA)平均有效輻射劑量為5.49 mSv明顯低于常規胸部增強掃描輻射劑量(二期增強8~10 mSv)[1-2];且其大范圍16 cm容積掃描的優勢,不僅縮短掃描時間,還便于對肺部結節進行雙輸入灌注模型分析,更加貼近肺組織雙重血供的生理特征。因此,本研究收集經病理檢查證實的肺孤立性炎性假瘤,應用320排CT雙輸入模型低劑量容積灌注成像技術分析其體循環和肺循環的血供特點,并與周圍型肺癌灌注參數作對照分析,旨在提高對肺炎性假瘤血供特征的認識和鑒別診斷水平。
1 資料與方法
1.1一般資料 收集2015年6月—2019年3月在中國人民解放軍陸軍第八十二集團軍醫院經手術或穿刺病理檢查證實的肺孤立性、直徑范圍2.0~5.0 cm炎性假瘤22例和周圍型肺癌38例的臨床資料。肺孤立性炎性假瘤22例,男12例,女10例;年齡42~72(56.17±3.62)歲;病程1.6~5.1(3.89±0.37)年。病灶部位:左肺上葉3例、舌葉1例、下葉5例,右肺上葉和中葉各2例、下葉9例;結節直徑2.0~5.0(3.57±0.46)cm。周圍型肺癌38例,男22例,女16例;年齡46~76(62.21±5.69)歲;病程0.9~3.2(2.13±0.18)年。病灶部位:左肺上葉5例、舌葉3例、下葉10例,右肺上葉3例、中葉5例、下葉12例;結節直徑2.0~3.9(2.91±0.29)cm;腺癌21例、鱗癌12例、神經內分泌癌3例、小細胞癌2例。本研究經醫院醫學倫理委員會批準同意執行,所有患者和(或)其家屬均簽署相關知情同意書。
1.2檢查方法 所有患者均在檢查前進行呼吸訓練后屏氣掃描。CT(東芝 320 Toshiba Aquilion One)灌注掃描:先進行螺旋平掃定位,掃描范圍包括肺動脈干、左心房、結節及胸主動脈,之后采用高壓注射器靜脈注射50~60 ml碘海醇(350 mgI/ml),注射流率6 ml/s,延遲2 s后動態容積掃描,共17個容積,間隔2 s,掃描時間34 s,Z軸掃描范圍16.0 cm。掃描參數:管電壓100 kV,管電流30 mA,掃描時間0.5 s,重建層厚0.5 mm,輻射劑量5.49 mSv。
1.3圖像后處理及數據分析 原始灌注數據應用灌注軟件(DI)進行分析。輸入動脈:胸主動脈和肺動脈,以左心房內對比劑達峰值的時間點作為區分體循環(峰值時間后)與肺循環(峰值時間前)的界值,然后繪制時間密度曲線(T-DC),計算出強化達峰時間(TTP);再行灌注量分析:沿肺結節邊緣勾勒感興趣區(ROI),盡量包括整個結節,避開肉眼可見的血管、肺組織、壞死液化區、空洞、鈣化灶、脂肪密度和偽影,在病灶的3個代表層面各測量1次灌注參數,最終采用3次測量值的平均值,包括肺動脈血流量(PF)、支氣管動脈血流量(BF)和灌注指數(PI)。以上測量由兩位影像科醫師在雙盲條件下獨立完成。
1.4觀察指標 分析肺孤立性炎性假瘤和周圍型肺癌血供情況,比較二者TTP和灌注參數PF、BF、PI,并應用受試者工作特征(ROC)曲線分析TTP和灌注參數鑒別診斷肺孤立性炎性假瘤與周圍型肺癌的價值。

2 結果
2.1肺孤立性炎性假瘤血供情況 肺孤立性炎性假瘤由肺動脈和支氣管動脈較均衡供血,PF 21.10~95.60(50.71±19.02)ml/min,BF 10.20~78.30(42.13±21.27)ml/min,二者比較差異無統計學意義(t=1.71,P=0.10);PI 19~72(44.04±10.49)%,見圖1。
2.2周圍型肺癌血供情況 周圍型肺癌由肺動脈和支氣管動脈雙重供血,PF 28.40~109.80(68.67±34.75)ml/min高于BF 9.70~94.20(48.26±24.31)ml/min,差異有統計學意義(t=4.76,P=0.01);PI 29~84(54.50±15.74)%,見圖2和圖3。
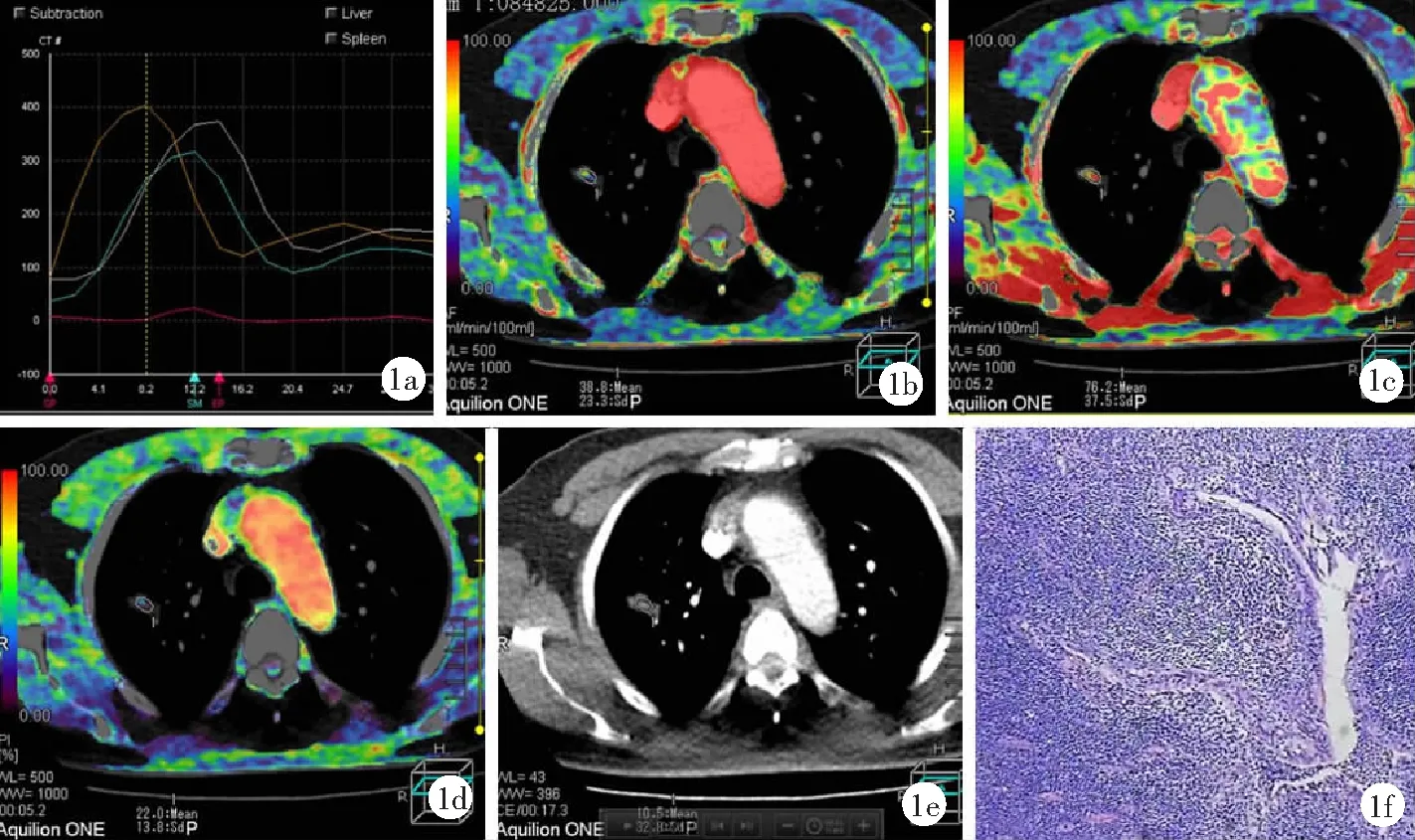
圖1 肺孤立性炎性假瘤患者CT雙輸入模型低劑量容積灌注成像及病理檢查結果(男,62歲)
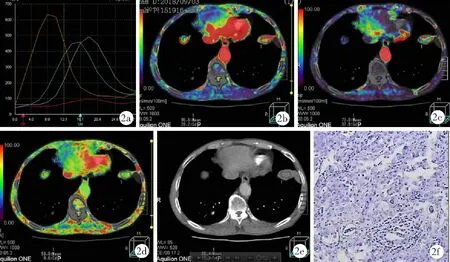
圖2 周圍型肺癌患者CT雙輸入模型低劑量容積灌注成像及病理檢查結果(女,60歲)
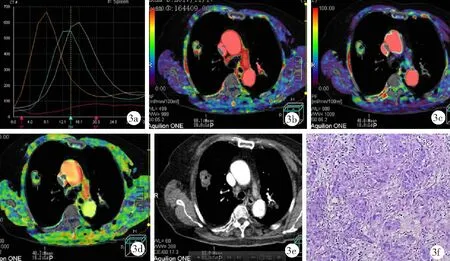
圖3 周圍型肺癌患者CT雙輸入模型低劑量容積灌注成像及病理檢查結果(女,68歲)
2.3肺孤立性炎性假瘤與周圍型肺癌TTP和灌注參數比較 肺孤立性炎性假瘤患者TTP短于周圍型肺癌患者,PF和PI低于周圍型肺癌患者,差異有統計學意義(P<0.05或P<0.01);但肺孤立性炎性假瘤患者和周圍型肺癌患者BF比較差異無統計學意義(P>0.05),見表1。

表1 肺孤立性炎性假瘤和周圍型肺癌患者強化達峰時間和灌注參數比較
2.4ROC曲線分析TTP和灌注參數鑒別診斷肺孤立性炎性假瘤與周圍型肺癌價值 TTP鑒別診斷肺孤立性炎性假瘤與周圍型肺癌的AUC為0.93,診斷價值較高,當TTP 18.06 s作為預測肺良惡性結節的臨界值時,敏感度為97.6%,特異度為92.3%。PF鑒別診斷肺孤立性炎性假瘤與周圍型肺癌的AUC為0.71,診斷價值中等,當PF 53.65 ml/min作為預測肺良惡性結節的臨界值時,敏感度為71.1%,特異度為67.7%。PI鑒別診斷肺孤立性炎性假瘤與周圍型肺癌的AUC為0.70,診斷價值中等,當PI 43%作為預測肺良惡性結節的臨界值時,敏感度為76.3%,特異度為57.1%。見圖4。
3 討論
3.1肺炎性假瘤影像特征、血供特點及病理學基礎 肺炎性假瘤多為細菌或病毒感染后或抗生素廣泛應用、治療不規范使肺部炎癥延遲吸收,病灶局限所致,形成多種炎性細胞成分組成的肉芽腫病變,本質是肺炎轉歸過程非特異性炎癥所致肺實質內腫瘤樣慢性增生性病變,大多位于肺周邊部位,多為2.0~5.0 cm實性結節,顯微鏡下可見到漿細胞、大量淋巴細胞、中性粒細胞和嗜酸性粒細胞,以及纖維組織大量增生,血管增生,組織細胞和泡沫細胞聚集[3]。肺炎性假瘤在不同發展進程中影像學表現形式多樣,CT表現為結節型或斑塊、腫塊型,雖然病灶邊緣“平直征”、“充氣支氣管征”、薄層掃描病灶內小圓形或斑片狀低密度影,以及增強掃描后實質部分明顯強化對診斷有一定提示作用,但仍因其他如“毛刺征”和縱隔或肺門增大淋巴結等征象導致誤診為周圍型肺癌居多[4-5]。有文獻報道術前肺炎性假瘤影像學診斷正確率僅為31.3%[6]。
肺炎性假瘤在病理發展過程中血供變化較為復雜,在炎性因子等作用下,血管擴張、數目增多,肺動脈內形成彌漫性血栓,隨著病變發展到后期因肉芽組織不斷增生,導致纖維組織大量形成,肺動脈供血逐漸減少,而支氣管動脈供血逐漸增多。因而,肺炎性假瘤血供變化與肺癌肺動脈、支氣管動脈雙重血供特點有一定類似。既往已有學者采用多期CT增強或單模CT灌注成像(SI-CTP)發現肺炎性假瘤的T-DC和病灶CT強化峰值等參數與周圍型肺癌也存在較多重疊,主要表現為支氣管動脈供血,原因可能是肺炎性假瘤供血血管與引流血管較通暢,排空較快,因而出現“快進快出型”的T-DC和強化方式[7-8]。因此,本研究選取經手術或穿刺病理檢查證實肺孤立性炎性假瘤和周圍型肺癌患者行320排CT雙輸入模型低劑量容積灌注成像,分析肺炎性假瘤血供及T-DC特征,并與周圍型肺癌(腺癌、鱗癌、神經內分泌癌及小細胞癌)作對照分析,以提高對肺炎性假瘤的鑒別診斷能力。
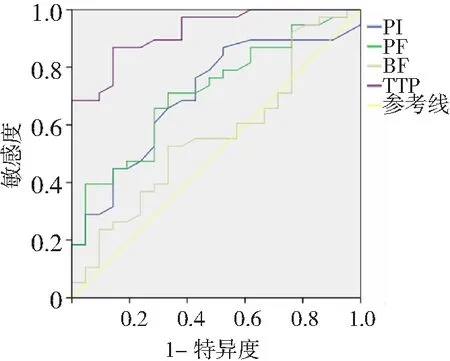
圖4 TTP和灌注參數鑒別診斷肺孤立性炎性假瘤與周圍型肺癌價值的受試者工作特征曲線
3.2全肺雙輸入模型低劑量灌注成像優勢 首先,本研究采用100 kV、30 mA的低劑量方案,運用320排CT自適應迭代劑量不變(adaptiveiterative dose reduction, AIDR)技術進行容積灌注掃描,輻射劑量顯著低于胸部常規增強檢查[1-3]。其次,雙輸入模型以最大斜率法為算法基礎,需要較高的對比劑注射流率,本研究采用6 ml/s的注射流率,縮短了掃描時間;并在注藥后2 s開始灌注掃描,每次掃描間隔2 s,持續掃描17個周期(34 s),在基本記錄下肺循環和體循環的灌注數據、重建出T-DC符合首過時間窗內的準確形態情況下,掃描時間較以往縮短,有效降低了輻射劑量。另外,縮短掃描時間,利于高濃度造影劑的使用,本研究患者僅需要注射50~60 ml碘海醇,不僅降低造影劑的使用量,更重要的是還降低了造影劑可能造成的不良反應。
傳統的SI-CTP對中央型肺癌和周圍型肺癌等[8-9]或特定病理類型[10]進行血流狀態評估,其血容量(BV)、表面滲透性(PS)及平均通過時間(MTT)等定量參數應用于肺占位血流動力學分析,有助于絕大部分良惡性占位的鑒別診斷分析。但SI-CTP于存在雙重血管的慢性炎癥(炎性假瘤)與肺癌(惡性占位)等的灌注參數間存在重疊、難以鑒別[4,7,11]。本研究病例均為直徑在2.0~5.0 cm單發實性或亞實性肺結節,對其PF、BF和PI等灌注參數進行分析,證實肺孤立性炎性假瘤與周圍型肺癌供血模式有類似性:周圍型肺癌是以支氣管動脈、肺動脈供血的結節,且周圍型肺癌PF高于BF,這與部分學者認為肺癌以支氣管動脈供血為主,PI或BF可作為肺良惡性結節鑒別診斷的敏感參數的研究結論有所不同[12-13],分析原因可能與本研究選取的病例病灶體積相對較小有關。白榮杰等[14]通過CT灌注成像技術測得肺炎性假瘤的微血管密度(MVD)明顯高于良性腫瘤,故肺炎性假瘤的BF較高,與良性腫瘤和惡性腫瘤難以鑒別。趙振軍等[15]在對孤立性結節的研究中,證實肺炎性假瘤的MVD高于肺腺癌等,即肺炎性假瘤的血供高于周圍型肺癌。本研究通過CT雙輸入模型低劑量容積灌注成像證實肺炎性假瘤為富血供結節(PF+BF),且為肺動脈與支氣管動脈均衡供血,故僅憑血供分析難以對肺孤立性炎性假瘤和周圍型肺癌進行鑒別診斷。
3.3TTP對肺孤立性炎性假瘤和周圍型肺癌鑒別診斷價值 應用T-DC的TTP鑒別診斷肺良惡性結節主要原理基于肺臟雙重血供病理基礎,肺動脈相早于支氣管動脈相,肺動脈達峰時間早于支氣管動脈。一般肺良性病變以肺動脈供血為主,肺內良性病變的TTP早于惡性病變。Caremani等[16]和成曄等[17]、張園園等[18]在基于肺雙重血供解剖學基礎上,利用超聲造影(CEUS)鑒別診斷周圍型肺病變,其診斷標準為注入造影劑后良性病灶開始增強時間<10 s,惡性病灶開始增強時間≥10 s。肺結節雙輸入模型CT灌注成像的T-DC形態體現組織內微血管密度的病理學特征,TTP反映其優勢供血動脈特征。本組病例分析表明肺孤立性炎性假瘤作為支氣管與肺動脈均衡供血的良性結節,具有一定的特殊性,與支氣管動脈供血為主的肺惡性病灶或肺動脈供血為主的良性病灶均不一致,反映了其病理特征的復雜性,肺孤立性炎性假瘤的TTP顯著低于腺癌和鱗癌等周圍型肺癌,表明了其雖具有雙重供血的惡性結節特點,但是優勢供血,即TTP在肺動脈相內,具有良性結節的病理學特征。因此,本研究應用TTP區分肺孤立性炎性假瘤與腺瘤和鱗癌等周圍型肺癌的差異性,結果顯示肺孤立性炎性假瘤患者TTP短于周圍型肺癌患者,差異有統計學意義;TTP鑒別診斷肺孤立性炎性假瘤與周圍型肺癌的AUC為0.93,診斷價值較高,當TTP 18.06 s作為預測肺良惡性結節的臨界值時,敏感度為97.6%,特異度為92.3%。本研究結果與上述文獻報道CEUS鑒別診斷周圍型肺疾病基本一致,本研究TTP 18.06 s作為預測肺良惡性結節的臨界值高于CEUS 10 s,分析原因可能為本研究觀察的為病灶TTP而非CEUS關注的病灶開始強化時間。
本研究存在一定不足之處,首先,本研究采取CT雙輸入模型低劑量容積灌注成像技術,輻射劑量顯著低于常規胸部增強掃描,低劑量輻射易于臨床醫生和患者接受,在分析肺結節血流動力學基礎上基本兼顧了肺結節形態學分析,但因低劑量成像技術必然降低圖像的信噪比,肺結節精細形態學特征分析與常規胸部增強掃描圖像存在一定差距,如細毛刺征、結節周圍暈征、磨玻璃樣變等;其次,本研究只選取肺炎性假瘤結節作為研究對象,其他良性肺結節或惡性結節是否具有特殊的血供特點,還需進一步研究。
總之,肺孤立性炎性假瘤與周圍型肺癌形態學和血流動力學存在許多相似之處,二者鑒別是臨床和影像學難點之一,CT雙輸入模型低劑量容積灌注成像技術在血流動力學方面對肺孤立性炎性假瘤與周圍型肺癌有較高鑒別診斷價值,有潛在臨床應用價值。

