認知功能評估量表在動脈瘤性蛛網膜下腔出血患者身體約束中的應用效果評價
褚春燕 (蘇州高新區人民醫院神經外科,江蘇 蘇州 215010)
蛛網膜下腔出血(Subarachnoid hemorrhage,SAH)是神經科最常見的急重癥疾病[1],動脈瘤破裂出血是SAH的主要原因之一,其中30%患者為前交通動脈瘤(Anterior communicating artery Aneurysm,AcoAA)[2],臨床治療以手術為主,術后持續行腰大池置管外引流,能夠及時地將血性腦脊液排出體外,從而減少對腦膜的刺激,改善患者術后的頭痛[3]。臨床研究報道[4-5],術后雖然能夠達到有效的臨床康復,但部分患者存在明顯的記憶力、定向力、語言能力等認知功能方面的障礙。臨床確保護理安全,對患者常采取身體約束來預防非計劃拔管,使用不當,增加皮膚壓瘡、便秘、靜脈血栓、末梢血運異常、肌肉萎縮廢用的風險[6-7],且給患者帶來不良情緒體驗,增加患者躁動。對于格拉斯哥昏迷評分(glasgow coma scale,GCS)13~15分的動脈瘤性蛛網膜下腔出血患者,單純的GCS評定不能滿足對患者實施身體約束的評估,簡易精神狀態檢查(Mini-Mental State Examination,MMSE)[8],提供簡單、易于掌握的反映患者是否存在認知功能障礙及其嚴重程度的評定,以此作為對患者實施身體約束的契機,取得較好地約束效果,現報告如下。
1 資料與方法
1.1一般資料:選擇2016年1月~2018年12月入住我院ICU符合納入和排除標準的所有患者,按住院先后順序編號,隨機數字表法分為試驗組和對照組各30例,均行動脈夾閉栓塞術治療。試驗組男20例,女10例,年齡26~61歲,平均37.5歲,其中8例為后交通動脈瘤,18例為前交通動脈瘤,4例為大腦動脈瘤;對照組男22例,女8例,年齡24~64歲,平均39.5歲,其中7例為后交通動脈瘤,17例為前交通動脈瘤,6例為大腦中動脈瘤。兩組患者年齡、性別、病種構成、手術方式等基線資料進行比較,差異無統計學意義(P>0.05),有可比性。
入選標準:①順利行動脈瘤夾閉或栓塞術,術后生命體征平穩,GCS評分13~15分,能夠配合MMSE評定;②攜帶1種及以上管道;③患者或其家屬同意參加本項研究并簽署約束知情同意書者。
排除標準:①視力、聽力障礙者;②使用精神或鎮靜藥物者;③原有精神疾患者;④患者約束部位皮膚異常;⑤患者末梢血運異常;⑥各種原因中途退出的病例。
1.2方法:開立約束醫囑,簽訂約束知情同意書,向患者和(或)家屬解釋實施身體約束的目的,以及在實施過程中的配合。對照組根據患者意識、肢體活動情況結合工作經驗判斷,如患者有拔管史;意識障礙或躁動;溝通困難;年齡>70歲;使用鎮靜藥物者,則實施約束。記錄約束使用時間、約束部位皮膚及末梢血運、非計劃拔管情況。患者躁動狀態每15分鐘觀察一次,平靜狀態每2小時觀察一次,放松時間10~15 min。試驗組采用MMSE對患者進行評估,該量表[9]在神經系統疾患中具有較好的內容效度,總分30分,27~30分為正常,<27分即認為存在認知功能障礙,21~26分為輕度,10~20分為中度,0~9分為重度。我科根據MMSE評定結果,27~30分不予約束;21~26分給予間斷性約束,每日08∶00~09∶00、10∶30~11∶30、15∶00~16∶00和23∶00~24∶00四個時間段,此時段醫務人員活動頻繁,且涉及各班次床邊交接,可不予以約束;10~20分采取預防性約束,患者肢體可活動但無法碰及導管;0~9分完全約束,患者肢體功能位。記錄約束使用時間、約束部位皮膚及末梢血運、非計劃拔管情況。患者躁動狀態每15分鐘觀察一次,平靜狀態每2小時觀察一次,放松時間10~15 min。
1.3評價指標:①患者身體約束率;②平均約束時間;③非計劃性拔管:是指未經醫務人員同意,患者自行將管道拔除,排除管道固定不牢或醫務人員操作不當所致的脫管;④約束相關并發癥:包括約束部位皮膚及末梢血運異常:紅腫:皮膚發紅并高出正常皮膚;青紫:皮下出血造成的紅腫;擦傷:皮膚發生破損;⑤配合治療行為及鎮靜藥物服用情況。
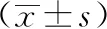
2 結果
試驗組在患者身體約束率、非計劃性拔管、約束相關并發癥、配合治療行為及鎮靜藥物服用情況方面明顯優于對照組,差異有統計學意義(P<0.05);試驗組平均約束時間為(3.1±5.5)d,對照組平均約束時間為(8.5±8.3)d,差異有統計學意義(P<0.05)。見表1、表2。

表1 兩組患者約束情況比較[例(%)]

表2 兩組患者配合治療行為及鎮靜藥物服用情況比較[例(%)]
3 討論
實施身體約束的目的是為了防止患者在帶管情況下發生非計劃拔管[10-11],造成意外的損傷,影響進一步的治療。越來越多的研究證實[12-13],過度約束反而會增加非計劃拔管的發生率,與實施約束后患者不適感增強,表現為情緒激動,煩躁、易怒等強烈的應激反應,甚至出現譫妄有關。澳大利亞循證衛生保健中心指出[14],盡量不使用約束,盡早解除約束,以及實施其他替代行為。
約束評估工具的使用在指導患者身體約束的實施具有重要的指導意義,臨床已應用的評估工具有TIP治療干預計劃、譫妄評估量表、認知功能評估量表、跌倒危險評估量表、身體約束決策輪及ICU住院患者身體約束量表等[15-17]。陳巧玲等將身體約束決策輪作為約束評估工具,運用于患者身體約束縮減行為中,在患者非計劃性拔管率無顯著增加的基礎上,身體約束率明顯減少[13]。我科采用MMSE評定指導醫務人員合理使用身體約束,或使用約束替代方法。約束替代方法[14]:環境改善,如減少噪音,提供充足照明;為患者提供空間、時間、事件上的定向;允許患者在醫務人員指導或陪護人員看護下觸摸管道;轉移患者的注意力,如手機播放視頻,讓患者手中握持物件;長枕頭隔擋患者伸可及的管道;評估和減輕患者的疼痛和焦慮,改善睡眠;查找引起患者不舒適或躁動的原因,對患者行為改變的征兆及時發現;每日評估和盡快解除各種管道的留置。當確定患者實施約束替代時,每1小時對患者進行持續的動態評估。身體約束作為保障治療的輔助手段必須使用時,盡可能地使用最少的約束工具,給予患者最大范圍的功能活動度,保障患者安全的同時,使患者和家屬易于接受。臨床部分使用身體約束合并煩躁患者,予口服鎮靜藥物如奧氮平片,鎮靜藥物服用患者出現腦血管不良事件的發生率為未服用患者的3倍,且停用不當,部分患者會出現如出汗、失眠、震顫、焦慮、惡心或嘔吐等癥狀[18]。從本文研究結果可以看出,試驗組患者鎮靜藥物服用情況明顯優于對照組,有效減少了鎮靜藥物的使用。
綜上所述,在不影響患者治療的基礎上,我科通過MMSE評定,對患者進行合理評估,保障了對患者實施身體約束的安全性,降低約束相關并發癥,有效減少鎮靜藥物的使用,并在實施過程中得到家屬的認可、配合與支持。

